Киста и възел на щитовидната жлеза: причини за развитие на патологии, техния ход и разлики. Системен подход - солидни бъбречни образувания Какво е кистозна солидна киста на яйчника
Кистата се счита за доброкачествен тумор под формата на торбичка, която съдържа течност. Размерът на тази формация може да варира от няколко мм до 15 см. Тя също може да има различна локализация, както вътре, така и извън органа. Туморът засяга яйчниците, бъбреците, черния дроб, уретрата, панкреаса, щитовидната и млечните жлези и може да бъде открит на опашната кост и някои други органи.
Една жена най-често няма признаци на киста. Тази патология се проявява клинично само със значително увеличение на кистата и компресия на близките органи.
Кистозна формация може да се диагностицира при жена на всяка възраст. Често изчезва спонтанно и след това се появява отново. Можете да прочетете защо се образуват кисти в.
При жените кистите се предлагат в няколко разновидности. Причините за възникването на едно или друго кистозно образувание са различни. Има няколко общи фактори, които допринасят за възникването им.
Сред причините за образуването на кисти са:
- Нарушен менструален цикъл. Една жена може да се оплаче от продължителна липса на менструация или, обратно, от по-голяма продължителност. Всички менструални нередности са причинени от хормонален дисбаланс, което може да доведе до образуване на кистозна кухина.
- Променени хормонални нива. Това може да провокира появата на киста и също така да повлияе негативно на процеса на нейното лечение.
- Хирургични интервенции. Всяка хирургична процедура може да провокира образуването на кисти в бъдеще. В риск са жени, които са претърпели цезарово сечение, аборт или друга хирургическа интервенция.
- Честият стрес. При хора, чийто живот е пълен с преживявания, често се нарушават метаболитните процеси и се появява патология на жлезата вътрешна секреция. Тези промени могат да провокират образуването на кистозни неоплазми.
- Дългосрочна употреба на хормони. Тези лекарства трябва да се приемат под строгото наблюдение на лекар. Замяна лекарствен продуктсъщо трябва да се извършва своевременно, което ще предотврати развитието на неблагоприятни последици в бъдеще.
- Инфекциозни процеси в организма. Абсолютно всяка инфекция може да провокира образуването на киста, така че трябва своевременно да лекувате всички възникващи заболявания. Кисти в яйчниците се образуват и при честа смяна на сексуалните партньори.
За да поставите правилна диагноза и последващо ефективно лечение, трябва да разберете подробно вида на тумора, както и характеристиките на неговото лечение.
Има много видове кистозни образувания. Кистите най-често се класифицират в зависимост от причината за появата им и естеството на тяхното съдържание.
Има кисти:
- . Тази киста може да бъде лутеална (функционирането на жълтото тяло е нарушено) и фоликуларна (причината за която е неразкъсан граафов везикул). При жени в менопауза тази патология не може да бъде диагностицирана.
- Ендометриозна природа. Тази киста се появява в резултат на прекомерна пролиферация на ендометриоидни клетки. Размерът на образуванието може да бъде огромен, достигайки 20 см. Жените се оплакват от постоянна болка и нарушен менструален цикъл. Често се разкъсва, което принуждава жената спешно да отиде в болницата.
- . Обикновено това е вродено образувание, съдържащо кости, коса и хрущял. Образуването му се случва в ембриогенезата. Характерно е, че няма явни симптоми. Този тип киста изисква своевременно отстраняване.
- Формиране. Тази формация се нарича още серозна киста, тя е многокамерна и силно склонна към спонтанно разкъсване.
Серозни кисти
Тази група кисти се характеризира с образуване вътре в яйчника (папиларен тумор) или директно върху фалопиевата тръба (паратурбарен тумор).
Паратурбарните тумори се диагностицират доста често. Техният размер обикновено е не повече от 2 см, те са пълни със серозна течност и могат да съдържат няколко камери. Отличителна чертаТези кистозни образувания не могат да се трансформират в онкологичен процес.
Папиларните кисти се намират близо до матката. Те са еднокамерни, пълни с прозрачно съдържание. По време на процеса на растеж те могат да причинят дискомфортв жена. Тези образувания ще бъдат изтрити безпроблемно.
Фиброзни тумори
Друг вид киста е фиброзна. Тя е представена от плътна съединителна тъкан и е много по-трудна за лечение от други кистозни образувания. В случай на хормонален дисбаланс има голяма вероятност от бърз растеж на тумора. Този тип киста включва дермоид, кистичен аденом, както и псевдомуцинозна киста, която може да се трансформира в раков тумор.
Често фиброзни туморидиагностициран на гръдния кош. В първите етапи туморът не се проявява по никакъв начин, но впоследствие жената може да се оплаче от дискомфорт в млечната жлеза. Болката се характеризира с цикличен характер, при който се засилва преди и след менструация.
Сред причините за образуването на фиброзни израстъци е увеличаване на млечния канал в резултат на натрупан в него секрет, последвано от образуване на капсула. Размерът на кистата варира от няколко mm до 5 cm.

Атипични образувания
Тази формация е подобна на фиброзна киста. Разликата му е пролиферацията на клетките вътре в атипичната формация.
Възможно развитие възпалителен процесв кухината на кистата. В резултат на това температурата на жената се повишава, появява се чувствителност на гърдите и регионалните лимфни възли се увеличават.
Симптоми на киста при жена
Симптоми на кистозни образувания различни видовеима определени прилики. Всички те са включени начални етапине се проявяват по никакъв начин и само след значително увеличаване на размера им се появяват определени симптоми, които включват:
- Липса на бременност за дълго време;
- Нарушен менструален цикъл. Това се обяснява с интензивното производство на хормони от кисти;
- Болка по време на полов акт;
- През предната коремна стена може да се палпира голямо кистозно образувание;
- Оплаквания от болка в долната част на гърба, излъчваща се към крака;
- Нарушен процес на уриниране, характеризиращ се с болка и чести позиви. Често такива прояви са причинени от наличието на парауретрална киста.
В зависимост от местоположението на кистата, образуванието може да се палпира, ако активно расте.

Опасности и последствия
Ако патологията не се лекува навреме, могат да възникнат следните опасни последици:
- Торзия на стъблото на кистата. В същото време жената чувства болка в долната част на корема, което изисква незабавна хоспитализация.
- Апоплексична киста. По-често подобно състояниепридружава тумори на жълтото тяло и се характеризира с образуване на кръвоизлив. Тази ситуация също изисква спешна помощ.
- Лепилен процес. Освен това силна болкав долната част на корема се диагностицира безплодие. Такива усложнения се срещат по-често при ендометриоидни кисти.
- Злокачественост на процеса. Провокиращи фактори при в такъв случайса хормонални нарушения, неправилно лечение, лоши условия на околната среда.
- Развитие на безплодие. Това ужасно усложнение може да бъде диагностицирано дори след отстраняване на кистозната формация.
Често възниква въпросът опасно ли е образуването на тумор по време на бременност. Кистата трябва да бъде идентифицирана и отстранена по време на планирането на бременността. Ако диагнозата е направена по време на очакване на бебето, лекарят дава своите препоръки за лечение или отстраняване на тумора във всеки конкретен случай. Хормоналните промени, които настъпват по време на бременност, могат да причинят рязък растеж на кистата и голяма вероятностраздялата й.
Редовните посещения при лекар ще помогнат да се избегнат усложнения.
Лечение на кисти при жени
Терапевтичната тактика при откриване на кистозна формация се определя от местоположението, размера и естеството на кистата.
Определено трябва да се свържете с квалифициран специалист, за да изберете оптималния метод на лечение, тъй като във всяка ситуация лечението е индивидуално.
Ако размерът на кистата не надвишава 5 см, се опитват да я лекуват с лекарства. В този случай трябва редовно да се наблюдавате от специалист и да се подлагате на необходимите прегледи, за да наблюдавате процеса на лечение. В допълнение към основното лечение обикновено се предписва физиотерапия. Най-често се използват балнеолечение, електрофореза и някои други методи.
Ако консервативните методи са неефективни, се извършва лапароскопско отстраняване на кистата. Този метод позволява на пациента да се възстанови за кратко време след операцията. Често има нужда от отстраняване на част от органа заедно с тумора.
Ако се свържете с нас своевременно лечебно заведениеи следвайки всички медицински препоръки, лечението на кистата ще бъде успешно и ще доведе до пълно възстановяване.
За много пациенти медицинската терминология е неясна и диагнозите предизвикват паника, дори ако всъщност сложното име крие обикновената настинка.
В днешно време не е необичайно да се чуе за диагноза кистозно-солидни образувания при човек. Всъщност това не е рядко и доста успешно лечимо заболяване. Като знае какво е кистозно-солидно образувание и че е лечимо, пациентът спира да се паникьосва и се възстановява по-бързо.
Какво е кистозно-солидна формация?
Всички кистозни образувания са кухини, пълни или с течност, или с тъканно съдържание. От това се разграничават три вида образувания в органите.
- Образуване, чиято кухина е изпълнена с вискозно вещество, се класифицира като доброкачествен тумор. Може да се появява, изчезва, увеличава или намалява по размер през целия живот. Този вид тумор е доброкачествено кистозно образувание и рядко се изражда в злокачествен тумор.
- В медицинската терминология солидна формация се разбира като тумор, който има твърда обвивка и ясни граници. Образуването съдържа тъканен компонент. Тази формация не изчезва и не променя размера си. По правило такъв тумор е злокачествен.
- Образуванията, които съдържат както течност, така и части от тъкан, се считат за кистозно-солидни. Местоположението им има значение. Това до голяма степен определя какво съдържание ще преобладава вътре в кухината. Такива образувания в повечето случаи са доброкачествени. В редки случаи туморът първоначално е злокачествен.
Кистозно-солидни образувания в органи
Такива образувания могат да се появят в почти всеки орган. Появата им може да бъде показана от смущения в работата или придружаващи заболявания. Но случаите не са необичайни, когато развитието на патологията протича практически безсимптомно и пациентът научава за нейното присъствие случайно.
Най-често кистозно-солидни образувания се откриват при изследване на щитовидната жлеза, пикочно-половата система, мозък.
Образувания на щитовидната жлеза
Кистозно-солидна формация на щитовидната жлезаТе са частици от тъканта на самия орган, които са ограничени от плътна мембрана. Такива образувания могат да бъдат единични или множествени.
Експертите идентифицират няколко причини за възли на щитовидната жлеза, които са основните:
- генетично предразположение;
- предишно заболяване, причинено от инфекция;
- постоянно нервно напрежение и чести стресове;
- хормонално разстройство.
Съдържанието на йод в организма оказва голямо влияние върху нормалното функциониране на щитовидната жлеза. При недостига му този орган започва да отказва, което се усеща от цялото тяло.
Дори ако пациентът не подозира, че има тази патология, това не означава, че тя не се проявява по никакъв начин. Симптомите на заболяването включват постоянна сънливост и чувство на умора. Това се отразява и на външния вид на пациента. Косата става чуплива и започва да пада. Кожата става суха, склонна към лющене и придобива нездрав вид.
Образование на тазовите органи и бъбреците
Бъбреците и яйчниците са именно органите, върху които най-често се появяват кистозни образувания. Дори да са доброкачествени, ненавременното им лечение може да доведе до сериозни усложнения.
Жените на възраст от 20 до 50 години са най-податливи на патологии като кисти на яйчниците. Основната причина за появата му е хормонален дисбаланс. Съществуват редица фактори, които водят до неговия неуспех и увеличават вероятността от кистозна солидна патология.
- Пубертетен период.
- Период на бременност и следродилен период. аборт.
- Менопауза при жени над 50 години.
- Различни заболявания, водещи до хормонален дисбаланс, включително заболявания на ендокринната система.
- Прием на хормонални лекарства.
- Недостатъчно ниво на лична хигиена.
 Кистите, засягащи бъбреците, са доста често срещано явление в медицината. Образуванията по органа могат да бъдат различни видове, както кистичен, солиден, така и смесен тип. Въпреки че бъбреците чифтен орган, нарушаването на поне един от тях води до сериозни последици.
Кистите, засягащи бъбреците, са доста често срещано явление в медицината. Образуванията по органа могат да бъдат различни видове, както кистичен, солиден, така и смесен тип. Въпреки че бъбреците чифтен орган, нарушаването на поне един от тях води до сериозни последици.
Медицинската статистика показва, че хората над 40-годишна възраст са най-податливи на патология. По принцип заболяването засяга един от бъбреците, много по-рядко - и двата. Образуването на киста се влияе от редица фактори, които включват:
- различни наранявания и натъртвания на бъбреците;
- увреждане на бъбреците поради инфекциозно заболяване;
- органна туберкулоза;
- операции или други хирургични интервенции;
- предразположение към образуване на камъни в органа или вече наличието им;
- високо кръвно налягане;
- органна патология при раждането.
Бъбречните кисти включват както вродени аномалии на органа, така и придобити по време на живота. Независимо от това, симптомите на кистозна твърда формация са до голяма степен сходни. Обикновено това е:
- болка в долната част на гърба;
- "скокове" на кръвното налягане;
- затруднено уриниране
Винаги показва бъбречно заболяване постоянна болка. Тя може да бъде остра или тъпа и болезнена.
Мозъчно образование
Основната причина за появата на смесена киста на мозъка, както всеки друг орган, е въздействието на неблагоприятни фактори върху него. Те включват:
- йонна радиация;
- продължително излагане на слънчева светлина върху тялото;
- постоянен контакт с агресивни течности и изпарения;
- вируси и генетична предразположеност.
 Кистозно-солидната патология на мозъка е много опасна поради своите усложнения. Туморът засяга всяка част от органа и го компресира, като по този начин нарушава кръвоснабдяването му. Това означава, че част от мозъка не получава адекватно хранене. В резултат на това това може да повлияе на способността на човек да се движи нормално и работата може да бъде нарушена. храносмилателната система, репродуктивна система.
Кистозно-солидната патология на мозъка е много опасна поради своите усложнения. Туморът засяга всяка част от органа и го компресира, като по този начин нарушава кръвоснабдяването му. Това означава, че част от мозъка не получава адекватно хранене. В резултат на това това може да повлияе на способността на човек да се движи нормално и работата може да бъде нарушена. храносмилателната система, репродуктивна система.
Симптомите на мозъчно заболяване могат да варират значително. Те зависят от местоположението на кистата и нейния размер. Но както показва практиката, наличието на образование не винаги е така голям размерсе проявява с ясни симптоми.
Основните симптоми на кистичен солиден мозъчен тумор се увеличават вътречерепно налягане, главоболие, световъртеж и повръщане.
Диагностика на патологията
Днес има няколко метода, които помагат за диагностицирането на кисти от смесен тип.
- Ултразвукова диагностика. По време на изследването е възможно точно да се определи структурата на образуванието, неговия размер и местоположение. Ултразвукът също ви позволява да видите коя структура преобладава в кистата и да направите заключение дали принадлежи към един от видовете. Но този видИзследването не ни позволява да определим дали даден тумор е доброкачествен или злокачествен. Именно тази информация ви позволява да предпишете ефективно лечение.
- За определяне на злокачествеността на тумора се използва биопсия. Вземането на материал за анализ от капсулата на кистата е доста просто и безболезнено. Тънка игла се вкарва в тумора и съдържанието се изтегля в спринцовка. След това се изпраща в лабораторията за анализ.
- Кръвен тест също може да помогне за диагностицирането на солиден кистозен тумор. Въз основа на резултатите от анализа и съдържанието на хормони и съотношението на кръвните компоненти, специалист може да направи заключение за наличието на патология и нейния характер.
- Компютърната томография е основният диагностичен метод преди операцията като лечение. С помощта на този диагностичен метод можете да определите местоположението на голям тумор в даден орган и да получите точна информация за естеството на патологията.
В зависимост от резултатите от диагнозата лекарят предписва подходящо лечение. Тя може да бъде както традиционна, така и оперативна. Методът на лечение зависи от размера на тумора и възможни усложнениясвързани с него.
Честотата на туморите на яйчниците е до 19-25% от всички генитални тумори. Установяването на истински тумор в областта на придатъка е индикация за спешен преглед и насочване към болница за операция. Най-честите кисти на яйчниците са фоликуларните и кистите на жълтото тяло, повечето от които са ретенционни образувания.
Фоликуларна киста- еднокамерна течна формация, която се е развила в резултат на ановулация на доминантния фоликул.
Киста на жълтото тяло- натрупване на серозна течност в кухината на овулирания фоликул.
Диагностиката на кистите на яйчниците се основава на бимануално изследване, ултразвук, последвано от доплер изследване на кръвотока в стената и самото тумороподобно образувание, компютърен и ядрено-магнитен резонанс и диагностична и лечебна лапароскопия. Освен това е възможно да се определят туморни маркери CA-125, CA19-9 в кръвния серум.
За диференциалната диагноза на течните образувания на яйчниците ултразвукът е важен. Фоликулярните кисти на яйчниците винаги имат яйчникова тъкан по периферията си. Диаметърът на кистите варира от 25 до 100 mm. Фоликуларните кисти обикновено са единични образувания с тънка капсула и хомогенно анехогенно съдържание. Зад кистата винаги има акустичен ефект на усилване на сигнала. Те често се комбинират с признаци на ендометриална хиперплазия.
Обикновено фоликуларните кисти изчезват спонтанно в рамките на 2-3 менструални циклиСледователно, когато се открият по време на ултразвук, е необходимо динамично наблюдение със задължителна ехобиометрия на кистата. Тази тактика е продиктувана от необходимостта да се предотврати усукване на яйчниците.
Кистата на жълтото тяло регресира до началото на следващия менструален цикъл. На ехограмата кистите на жълтото тяло са разположени отстрани, над или зад матката. Размерите на кистите варират от 30 до 65 mm в диаметър. Има четири варианта вътрешна структураКисти на жълтото тяло:
- хомогенна анехогенна формация;
- хомогенна анехогенна формация с множество или единични пълни или непълни прегради с неправилна форма;
- хомогенна анехогенна формация с умерено плътни париетални гладки или мрежести структури с диаметър 10-15 mm;
- формация, в структурата на която има зона на фина и средно-мрежеста структура със средна ехогенност, разположена париетално (кръвни съсиреци).
Ендометриоидните кисти на ехограмите се определят от кръгли или умерени образувания овална формас размери 8-12 mm в диаметър, с вътрешна гладка повърхност. Ехографските признаци на ендометриоидните кисти са високо ниво на ехопроводимост, неравномерно удебелени стени на кистозната формация (от 2 до 6 mm) с хипоехогенна вътрешна структура, съдържаща множество точкови компоненти - фина суспензия. Размерът на ендометриоидната киста се увеличава с 5-15 mm след менструация. Това окачване не се измества при перкусия на образуванието и при движение на тялото на пациента. Ендометриоидните кисти дават ефект на двоен контур и дистално усилване, т.е. усилване на далечния контур.
Патогномоничните характеристики на дермоидните кисти са хетерогенността на тяхната структура и липсата на динамика в ултразвуковото изображение на кистата. В кухината на кистата често се визуализират структури, характерни за мастни натрупвания, коса (напречни ивици) и елементи костна тъкан(плътен компонент). Типичен ехографски признак на дермоидните кисти е наличието на ексцентрично разположено кръгло хиперехогенно образувание в кухината на кистата. В. Н. Демидов идентифицира седем вида тератоми:
- I - напълно анехогенна формация с висока звукопроводимост и наличие на вътрешната повърхност на тумора на малка формация с висока ехогенност, кръгла или овална, представляваща дермоиден туберкул.
- II - анехогенна формация, във вътрешната структура на която се определят множество малки включвания на хиперехогенни ивици.
- III - тумор с плътна вътрешна структура, хиперехогенно хомогенно съдържание, със средна или леко намалена звукопроводимост.
- IV - образуване на кистозна солидна структура с наличие на плътен компонент с висока ехогенност с кръгла или овална форма с ясни контури, заемащи от US до% от обема на тумора.
- V - образуване на напълно солидна структура, състояща се от два компонента - хиперехогенна и плътна, даваща акустична сянка.
- VI - тумор със сложна структура (комбинация от кистозни, плътни и хиперехогенни твърди компоненти, даващи акустична сянка).
- VII - тумори с подчертан полиморфизъм на вътрешната структура: течни образувания, съдържащи прегради с различна дебелина, плътни включвания на гъбеста структура, фина и средно дисперсна хипоехогенна суспензия.
Дермоидните и големите ендометриоидни образувания на яйчниците подлежат на хирургично лечение.
Стратегията за лечение на кисти на жълтото тяло и малки (до 5 см) фоликуларни кисти е изчакваща, тъй като повечето от тези образувания претърпяват обратно развитие в продължение на няколко менструални цикъла самостоятелно или на фона на хормонално лечение. Образуванията с диаметър над 5 cm като правило стават толерантни към хормонално лечение поради деструктивни промени във вътрешната им обвивка в резултат на високо наляганев киста.
Ако образуването на течност остава непроменено или се увеличава по време на хормонално лечение, тогава е показано операция- лапароскопска цистектомия или резекция на яйчник в рамките на здрава тъкан.
IN постоперативен периодВсички жени се препоръчват да използват комбинирано орални контрацептивив рамките на 6-9 месеца. Физиотерапевтичните методи на лечение включват ултразвук, кал, озокерит и сулфидни води. Електрофореза с цинк и CMT с флуктуиращ или галваничен ток са по-малко ефективни. Препоръчително е да се проведат 3 курса електрофореза и 2 курса на излагане на други фактори.
Под ред В. Радзински
“Доброкачествени тумори и тумороподобни образувания на яйчниците” и други статии от раздела
Твърдата овариална маса е доброкачествена или злокачествен тумор. За идентифициране на патология се извършва ултразвук на тазовите органи и хистологично изследване.
Твърдите чужди включвания на яйчниците са по-рядко срещани от миомите на репродуктивния орган. Често те са текоми и фиброми на придатъците. Според резултатите от ултразвука, бързо нарастващите епителни тумори (цистаденофиброми) са подобни на твърди образувания. Когато се появят фиброиди, обемът на течността в перитонеалната област се увеличава, т.е. възниква доброкачествен асцит.
Ултразвуково изображение. Кистозно-солидна формация на яйчника. Кликнете за уголемяване
Характеристики на образувания в областта на таза
Въз основа на ултразвука може да се предположи, че пациентката има солиден тумор на яйчника. Техните характеристики са изброени по-долу:
- При непълно усукване самият придатък изглежда като солидна неоплазма, която се причинява от оток на тъканите.
- изглежда като солиден тумор с намалена звукопроводимост поради обема на съединителната тъкан.
- Цистаденофибромите имат специфична структура, която се дължи на наличието на области с калцификация в тях.
- Други чужди включвания на яйчниците са метастази от онкологични структури на стомашно-чревния тракт, лимфоми.
Диференциалната диагноза на образуванията се извършва след микро- и макроскопска ексцизия на тумора. от външен видделят се на муцинозни и кистозни. Дермоидите стоят отделно.
Най-често кистозно-солидната формация на яйчника е тумор на Бренер. Понякога има разнородна структура. На разрез такъв тумор е представен от множество камери, вътре в които има течен или лигавичен ексудат. Вътрешната обвивка е гладка или осеяна с папиларни израстъци, рехава.

Характеристики на неоплазмите
Характеристики на доброкачествени структури на яйчниците:
- са еднокамерни образувания с тънки стении с диаметър от 5 до 20 см. Във вътрешността си съдържат жълтеникав ексудат.
- Кистозните са с размери до 10 см. Те са изпълнени с частици телесна тъкан.
Доброкачествените твърди чужди включвания на яйчниците се образуват от съединителна тъкан и се определят като плътни, подвижни, неравномерни образувания. Възниква по време на менопаузата.
Характеристики на злокачествени новообразувания:
- Муцинозен и серозен цистаденокарцином. Томограмата разкрива ясни солидни зони. Това отличава такива чужди включвания от доброкачествени структури.
- Папиларни израстъци, области на мъртва тъкан са прояви на онкологичния процес. Ако няма очевидни признаци на рак, тогава диагнозата се потвърждава / отхвърля въз основа на хистологично изследване на материала.
Диференциална диагноза
 Характеристики на туморите:
Характеристики на туморите:
- Когато по време на гинекологичен преглед се открият плътни туморни включвания, понякога говорим за недиференцирани аденокарциноми.
- Овариални образувания, които произвеждат женски и мъжки полови хормони (андробластом), доброкачествени или нискокачествени злокачествени.
Взема се предвид следното:
- Злокачествените твърди включвания често са метастатични аденокарциноми.
- Ако пациентът има асцит, хидроторакс и доброкачествена фиброма, това се нарича "синдром на Мейгс" (среща се рядко).
При запазване на целостта на яйчника образуванията не се проявяват, докато коремът не се увеличи поради асцит. Понякога на фона на промените в размера на маточните придатъци се появяват нарушения на цикъла и усещане за натиск в областта на таза, което се дължи на засягане на патологичен процес Пикочен мехури ректума.
Истинските доброкачествени солидни неоплазми на яйчниците (доброкачествени тератоми и др.) не преминават спонтанно. Няма ясен отговор дали те могат да предшестват онкологията (учените все още не са стигнали до общо заключение). По този начин лекуващият лекар е длъжен да обърне голямо внимание на туморите на придатъците.
Повечето бъбречни тумори се срещат в практиката като случайни находки, някои от които са бъбречноклетъчен карцином. Целта на диагностиката е да се направи разлика между доброкачествени и злокачествени тумори на бъбреците, въпреки че в много случаи това не е възможно.
Тази статия обсъжда радиологични находки, характерни за доброкачествени и злокачествени туморибъбреци
Алгоритъм за анализ за откриване на бъбречно образуване:
- определи кистозна формация или не?
- ако тази формация не е кистозна, определете дали има макроскопични включвания на мазнини, което е по-съвместимо с ангиомиолипома.
- изключва рак на бъбреците, маскиран като инфаркт или инфекция при пациенти с различни клинични прояви.
- изключете лимфом или метастатично бъбречно заболяване. Метастазите в бъбреците (по-малко от 1%) и увреждането на бъбреците при лимфом (0,3%) са редки и показват пълното разпространение на заболяването.
Много пъти ще се сблъскате с факта, че след изпълнението на този алгоритъм няма да стигнете до окончателна диагноза, но на първо място в диференциалната серия е бъбречноклетъчният карцином.
След това оценете CT и MRI изображенията и отговорете на въпроса кое е по-съвместимо с доброкачествена бъбречна маса и какво със злокачествена, като разграничите от тази група признаците на нискостепенен тумор и високостепенен бъбречноклетъчен карцином.

Хипердензно образувание при безконтрастна КТ.
Образование с плътност по-висока от 70HU върху нативна (неконтрастна) компютърна томография е хеморагична киста. Хеморагичните кисти могат да имат и плътност под 70HU, но в този случай образуванията трябва да се проследяват на постконтрастни изображения. Ако няма усилване на контраста на постконтрастните изображения, тогава кистозният произход на формацията се потвърждава.
Мастни включвания.
Макроскопско включване на мазнини в бъбречната формация с плътност 20HU е ясен признак на ангиомиолипома. Тънките срезове са по-добри за изследване на плътността. За съжаление, 5% от ангиомиолипомите не съдържат макроскопска мазнина. Появата на КТ на тези ангиомиолипоми е неразличима от бъбречноклетъчния карцином. Колкото и да е странно, бъбречноклетъчният карцином в някои случаи също съдържа мазнини. Когато мазнините и калцификатите са включени в бъбречната маса, диференциалната диагноза трябва да се насочи към бъбречноклетъчен карцином.
Съмнителна печалба
Съмнително усилване на 10-20HU псевдоусилване в кистата в резултат на повишена радиационна устойчивост. ЯМР в тези случаи е отличен метод при диференциална диагноза. Съмнително усилване е характерно и за папиларния бъбречноклетъчен карцином, който има ниско усилване и е по-малко агресивен тумор от светлоклетъчния карцином.
Хомогенна армировка
Хомогенното усилване, както и затихването (>40 HU) върху нативните филми е по-характерно за ангиомиолипома с ниско съдържание на мазнини, въпреки че не може да се изключи и бъбречноклетъчен карцином.
Силна печалба
Силно подобрение се наблюдава при светлоклетъчен карцином, нискомаслени ангиомиолипоми и онкоцитоми. Светлоклетъчният карцином се среща по-често от онкоцитома и ангиомиолипома с ниско съдържание на мазнини, така че диагнозата карцином се поставя по-често, особено в случаите, когато образуванието е разнородно и с големи размери.
MRI за бъбречни образувания
Хиперинтензивен сигнал на Т1-претеглени изображения обикновено се визуализира в хеморагични кисти или кисти с протеиново съдържание, както и в ангиомиолипоми, съдържащи макроскопска извънклетъчна мазнина.
Ако мазнината е вътре в клетката, тогава няма да има хиперинтензивен сигнал върху Т1 изображенията, сигналът ще намалее при изображенията извън фазата, което не е типично за ангиомиолипома, но е по-типично за светлоклетъчния бъбречноклетъчен карцином.
MRI е по-чувствителен от CT при определяне кистозна формация и ЯМР е показан за диференциация, ако се установи псевдоусилване на КТ.
При Т2 хипоинтензивен сигнал е по-характерен за папиларен бъбречен карцином и в по-малка степен за нискомаслен ангиолипом.
При Т2 хиперинтензивен сигнал е характерен за светлоклетъчен карцином, но признакът не е специфичен, тъй като подобни промени настъпват при онкоцитомите.
Въз основа на изображенията от ЯМР е също толкова трудно, колкото и въз основа на КТ изображения, да се каже недвусмислено за доброкачествеността и злокачествеността на процеса.

Размер и форма на формацията.
Друг начин за оценка на твърдите бъбречни образувания е да се оцени формата на образуванието. Твърдите образувания се делят на сферични и бобовидни.
Топчевидните образувания са най-честите образувания на бъбрека. Тези образувания често са обширни и деформират контура на органа. Типични представители на сферичните образувания са онкоцитом и бъбречноклетъчен карцином.
Бобовидните образувания не деформират контура на бъбрека и са „вградени“ в паренхима на органа.
Лезиите с форма на боб са по-трудни за откриване и обикновено не се визуализират на КТ без контраст.
Моля, имайте предвид, че има много клопки диференциална диагнозасферични и бобовидни образувания.

Бобовидни образувания.
Рентгенологичните признаци на бобовидни лезии обикновено не са специфични. Това явление се забелязва, ако обърнете внимание на сходството на образуванията, представени на фигурата. Диференциалната диагноза обикновено се основава на клинични данни и съответно образни данни.
Образуването, инфилтриращо бъбрека в центъра, при пациент в напреднала възраст съответства на преходноклетъчен карцином на бъбрека. Централно инфилтрираща бъбречна маса при млад пациент със сърповидна преграда отвътре е по-съвместима с медуларен бъбречен карцином. Характерни за лимфома са мултифокални и двустранни или дифузни образувания на бъбреците в комбинация с лимфаденопатия, както и с участието на други органи в патологичния процес.
Мултифокалните и двустранни бъбречни лезии са характерни за злокачествени тумори, по-специално метастази. При пациенти с клинична картина, характерна за инфекция, разбира се, първо трябва да се подозира пиелонефрит. Бъбречният инфаркт се характеризира с клиновидна лезия на бъбрека.

Размер на образованието.
Размерът на тумора е най-важният показател за злокачествено заболяване на тумора, заедно с хистологичната оценка на диференциацията на тумора.
Рискът от метастази зависи от размера на тумора.
Ако размерът на тумора е по-малък от 3 см, рискът от метастази е незначителен.
Повечето бъбречни тумори обикновено са с размер под 4 см. Много от тези тумори са слабо диференциран бъбречноклетъчен карцином, безболезнени злокачествени или доброкачествени тумори.
Образуванията с размери от 1 до 2 см, отстранени оперативно, са били доброкачествени в 56% от случаите. 13% от образуванията с размери от 6 до 7 см са само доброкачествени.
Бъбречноклетъчен карцином. Светлоклетъчен карцином на бъбрека.
Бъбречноклетъчният карцином е типична сферична лезия. Бъбречноклетъчният карцином е случайна находка, установена при пациенти с оплаквания, които не са свързани с патология на отделителната система.
Пиковата честота е 60-70 години. Бъбречноклетъчният карцином е свързан с наследствени синдроми като синдром на Hippel-Lindau, туберозна склероза и Birt-Hogg-Dubet.
Най-честият подтип на бъбречноклетъчен карцином е светлоклетъчен бъбречен карцином, следван от папиларен и хромофобен бъбречноклетъчен карцином. Медуларният и кистозният мултилокуларен бъбречноклетъчен карцином са изключително редки.

Светлоклетъчен карцином.
Светлоклетъчният бъбречен карцином представлява 70% от раковите заболявания на бъбреците.
Този тумор често е голям по размер и расте от кората на бъбреците. Светлоклетъчният карцином е хиперваскуларна лезия с хетерогенно съдържимо, в резултат на некроза, кръвоизлив, калцификация или образуване в кисти. В редки случаи бъбречноклетъчният карцином съдържа извънклетъчна мазнина и лезия, съдържаща мазнина и калцификации, трябва да се счита за бъбречноклетъчен карцином.

Характерна особеност на ясноклетъчния карцином е значителното усилване на кортикомедуларната фаза.
Въпреки че възникват затруднения, когато образуванието е с малки размери и локализирано в бъбречната кора, която също е добре контрастирана.
Следователно нефрографската фаза при формации с такава локализация и големина е най-важна за оценка, тъй като паренхимът контрастира по-хомогенно и по-силно от тумора, което се вижда ясно на изображенията по-долу.
При MRI ясноклетъчният карцином се визуализира като хипоинтензивна лезия на Т1 и хиперинтензивна на Т2. Като правило, бъбречноклетъчният карцином няма извънклетъчна мазнина, което съответно го отличава от ангиомиолипома. Въпреки че в 80% от случаите на ясноклетъчен карцином има вътреклетъчна мазнина, което води до намаляване на сигнала на T1 противофазовата фаза в сравнение с изображенията във фаза. В тези ситуации не трябва да се заключава, че мазнината е извънклетъчна, което е по-типично за ангиомиолипома. Болестта на Von-Hippel-Lindau е свързана с развитието на светлоклетъчен бъбречен карцином, често мултифокален и двустранен. Пациентите с ясноклетъчен карцином имат 5-годишна преживяемост, което е по-лоша прогноза от пациентите с папиларен и хромофобен карцином.

Около 5% от всички светлоклетъчни карциноми имат инфилтративен модел на растеж. Въпреки факта, че това е само малка част от всички бъбречно-клетъчни карциноми, не трябва да забравяме за тях, когато конструираме диференциална серия от бобовидни бъбречни образувания с инфилтративен тип растеж. Инфилтративните бъбречноклетъчни карциноми са агресивни и хиперваскуларни, променят вътрешната архитектура на бъбрека, но не и външните контури, а промените в легенчето са подобни на тези при преходноклетъчния карцином на бъбрека.

Папиларен бъбречноклетъчен карцином
Папиларният бъбречноклетъчен карцином се среща в 10-15% от всички случаи на бъбречноклетъчен карцином. Тези образувания често са хомогенни и хиповаскуларни, следователно подобни на кисти. За разлика от светлоклетъчния карцином с контраст, разликата в плътността на тумора преди и след контраста е само 10-20HU. Големите папиларни бъбречноклетъчни карциноми могат да бъдат хетерогенни, което води до кръвоизливи, некроза и калцификации.
При ЯМР тези образувания дават изо- до хипоинтензивен сигнал на Т1 и хипоинтензивен сигнал на Т2. Макроскопските мастни включвания са по-чести при калцификати.
Лезиите обикновено са двустранни и мултифокални, което от своя страна е много по-често в сравнение с други бъбречноклетъчни карциноми. 5-годишната преживяемост е 80-90%.

Хромофобен бъбречноклетъчен карцином
5% от бъбречно-клетъчните карциноми от хромофобния тип RCC.
Това е твърдо, рязко ограничено и понякога лобулирано образувание.
Тази формация има подобна структура на онкоцитома, тъй като в центъра се визуализира преграда или модел с радиална структура, така че не може да се разграничи от онкоцитома чрез визуализация, въпреки че също е трудно чрез хистология.
За разлика от това, хромофобният бъбречноклетъчен карцином често е хомогенен и по-малко интензивен от светлоклетъчния бъбречен карцином при контрастиране.
Прогнозата на хромофобния SCC е подобна на тази на папиларния SCC и е равна на 5-годишна преживяемост в 80-90% от случаите.

Синдромът на Birt-Hogg-Dubé е рядко автозомно доминантно заболяване. генетично заболяване, причинена от мутация в гена FLCN и проявяваща се с развитието доброкачествени туморикосмен фоликул (фиброфоликулом), кисти в белите дробове и повишен риск от рак на бъбреците (хромофобен бъбречен карцином) и рак на дебелото черво.

Стадиране на бъбречноклетъчен карцином.
Бъбречноклетъчният карцином може да се разпространи в бъбречната фасция и надбъбречните жлези, бъбречната вена и вената кава.
Когато планирате операция, за хирурга е важно да знае дали има тромб в долната празна вена. Това е важно в ситуации, когато тромбът се е издигнал над диафрагмата, тогава е необходимо да се планират манипулации заедно с гръдния хирург.

По-долу е пациент с бъбречноклетъчен карцином в стадий Т4.

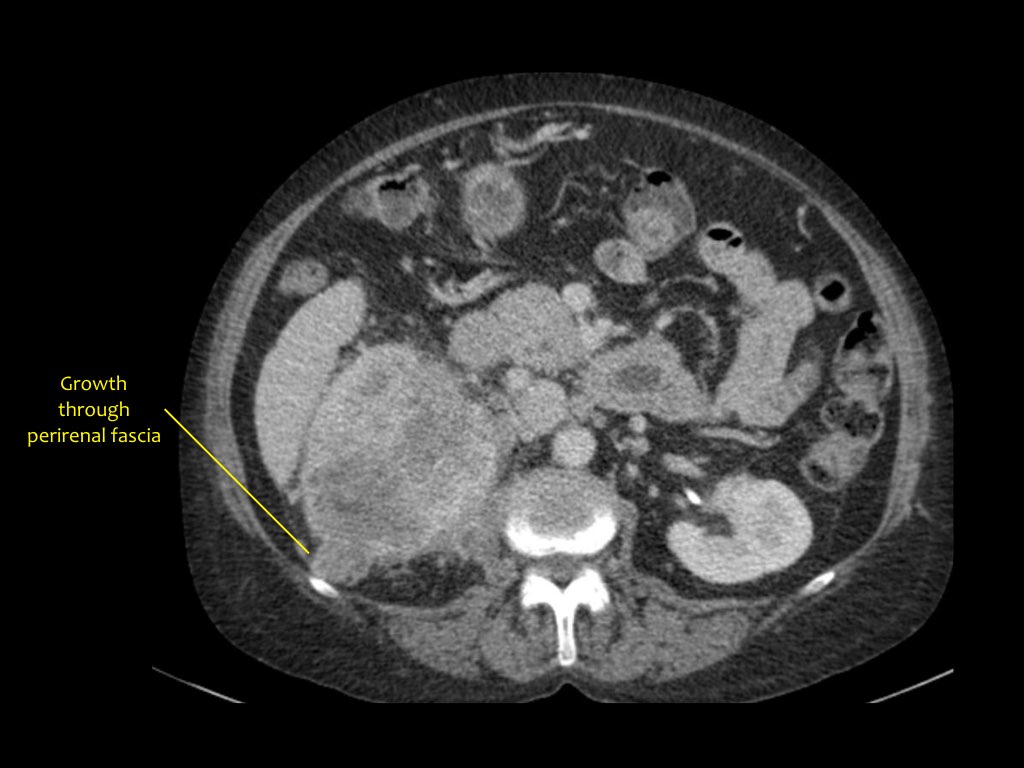



Венозна тромбоза
Короналният ЯМР показва туморна тромбоза, която се простира в долната празна вена. В този случай ще ви е необходима помощта на гръден хирург.

Метастази
25% от пациентите с бъбречноклетъчен карцином имат метастази.
Типичните локализации са белите дробове, черния дроб, лимфните възли и костите.
По-рядко срещаните места включват панкреаса, надбъбречните жлези, контралатералния бъбрек, мезентериума на тънките черва, коремната стена и мозъка.

На снимката пациент с метастази в панкреаса.
Ангиомиолипома
Бъбречният ангиомиолипом е най-често срещаният доброкачествен солиден тумор на бъбрека, принадлежащ към групата на мезенхимните тумори, който се състои от мастна и гладкомускулна тъкан, както и епителни клетки и кръвоносни съдове. При CT и MRI основната характеристика на ангиомиолипома е включването на макроскопска мазнина. На КТ ангиомиолипомът се визуализира като образувание с ясни контури, хетерогенна структура, локализирано в кората на бъбрека и с мастни включвания от 20HU или по-малко. Калцификациите и некрозата при ангиолипома са изключително редки. Наличието на мазнини в комбинация с калцификации в масата трябва да подсказва за бъбречно-клетъчен карцином. Съдовете и мускулният компонент на образуванието обикновено се контрастират.

Множествен ангиомиолипом
Обикновено ангиомиолипомът е едностранна малка формация, която не се проявява клинично и по-често е случайна находка.
В 10-20% от случаите ангиомиолипомите са множествени и двустранни, което е по-често при пациенти с туберозна склероза.

Кръвоизлив в ангиомиолипома.
Склонността към кръвоизлив при ангиомиолипома се обяснява с голяма сумапатологични съдове, което клинично се проявява с остра болка. Рискът от кръвоизлив се увеличава с размера на лезията.

Извършена е емболизация за спиране на кървенето.

Препоръчва се превантивна емболизация за тумори повече 4 см дори пациенти, чийто тумор не се проявява клинично. Обърнете внимание на разширените съдове на левия бъбрек.

При 5% от ангиомиолипомите мастната тъкан не се визуализира на КТ. Мазнините се откриват трудно поради кръвоизлив в органа или образуванието съдържа минимално количество мазнини. При ядрено-магнитен резонанс макроскопската мазнина произвежда слаб сигнал върху потиснати от мазнини изображения. Микроскопската или вътреклетъчната мазнина се проявява чрез намаляване на сигнала на Т1 противофазовата фаза в сравнение с изображения във фаза на Т1, което е специфично не само за ангиомиолипома, но и за светлоклетъчен карцином. При бъбречноклетъчен карцином мазнината често е вътреклетъчна и следователно е малко вероятно да се визуализира на КТ.
Онкоцитом
Онкоцитомът е вторият по честота доброкачественсолено дъно образуване на бъбрек. 3-7% от всички солидни тумори на бъбреците са онкоцитоми.
Онкоцитомът е тумор с ясни контури, характеризира се с хомогенно постконтрастно усилване, както и преграда в централната му част, която не се различава от централната некроза на бъбречноклетъчния карцином, поради което онкоцитомът най-често се отстранява от доброкачествени образуваниябъбрек

Калцификация при онкоцитомрядко се визуализира.
Туморът обикновено е единичен, 2-12 cm в диаметър, но може да бъде мултифокалнаи двустранно.
В по-малко от 10% от случаите, онкоцитом и хромофоб бъбречноклетъчен карцином възникват едновременно.

Преходноклетъчен карцином
Преходноклетъчният карцином (TCC), известен също като уротелиален карцином, възниква от епителните клетки, покриващи пикочните пътища.
Най-честата локализация на преходноклетъчния карцином на бъбрека е в бъбречното легенче, като слабо диференциран и повърхностен тумор, растящ фокално интралуминално в бъбречното легенче.
Приблизително 15% от преходноклетъчните карциноми имат по-агресивен инфилтриращ модел на растеж, насърчавайки промени в архитектурата на органа и съседния бъбречен синус и бъбречния паренхим, без да променя бъбречния контур.
TCC е типично бобовидно образувание.
Пикът на заболеваемостта е във възрастовата група 60-70 години и е два пъти по-често при мъжете, отколкото при жените.
Рисковите фактори включват тютюнопушене, химически канцерогени, циклофосфамид и прекомерна употреба на лекарства за болка, особено при продължителна употреба на фенацетин. 
Преходноклетъчният карцином е труден за откриване при нативна КТ.
Нефрографската фаза е оптималната фаза за разграничаване между нормалния бъбречен паренхим и преходноклетъчния карцином.
В екскреторната фаза те се визуализират перфектно патологични променитаз: дилатация на чашките, разтягане на чашката от тумор. Преходноклетъчният карцином на бъбрека често расте в ретроперитонеума и също метастазира в регионалните лимфни възли, белите дробове и костите.
Преходноклетъчният карцином е тумор с висока честотарецитиране, следователно изисква внимателни многократни наблюдения. При преходноклетъчен карцином не се препоръчва перкутанна биопсия, тъй като съществува риск от разпространение.
Лимфом
Бъбрекът е най-честата екстранодална локализация на лимфома, особено на неходжкиновия лимфом. Бъбреците, като основна локализация, са изключително рядко засегнати.
Бъбречният лимфом се визуализира като множество слабо контрастиращи образувания, но също и като ретроперитонеален тумор, прорастващ в бъбреците и/или меките тъкани около бъбреците.
Нефромегалията е резултат от дифузна инфилтрация в бъбречния интерстициум, най-често срещана при лимфома на Бъркит (неходжкинов лимфом с много висок клас, който възниква от В-лимфоцити и има тенденция да се разпространява извън лимфната система).

Изображението показва двустранно засягане на бъбреците и засягане на костите при пациент с В-клетъчен лимфом.

Ето друг пациент с лимфом, разположен в медиастинума, панкреаса (стрелка) и двата бъбрека.
Дифузно увеличение на двата бъбрека при пациент с лимфом.
Продължете да гледате PET-CT.

На PET-CT дифузна лезиябъбреци и засягане на периаортните лимфни възли(стрелки).

Метастази
В бъбреците най-често метастазират следните първични тумори: тумори на белия дроб, гърдата, стомашно-чревния тракт и меланом. Горните тумори обикновено метастазират в бъбреците в късните етапи. Често метастазите в бъбреците се визуализират като единична формация, която трудно се разграничава от бъбречно-клетъчния карцином. В тези случаи на помощ идва перкутанната биопсия.

Бъбречните метастази обикновено са малки двустранни мултифокални лезии с инфилтративен модел на растеж. Масите са умерено контрастно усилени, много по-големи от нормалния бъбречен паренхим. Метастазите също могат да бъдат "хиперваскуларни" при меланома и понякога при рак на гърдата.
Изображението на пациента показва няколко метастази в бъбреците.

Обърнете внимание на туморния тромб в лявата бъбречна вена.
Представен е пациент с рак на белия дроб.
Метастази към ляв бъбреки множество метастази в лимфни възли (стрелки).
Ако няма анамнеза, би било трудно да се разграничи от бъбречноклетъчен карцином с метастази в лимфните възли.

Инфекция
При образна диагностика картината на пиелонефрит или бъбречен абсцес е подобна на тази на тумор, така че резултатите от анамнезата, прегледа и други клинични данни помагат на рентгенолога да постави правилната диагноза. В представения случай се визуализират хиподензни образувания и в двата бъбрека. Ако диагнозата се основава само на образни данни, тогава се предполага следната диференциална серия: пиелонефрит, лимфом или метастази.
Този пациент е приет с оплаквания от болка в хълбока и анамнеза за възпалителни лезии пикочните пътища, пациентът също е с отрицателна онкологична анамнеза, така че диагнозата е пиелонефрит.
КТ след 4 месеца показва нормални бъбреци. На първото изображение патологичната картина се дължи на мултифокален пиелонефрит.

Абсцесът на бъбрека е усложнение остър пиелонефрит. Тези пациенти обикновено имат треска, болка и анамнеза за инфекция на пикочните пътища.
На КТ абсцесът се визуализира като неспецифична хомогенна хиподенсна формация или комплекс от кистозни формации.

Бъбречният абсцес може да се визуализира и като формация с удебелена стена, неравномерно контрастираща с поникване в перинефралната тъкан.
При пациенти с атипични клинична картинаи образуване на кистозни комплекси с поникване в перинефралната тъкан, бъбречноклетъчният карцином трябва да бъде включен в диференциалната серия.

Този пациент обикновено се представя с болка в десния хълбок и лабораторни промени, съответстващи на инфекция на пикочните пътища.
На ехографския образ се визуализира хипоехогенно огнище с хиперехогенно включване, което съответства на течно включване.
Диагнозата е абсцес.

Ксантогрануломатозен пиелонефрит.
Ксантогрануломатозният пиелонефрит (XP) е агресивна форма на интерстициален нефрит, включваща гнойно-деструктивни и пролиферативни процеси в бъбреците с образуване на грануломатозна тъкан. Често патологията е свързана с уролитиаза, което води до допълнителна дилатация на чашката. В такива ситуации бъбрекът често е дифузно увеличен, по-рядко сегментарно.

Уголемяването на бъбреците е налице във всички случаи на ксантогрануломатозен пиелонефрит и при макроскопско изследванесе откриват мастни включвания. По-долу е друг случай на ксантогрануломатозен пиелонефрит. Пациентът има разрушаване десен бъбрек, множество камъни и пролиферация на фиброзна и мастна тъкан. Това КТ е много подобно на липосаркома.

Сърдечен удар
Бъбречният инфаркт обикновено възниква в резултат на тромбоемболизъм.
са често срещани клинични проявления — остра болкав страната и хематурия.
IN остър периодКТ визуализира клиновидна област, която е слабо контрастирана, което съответства на късния стадий на атрофия.
Когато бъбрекът е напълно исхемичен, органът се визуализира като увеличен по размер и слабо контрастиран. Въпреки че е възможен слаб контраст по външната периферия на органа поради кръвоснабдяването на бъбрека чрез колатерали. Това явление се нарича симптом на ръба.
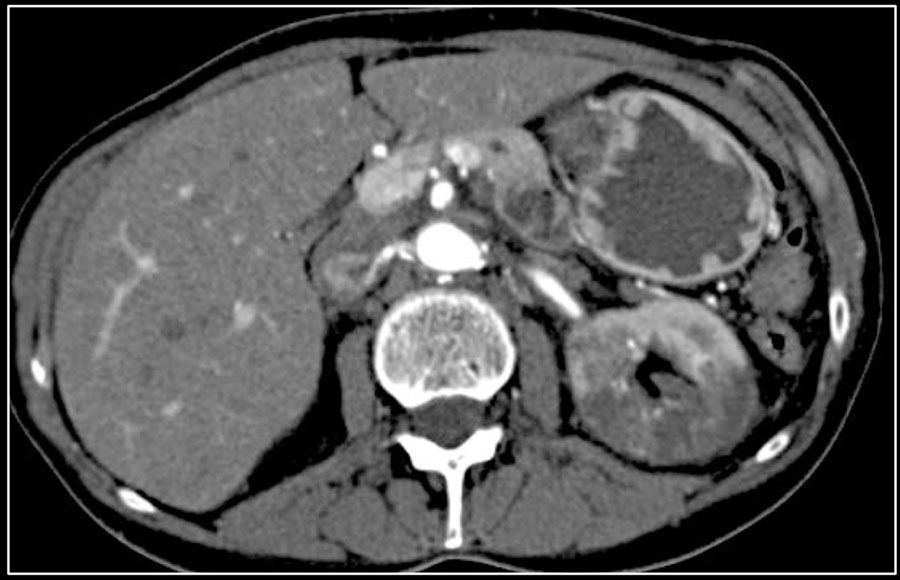
Представен е още един случай на бъбречен инфаркт.

Пациент с инфаркт на бъбреците и далака в резултат на многократна системна емболизация.

Подводни камъни при изследване на бъбреците
Псевдо печалба.
След контрастиране може да се наблюдава псевдоусилване, което е една от клопките при оценката на бъбречните маси. Както споменахме по-рано, разликата в плътността на формацията между нативните и постконтрастните изображения е до 20HU, което може да се възприеме като киста поради ефекта на увеличаване на твърдостта на лъчението. По-долу е даден случай на бъбречна маса с псевдоувеличение на КТ, но на ЯМР тази маса има всички признаци на киста.

камилска гърбица
Хиперпластичните колони на Бертини могат да изпъкнат от паренхима, а ултразвукът, нативните КТ изображения и нефрографската фаза пораждат съмнения за бъбречен тумор.
В кортикомедуларната фаза тези подозрения могат да бъдат опровергани. По-долу е даден случай на камилска гърбица при ултразвук и компютърна томография.

Представен е друг случай: на КТ изображения в нефрографска фаза има основание да се смята, че това е тумор, но на кортикомедуларна фаза става ясно, че е псевдотумор. 
CT протокол
- Артериална фаза.Откриване на мастни включвания, калцификации, кръвоизливи, натрупване на течност, богата на протеини.
- Нефрографска фаза.Откриване на хиперваскуларизация в образувания с усилване на контраста. Разграничаване на тумор от псевдотумор.
- Кортикомедуларна фаза.Откриване на рак и тромбоза.
- Екскреторна фаза.Допълнителна диференциация на преходноклетъчен карцином на бъбрека.
CT е методът на избор забъбречна оценка маса, както и за постановка.
Протокол от изследването трябва да се състои най-малко отот артериална и нефрогенна фаза.
Кортикомедуларната фаза е строго препоръчителна след 25-40 секунди след инжектирането. IN тази фазаудобно е да се диференцира тумор от псевдотумор, както и да се оцени ефектът от усилването на контраста върху образуването. Изображението по-долу показва, че въпреки че туморът е разположен в медуларната зона, той има подобно отслабване като околния паренхим. 
Следователно се смята, че нефрографската фаза (100 секунди след венозно приложениеконтраст) е най-информативен за идентифициране на тумор. Също така по време на тази фаза е възможно да се оцени ангиогенезата и да се идентифицира туморен тромб.
Екскреторната фаза (8 минути след интравенозно приложение на контраст) е отлична за оценка на събирателната система, уретерите и пикочния мехур.
Екскреторната фаза може да бъде изоставена в случай на образувания на бъбречната кора, освен когато диференциалната диагноза е преходноклетъчен карцином на бъбрека.
Използвани книги.
- Асистент по радиология
- Твърди бъбречни маси: Какво ни казват числата AJR 2014; 202:1196-1206 Опростен образен подход за оценка на солидната бъбречна маса при възрастни от Ray Dyer, MD, David J. DiSantis, MD Bruce L. McClennan, MD.
Радиология: том 247: брой 2-май 2008 г

