FSH ได้รับการยกระดับ และ AMG เป็นเรื่องปกติ ฮอร์โมน Amg - มันคืออะไรและมีหน้าที่รับผิดชอบอะไรในผู้หญิง การเชื่อมต่ออย่างใกล้ชิดระหว่างต่อมใต้สมองและรังไข่
เนื้อหา
สาเหตุหนึ่งที่ทำให้เป็นไปไม่ได้ ความคิดที่ประสบความสำเร็จคือความไม่สมดุลของฮอร์โมน ในด้านนรีเวชวิทยา นี่เป็นสาเหตุทั่วไปที่ทำให้คู่สมรสต้องยอมรับการทำเด็กหลอดแก้ว เพื่อระบุปัญหาสุขภาพนี้ จะทำการทดสอบ AMH นี้ อินทรียฺวัตถุผู้เชี่ยวชาญเรียกสิ่งนี้ว่าเครื่องหมายอันทรงคุณค่าของการสำรองการทำงานของรังไข่
เอเอ็มจีคืออะไร
การพัฒนาทางพยาธิวิทยามีความเหมาะสมเมื่อฮอร์โมนในร่างกายไม่สมดุล ฮอร์โมน Anti-Mullerian เป็นผลิตภัณฑ์ออร์แกนิกซึ่งการผลิตไม่ได้ถูกควบคุมโดยสมอง แต่ขึ้นอยู่กับการทำงานของรังไข่ทั้งหมด สารนี้รักษาความเข้มข้นคงที่จนกระทั่งเริ่มเข้าสู่วัยแรกรุ่นในร่างกายของผู้หญิง ต่อจากนั้นจะแตกต่างกันไปภายในขอบเขตที่กำหนดและอาจขึ้นอยู่กับอิทธิพลของปัจจัยกระตุ้นและการเปลี่ยนแปลงที่เกี่ยวข้องกับอายุในร่างกาย ถึงความเข้มข้นสูงสุดเมื่ออายุ 20-30 ปีและในช่วงวัยหมดประจำเดือนจะลดลงเหลือน้อยที่สุด
การวิเคราะห์เอเอ็มเอช
การทดสอบในห้องปฏิบัติการนี้เรียกว่า "การทดสอบความพยายามแบบขยาย" และความจำเป็นในการทดสอบนี้เกิดขึ้นเมื่อไม่มีการตั้งครรภ์ที่ต้องการหลังจากพยายามซ้ำแล้วซ้ำอีก คู่สมรสตั้งครรภ์ นอกจากนี้นรีแพทย์แนะนำอย่างยิ่งให้ทดสอบฮอร์โมน AMH ในกรณีที่มีการเบี่ยงเบนและความผิดปกติของร่างกายหญิงดังต่อไปนี้:
- สงสัยว่ามีบุตรยากภายใต้สถานการณ์ที่ไม่ชัดเจน
- อัตราสูงฮอร์โมนกระตุ้นรูขุมขน
- ความพยายามผสมเทียมที่ไม่สำเร็จหลายครั้ง
- การวินิจฉัยโรครังไข่ polycystic;
- ติดตามการเปลี่ยนแปลงเชิงบวกของการรักษาด้วยยาต้านแอนโดรเจน
- การตรวจหาเนื้องอกของเซลล์ granulosa ของรังไข่
- พัฒนาการทางเพศบกพร่องของวัยรุ่น
ฮอร์โมน AMH เป็นปกติ
ตัวบ่งชี้ขีด จำกัด ที่ยอมรับได้ไม่รวมสาเหตุหลายประการที่ทำให้ผู้หญิงไม่สามารถตั้งครรภ์ได้ ดังนั้นคุณจึงไม่ควรหลีกเลี่ยง การวิจัยในห้องปฏิบัติการ. บรรทัดฐานของฮอร์โมนต่อต้านมุลเลอร์ในผู้หญิงขึ้นอยู่กับอายุและในช่วง 20-30 ปีจะเป็น 4-6.8 ng/ml นอกจากนี้ยังมีตัวบ่งชี้ต่ำตามปกติ ซึ่งค่าที่อนุญาตจะแตกต่างกันไประหว่าง 2.2-4 ng/ml แพทย์บอกว่าฮอร์โมน AMH ในผู้หญิงอยู่ในระดับปกติ วัยเจริญพันธุ์แสดงถึงช่วง 2.2-8 ng/ml การเบี่ยงเบนใด ๆ บ่งบอกถึงกระบวนการทางพยาธิวิทยาอย่างชัดเจน
AMH เพิ่มขึ้น
ความล้มเหลวใดๆ ระดับฮอร์โมนวี ร่างกายของผู้หญิงจะไม่ถูกมองข้ามเนื่องจากเมื่อปรากฏขึ้นจะสังเกตเห็นการเปลี่ยนแปลงทั้งภายนอกและภายใน นอกจากนี้ผู้หญิงจะไม่สามารถตั้งครรภ์ได้จนกว่าโรคประจำตัวจะหายขาด ตัวบ่งชี้ลักษณะจะเปลี่ยนแปลงภายใต้อิทธิพลของปัจจัยทางพยาธิวิทยากลับสู่ภาวะปกติหลังจากการกำจัดและการใช้มาตรการรักษา ส่งผลต่อการกระโดดดังกล่าว นิสัยที่ไม่ดีที่มีอยู่ในชีวิตของบุคคล ดังนั้น AMH จึงได้รับการยกระดับในภาพทางคลินิกต่อไปนี้:
- การกลายพันธุ์เฉพาะของตัวรับ AMH;
- cryptorchidism ทวิภาคี;
- ภาวะมีบุตรยากแบบเม็ดเลือดแดง normogonadotropic;
- ขาด ;
- การติดตามการรักษาด้วยยาต้านแอนโดรเจน
เอเอ็มจีต่ำ
เมื่ออายุมากขึ้น ความเข้มข้นของฮอร์โมนในเลือดจะลดลงอย่างรวดเร็ว และปรากฏการณ์นี้มีขีดจำกัดตามปกติ หากตัวบ่งชี้ที่แท้จริงเกินระยะเวลาที่กำหนด นั่นหมายความว่าทุกอย่างไม่เป็นไปตามสุขภาพร่างกาย AMH ที่ต่ำอาจเกี่ยวข้องกับความผิดปกติของประจำเดือนหรือเป็นผลมาจากปัจจัยกระตุ้น ฮอร์โมนต่อต้านมุลเลอร์สามารถลดลงได้โดย:
- โรคอ้วนในวัยเจริญพันธุ์
- อนาธิปไตย;
- พัฒนาการทางเพศล่าช้า
- hypogonadotropic hypogonadism;
- dysgenesis อวัยวะสืบพันธุ์;
- ปริมาณสำรองรังไข่ลดลง

ฮอร์โมน AMH - เมื่อใดควรรับประทาน
ถ้าเป็นผู้หญิง เวลานานท้องไม่ได้ต้องตรวจ ข้อมูลนี้ยังมีประโยชน์สำหรับผู้ชายที่มีปัญหาในการเป็นพ่อด้วย นี่เป็นข้อบ่งชี้แรกและหลักเมื่อใดที่ควรบริจาคเลือดให้กับฮอร์โมน AMH ให้กับคู่นอนทั้งสองคน หากฮอร์โมนแอนตี้มุลเลอเรียนยังคงมีการผลิตในปริมาณความเข้มข้นไม่เพียงพอหรือมากเกินไปโดยไม่มีการเพิ่มเติม การรักษาด้วยฮอร์โมนไม่พอ. ข้อบ่งชี้อื่นๆ เมื่อจำเป็นต้องมีการวิเคราะห์มีดังต่อไปนี้:
- รอบประจำเดือนกระจัดกระจาย;
- การวินิจฉัยโรคในแง่ของสตรี
- การแทรกแซงการผ่าตัดครั้งก่อน
- ซ้ำแล้วซ้ำอีก การทำเด็กหลอดแก้วล้มเหลว;
- วัยเจริญพันธุ์ตอนปลายของการวางแผนการตั้งครรภ์
- การทำงานของรังไข่บกพร่อง
- การพัฒนาทางเพศก่อนวัยอันควร
วิธีรับประทานฮอร์โมน AMH อย่างถูกต้อง
หากคุณต้องการการทดสอบฮอร์โมน AMH แพทย์ของคุณจะบอกคุณว่ามันคืออะไร คุณสมบัติของระบบการรักษาเพิ่มเติมนั้นขึ้นอยู่กับผลลัพธ์ที่ได้รับ ประสิทธิภาพการรักษา. เพื่อเพิ่มความน่าเชื่อถือของผลลัพธ์ พร้อมทั้งลดความจำเป็นในการทดสอบซ้ำลงอย่างมาก คุณต้องใช้แนวทางที่รับผิดชอบในการทำการทดสอบฮอร์โมนต่อต้านมุลเลอร์ ระยะเวลาที่เหมาะสมในการเก็บตัวอย่างเลือดคือ 3-5 วันของรอบประจำเดือน
หากต้องการรับฮอร์โมน AMH อย่างเหมาะสม หนึ่งวันก่อนที่คุณจะต้องกำจัดนิสัยที่ไม่ดี ให้หลีกเลี่ยง สถานการณ์ที่ตึงเครียดงดรับประทานอาหารก่อนการวินิจฉัย 12 ชั่วโมง ลดการออกกำลังกาย รั้วที่วางแผนไว้ เลือดดำเหมาะสำหรับร่างกายที่แข็งแรงเท่านั้น หลังจากป่วยมานาน ควรรอสัก 2-3 สัปดาห์จนกว่าร่างกายจะแข็งแรงขึ้น
วิธีเพิ่ม AMH
หากบริจาคเลือดตามหลักเกณฑ์ที่กำหนดก็เชื่อถือได้ ระดับที่ลดลง AMH เป็นอาการของพยาธิวิทยา จำเป็นต้องทำให้ค่าอ้างอิงคงที่ ในการเพิ่ม AMH ผู้ป่วยจำเป็นต้อง:
- ติด อาหารบำบัด;
- ควบคุมระดับฮอร์โมนในเลือด
- ปริมาณฮอร์โมนสังเคราะห์เพิ่มเติม

วิธีเพิ่ม AMH โดยใช้การเยียวยาพื้นบ้าน
การแพทย์ทางเลือกยังมีส่วนร่วมในการสร้างสมดุลของฮอร์โมนด้วย หากมีเพิ่มขึ้น ระดับเอเอ็มเอชคุณต้องทำการทดสอบใหม่ ถ้า ภาพทางคลินิกไม่เปลี่ยนแปลงดำเนินการอย่างเร่งด่วน หากต้องการเพิ่ม AMH โดยใช้การเยียวยาพื้นบ้าน คุณสามารถใช้สูตรต่อไปนี้ได้ในทางปฏิบัติ:
- วิธีที่มีประสิทธิภาพในการเลี้ยง AMH คือการบริโภคผลิตภัณฑ์จากผึ้ง สิ่งสำคัญคือต้องแน่ใจว่าคุณไม่แพ้น้ำผึ้ง
- การได้รับวิตามินดี การเดินท่ามกลางแสงแดดจ้าก็เป็นอีกเรื่องหนึ่ง การเยียวยาพื้นบ้าน, วิธีเพิ่มฮอร์โมนแอนตี้มุลเลอร์
วิดีโอ: ฮอร์โมนต่อต้านมุลเลอเรียนมีหน้าที่อะไรในผู้หญิง
ความสนใจ!ข้อมูลที่นำเสนอในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลเท่านั้น เนื้อหาของบทความไม่เรียกร้อง การรักษาด้วยตนเอง. มีเพียงแพทย์ที่มีคุณสมบัติเหมาะสมเท่านั้นที่สามารถวินิจฉัยและให้คำแนะนำการรักษาได้ ลักษณะเฉพาะส่วนบุคคลผู้ป่วยเฉพาะราย
พบข้อผิดพลาดในข้อความ? เลือกมันกด Ctrl + Enter แล้วเราจะแก้ไขทุกอย่าง!ฮอร์โมนต่อต้านมุลเลอเรียน (AMH) เรียกว่าตัวนับไข่ ในผู้ชายจะส่งผลต่อการสร้างอวัยวะสืบพันธุ์และจะถึงระดับสูงสุดในช่วงวัยแรกรุ่น ในผู้หญิง เป็นตัวกำหนดคุณภาพและปริมาณของไข่ ระดับของมันจะลดลงในช่วงวัยหมดประจำเดือน ดังนั้นหาก AMH ต่ำในช่วงวัยเจริญพันธุ์ การวินิจฉัยภาวะมีบุตรยากก็มีแนวโน้มที่จะวินิจฉัยได้ ภายนอกไม่ได้มาพร้อมกับปัญหาสุขภาพที่เห็นได้ชัดเจน การตรวจสุขภาพยังไม่แสดงโรค หากความคิดไม่เกิดขึ้นเป็นเวลานาน แพทย์จะกำหนดให้ทำ "การทดสอบความพยายาม" แบบขยายเพื่อกำหนดระดับของฮอร์โมนจำนวนหนึ่ง รวมทั้ง ต่อต้านมุลเลอเรียน
โดยปกติ AMH จะถึงจุดสูงสุดในช่วงกลางของการเจริญเติบโต ก่อนและหลังยุคนี้ค่าของมันจะลดลง การวิเคราะห์ระดับฮอร์โมนถือเป็นความสำเร็จในช่วงไม่กี่ปีที่ผ่านมาเพราะว่า ปริมาณในเลือดมีน้อย อย่างไรก็ตามมันเป็นลักษณะทางอ้อมของรังไข่สำรอง
รังไข่สำรองคืออะไร? นี่คือจำนวนฟอลลิเคิลที่ไข่พัฒนาขึ้น ก่อตัวเป็นเด็กผู้หญิงในระยะตัวอ่อนและมีถึงล้านชิ้น แต่เพียงส่วนเล็กๆ ของฟอลลิเคิลเท่านั้นที่ต้องผ่านทุกขั้นตอนของการพัฒนาและสร้างไข่ที่สามารถปฏิสนธิได้ ส่วนใหญ่เสียชีวิตในแต่ละช่วงของการพัฒนา
ในเด็กผู้หญิงที่โตเต็มที่จำนวนไข่ปกติจะสูงถึง 300,000 ฟอง หากปริมาณสำรองรังไข่ลดลงโอกาสในการปฏิสนธิจะลดลง เมื่อ AMH สูงหรือต่ำกว่าปกติ ปริมาณสำรองของรังไข่จะเปลี่ยนแปลงตามสัดส่วน มากกว่า คำจำกัดความที่แม่นยำการสำรองรังไข่สามารถทำได้ด้วยอัลตราซาวนด์ซึ่งเป็นเกณฑ์ที่อนุญาตให้คุณเห็นและนับรูขุมขน:
- การมี 11-25 ชิ้นเป็นโอกาสที่ดีที่จะตั้งครรภ์ภายในไม่กี่ปี
- น้อยกว่า 5 ชิ้น - โอกาสต่ำ การปฏิสนธิไม่สามารถล่าช้าได้
- มากกว่า 30 ชิ้น - อาจบ่งบอกถึงโรคถุงน้ำหลายใบ
การตรวจอัลตราซาวนด์ช่วยให้คุณติดตามได้ รอบเดือนผู้หญิงและวิเคราะห์ว่าไข่สามารถปฏิสนธิได้หรือไม่
ขั้นตอนการวิจัยตลอดรอบประจำเดือน
- วันแรกหลังการมีประจำเดือน (ไม่เกิน 10 วัน) รูขุมขนที่มีลักษณะเด่นอย่างน้อย 1 รูขุมขน (15 มม.) เพิ่งเริ่มมีการเจริญเติบโต
- ทุกๆ สองวันถัดไป จะมีการติดตามการเปลี่ยนแปลงในส่วนที่โดดเด่น (รูขุมขนที่พร้อมสำหรับการตกไข่จะมีขนาดถึง 18-24 มม.)
- กระบวนการตกไข่ - หากรอยเปื้อน (ยื่นออกมา) ก่อตัวขึ้นที่ผนังรูขุมขน ผนังจะฉีกขาดและไข่ออกมา การตกไข่ก็ประสบความสำเร็จ
- หลังจากการตกไข่ จะสังเกตเห็นของเหลวอิสระภายนอกรังไข่และมีคอร์ปัสลูเทียมอยู่ข้างใน
- ในกรณีที่ไม่มีการตกไข่ การศึกษาจะดำเนินการก่อนเริ่มรอบประจำเดือน ส่วนที่โดดเด่นที่ยังไม่ถึงจุดตกไข่จะก่อให้เกิดรูขุมขนแบบเปาะ (cystic follicle)
ระดับ AMH ที่ต่ำและการตกไข่เป็นประจำบ่งชี้ว่าไข่มีข้อบกพร่องและไม่สามารถเจริญวัยได้ ถ้าหลังจากนั้น การบำบัดด้วยฮอร์โมนสถานการณ์ไม่เปลี่ยนแปลง อาจมีการตัดสินใจดำเนินการผสมเทียมกับตัวอ่อนของผู้บริจาค
สาระสำคัญของการทดสอบฮอร์โมนต่อต้านมุลเลอเรียนและการเตรียมพร้อม
การวิเคราะห์ระดับ AMH บ่งชี้ถึงปริมาณของฟอลลิเคิลในระยะที่ 2 ของการพัฒนา (antral) รูขุมขนรองสังเคราะห์ฮอร์โมนอย่างแข็งขัน (เอสโตรเจน, แอนโดรเจน, โปรเจสติน) มันจะกลายเป็นองค์ประกอบ ระบบต่อมไร้ท่อ. เนื้อหาปกติฮอร์โมนในเลือด 1.1-2.4 ng/ml. หากผลการทดสอบต่ำกว่า 1.0 ng/ml โอกาสที่จะตั้งครรภ์มีน้อยมาก AMH ที่ต่ำบ่งบอกถึงการที่รูขุมขนไม่สามารถผลิตฮอร์โมนที่จำเป็นซึ่งทำให้สตรีตั้งครรภ์ได้ จึงเป็นการวินิจฉัยภาวะมีบุตรยาก ระดับปกติ AMH ช่วยให้ผู้ป่วยมีโอกาสตั้งครรภ์ตามธรรมชาติ
แพทย์ที่สั่งตรวจเลือดหา AMH เพื่อหาโอกาสตั้งครรภ์จะให้คำแนะนำในการเตรียมตัวตรวจ ต่อไปนี้เป็นกฎบางประการ
- ช่วงเวลาที่ดีที่สุดในการคลอดบุตรคือช่วงมีประจำเดือน 3-5 วัน ซึ่งเป็นช่วงที่ระดับฮอร์โมนคงที่
- หลีกเลี่ยงความเครียดทางร่างกายและอารมณ์เป็นเวลาสามวันก่อนการเก็บตัวอย่างเลือด
- ห้ามดื่มแอลกอฮอล์ 24 ชั่วโมงก่อนทำหัตถการ ห้ามสูบบุหรี่ 3 ชั่วโมง
- ทำการทดสอบในตอนเช้าขณะท้องว่าง พักจากอาหาร 8-12 ชั่วโมง (คุณสามารถดื่มน้ำสะอาดได้)
- ไข้ อาการเจ็บปวดเฉียบพลันเป็นข้อห้ามในการทดสอบ
คุณไม่ควรมา ห้องบำบัดหลังกายภาพบำบัด การนวด การเอ็กซเรย์ และการตรวจฟลูออโรกราฟิก
สาเหตุหลักของการเปลี่ยนแปลงระดับ AMH
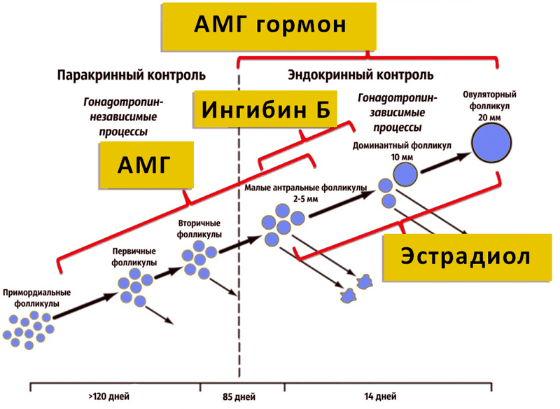
เมื่อเริ่มเข้าสู่วัยหมดประจำเดือน ระดับ AMH ที่ลดลง (เหลือ 0.05 กรัม/มิลลิลิตร หลังจากผ่านไป 50 ปี) ถือเป็นกระบวนการทางธรรมชาติ เนื่องจากปริมาณสำรองฟอลลิคูลาร์ของรังไข่หมดลง ในช่วงวัยเจริญพันธุ์นั้น อาการที่น่าตกใจ. อาจบ่งบอกถึงพัฒนาการล่าช้า พยาธิวิทยาทางพันธุกรรม มีเนื้องอกที่เป็นมะเร็งในรังไข่ หรือความไม่สมดุลของฮอร์โมน
อาการภายนอกของปัญหาคือความล่าช้าหรือไม่มีประจำเดือน การปลดปล่อยไม่เพียงพอในช่วงมีประจำเดือนมีปัญหาเรื่องการปฏิสนธิ
หากได้รับผลลัพธ์ที่ผิดปกติ ควรทำการวิเคราะห์ซ้ำตามกฎทั้งหมดเพื่อเตรียมการวิเคราะห์ แนะนำให้ตรวจสอบผลในห้องปฏิบัติการต่างๆ
AMH สูงกว่าค่าปกติ
สาเหตุที่พบบ่อยที่สุด ระดับที่สูงขึ้น AMH - กลุ่มอาการรังไข่มีถุงน้ำหลายใบ ในกรณีนี้ไข่จะพัฒนาบางส่วนและไม่สามารถทะลุเยื่อหุ้มรูขุมขนได้ มันค้างกลายเป็นซีสต์ ในขณะเดียวกัน รังไข่ก็จะมีขนาดเพิ่มขึ้นซึ่งอาจเป็นสาเหตุได้ ความรู้สึกเจ็บปวดในเยื่อบุช่องท้อง ใช้การรักษาด้วยเอสโตรเจนและแอนโดรเจน การผ่าตัดและผสมผสาน 2 วิธีเข้าด้วยกัน
เหตุผลอื่นๆ:
- ความบกพร่องทางพันธุกรรมและการกลายพันธุ์ของตัวรับ LH และ AMH
- พยาธิวิทยาของพัฒนาการทางเพศ
- เนื้องอกเซลล์ granulosa ของรังไข่;
- ภาวะมีบุตรยากแบบ anovulatory normogonadotropic (ขาดการตกไข่เนื่องจากการบาดเจ็บ การทำแท้ง การลดน้ำหนักอย่างกะทันหัน การติดเชื้อ ความผิดปกติของต่อมไทรอยด์ ฯลฯ )
ในสตรีที่ให้นมบุตร ภาวะมีบุตรยากที่เกิดจากเม็ดไข่ตามธรรมชาติอาจเกิดขึ้นชั่วคราว
AMH ต่ำกว่าค่าปกติ
บ่อยกว่านั้น การปฏิสนธิจะไม่เกิดขึ้นเมื่อใด AMH ลดลง. หลักและ สาเหตุตามธรรมชาติ – อายุที่เป็นผู้ใหญ่. หากรังไข่ลดลง เฉพาะการผสมเทียมที่มีตัวอ่อนจากผู้บริจาคเท่านั้นที่สามารถช่วยสถานการณ์ได้
สาเหตุอื่นที่ทำให้ AMH ต่ำ:
- รังไข่เล็ก (น้อยกว่า 3 ซม.)
- ความผิดปกติของต่อมใต้สมอง, มลรัฐ, ต่อมไทรอยด์;
- การเผาผลาญที่ไม่เหมาะสม, การเผาผลาญไขมัน;
- การละเมิดระยะเวลาของวัยแรกรุ่น
สถานการณ์เลวร้ายลงเนื่องจากการสูบบุหรี่และการติดเชื้อทางเพศสัมพันธ์
แนวทางการรักษา AMH ต่ำ

ตามที่แพทย์หลายคนกล่าวไว้ การรักษา AMH ต่ำนั้นเป็นไปไม่ได้ การรับประทานยาจะไม่ทำให้จำนวนรูขุมขนเพิ่มขึ้น แต่บางส่วนกระตุ้นการสุกของไข่ในรูขุมขนรอง
แคปซูลเจล DHEA มีบทวิจารณ์ที่ดี ต้นกำเนิดของพืช. นอกจากนี้ยังใช้ Puregon, Gonal, Menopur, Phostemon, 450 ตามรูปแบบพิเศษ
มีความเห็นทางการแพทย์ว่าการไหลเวียนโลหิตที่เพิ่มขึ้นในกระดูกเชิงกรานช่วยส่งเสริมการพัฒนาของไข่ ในการทำเช่นนี้ พวกเขาใช้การอุ่นรังไข่ การนวดพิเศษ การออกกำลังกาย กายภาพบำบัด การวิ่งร่วมกับการใช้ยา มีโอกาสมากขึ้นที่จะตั้งครรภ์โดยมี AMH ต่ำ หาก FSH (ฮอร์โมนกระตุ้นรูขุมขน) ไม่เกินเกณฑ์ปกติ
IVF ที่มีฮอร์โมน Anti-Mullerian ในระดับต่ำ
ผู้เชี่ยวชาญด้านการเจริญพันธุ์มักไม่รับผู้ป่วย IVF ที่มี AMH ต่ำ หากระดับฮอร์โมนน้อยกว่า 1.0 ng/ml และอายุใกล้ 40 ปี แต่ถ้าคุณพูดคุยกับผู้หญิงที่กลายเป็นแม่ผสมเทียมและอ่านความคิดเห็นบนอินเทอร์เน็ต คุณจะพบตัวอย่างมากมายที่มี AMH 0.8-0.9 และแม้แต่ 0.7 ng/ml
โอกาสสุดท้ายสำหรับ AMH ต่ำ FSH สูง และอายุช้าคือการปลูกถ่าย ผู้บริจาคไข่. ผู้หญิงหลายคนไม่ยอมรับสิ่งนี้ แน่นอนว่าปัญหาที่ละเอียดอ่อนดังกล่าวได้รับการตัดสินใจโดยครอบครัว
โปรโตคอล IVF สำหรับ AMH ต่ำ
AMH สำหรับ IVF มีความสำคัญเพราะ... ด้วยค่าที่อ่านได้น้อยกว่า 0.8-1.0 ng/ml แพทย์จึงไม่ค่อยนำผู้ป่วยไปทำหัตถการ โดยเฉพาะ โปรแกรมฟรีและโควต้า ในระหว่างการตรวจจำเป็นต้องกำหนดระดับ FSH และจำนวนรูขุมขนทุติยภูมิโดยใช้อัลตราซาวนด์
โปรโตคอล IVF อาจยาวหรือสั้นก็ได้
- โปรโตคอลระยะยาวเริ่มต้นหนึ่งสัปดาห์ก่อนรอบเดือนของคุณ รังไข่จะถูกกระตุ้นเป็นเวลา 21 วัน กำลังโหลดปริมาณฮอร์โมนจากการเจาะ จำนวนมากไข่ (มากถึง 20 ชิ้น) พวกมันได้รับการปฏิสนธิ ตัวอ่อนที่มีชีวิตจะถูกฝังเข้าไปในร่างกายของมารดาเมื่ออายุ 3 หรือ 5 วัน อันตรายของตัวเลือกนี้อาจเกิดจากการกระตุ้นมากเกินไปโดยมีภาวะแทรกซ้อนรุนแรง
- ในเวอร์ชันสั้น ขั้นตอนจะเริ่มในวันที่ 2-3 ของการมีประจำเดือน โดยไม่ได้กระตุ้นรังไข่ แต่เป็นการกระตุ้นไข่ มีการเลือกฟอลลิเคิลที่โดดเด่นหลายอัน วิธีนี้อาจทำให้ไข่มีคุณภาพไม่เพียงพอ ระเบียบปฏิบัตินี้ใช้สำหรับผู้หญิงที่มีรังไข่ดี
เปอร์เซ็นต์ความสำเร็จของการปลูกถ่ายปกติคือ 20-60% ขึ้นอยู่กับอายุ คุณภาพของไข่ และสถานะของฮอร์โมนในร่างกายผู้หญิง เทคนิคนี้กำลังพัฒนาทุกปีรวมถึงเนื่องจากระดับการตรวจและวินิจฉัยเพิ่มขึ้น เมื่อทราบระดับ AMH แพทย์จะเลือกกลยุทธ์การรักษาภาวะมีบุตรยากได้ถูกต้องมากขึ้น
สวัสดีตอนบ่าย ฉันอายุ 32 ปีและไม่สามารถตั้งครรภ์ได้เป็นเวลา 3 ปีแล้ว มีการวินิจฉัย: ภาวะมีบุตรยาก 1 มีประจำเดือนทุกเดือน แต่วงจรลอยตัวจากนั้นหลังจาก 18 จากนั้น 27, 24, 26, 30 วัน การทดสอบฮอร์โมนล่าสุด ณ วันที่ 24 มีนาคม 2017 (กระแสตรงครั้งที่ 2) AMH = 0.07 (ค่าปกติในห้องปฏิบัติการ 0.01 - 10.6 ng/ml); FSH = 27.22 (ค่ามาตรฐานห้องปฏิบัติการ 1.8-11.3 mIU/ml); LH = 19.2 (ค่ามาตรฐานห้องปฏิบัติการ 1.1 - 8.7 mIU/mI); TSH = 3.34 (ค่าปกติในห้องปฏิบัติการ 0.4-4.0 µIU/ml); การตรวจฮอร์โมนครั้งก่อน 23 พฤศจิกายน 2559 AMH = 0.14 (ค่าปกติในห้องปฏิบัติการ 0.01 - 10.6 ng/ml); FSH = 22.9 (ค่ามาตรฐานห้องปฏิบัติการ 1.8-11.3 mIU/ml); LH = 9.5 (ค่ามาตรฐานห้องปฏิบัติการ 1.1 - 8.7 mIU/mI); Estradiol = 39.3 (ค่าปกติในห้องปฏิบัติการ 15-160 pg/ml); TSH = 2.69 (ค่าปกติในห้องปฏิบัติการ 0.4-4.0 µU/มล.); T4 อิสระ = 13.8 (ค่ามาตรฐานห้องปฏิบัติการ 10.0-23.2 pmol/l); AT ถึง TPO นับ = 10.0 (ค่ามาตรฐานของห้องปฏิบัติการน้อยกว่า 35) ฮอร์โมนเพศชาย = 1.5 (ค่ามาตรฐานของห้องปฏิบัติการ 0-4 นาโนโมล/ลิตร) อัลตราซาวด์ (ทำวันที่ 28 พฤศจิกายน 2559): ที่ 8 d.c. ตำแหน่งมดลูก: ปกติ ขนาดมดลูกยาว 59 มม. หนา 40 มม. กว้าง 51 มม. ปริมาตรมดลูก 55.5 cm3 ขนาดปกติ, ความหนาของเยื่อบุโพรงมดลูก 6.5 มม., รูปทรงของเยื่อบุโพรงมดลูก: ชัดเจน, สม่ำเสมอ; โครงสร้างของเยื่อบุโพรงมดลูกไม่เปลี่ยนแปลง โพรงมดลูกไม่ขยาย ไม่บิดเบี้ยว ปากมดลูกไม่ขยาย รูปร่างถูกต้อง โครงสร้างของปากมดลูกไม่เปลี่ยนแปลง คลองปากมดลูกไม่ขยายไม่เปลี่ยนแปลง รังไข่ด้านขวา: ตำแหน่งปกติ ขนาด 33 มม. 22 มม. 23 มม. ปริมาตร 8.7 มล. ไม่ขยาย รูปทรงชัดเจน โครงสร้าง: ไม่เปลี่ยนแปลง รูขุมขนใหญ่ที่สุด 16 มม. จำนวนรูขุมขน 4 รังไข่ด้านซ้าย: ตำแหน่งปกติ ขนาด 23 มม. 18 มม. 21 มม. ปริมาตร 4.5 มล. ไม่ขยาย รูปทรงชัดเจน โครงสร้าง: ไม่สามารถมองเห็นอุปกรณ์ฟอลลิคูลาร์ได้ บทสรุป: สเปีย เวลา 16.00 น. (นี่คือวันที่ 6 ธันวาคม 2559 แล้ว) ตัวชี้วัดอัลตราซาวนด์มีดังนี้ ตำแหน่งของมดลูก: ปกติ ขนาดของมดลูก: ยาว 42 มม. ความหนา 40 มม. กว้าง 53 มม. ปริมาตรของมดลูกคือขนาดปกติ 40.5 ซม. ความหนาของเยื่อบุโพรงมดลูกคือ 9 มม. รูปทรงของเยื่อบุโพรงมดลูกมีความชัดเจนสม่ำเสมอ โครงสร้างของเยื่อบุโพรงมดลูกไม่เปลี่ยนแปลง โพรงมดลูกไม่ขยาย ไม่ผิดรูป ปากมดลูกไม่ขยาย รูปร่างถูกต้อง โครงสร้างของปากมดลูกไม่เปลี่ยนแปลง คลองปากมดลูกไม่ขยาย ไม่เปลี่ยนแปลง รังไข่ด้านขวา: ตำแหน่งปกติ, ขนาด 36 มม., 24 มม., 24 มม., ปริมาตร 10.8 มล., ไม่ขยาย, รูปทรงชัดเจน, โครงสร้าง: เปลี่ยนแปลงเนื่องจากการก่อตัวขาดเสียงสะท้อน, กระจายอย่างประณีต โครงสร้างที่แตกต่างกันด้วยองค์ประกอบที่ไม่สะท้อนเสียง อุปกรณ์ฟอลลิคูลาร์มี 5 ฟอลลิเคิล รังไข่ด้านซ้าย: ตำแหน่งปกติ ขนาด 23 มม. 14 มม. 16 มม. ปริมาตร 2.7 มล. ไม่ขยาย รูปทรงชัดเจน โครงสร้าง: เปลี่ยนแปลงเนื่องจากไม่มีเสียงสะท้อนเดียว แคปซูลบาง ๆ ก่อตัวเป็นเนื้อเดียวกันมีเส้นผ่านศูนย์กลาง 10 มม. ของเหลวอิสระในช่องอุ้งเชิงกราน: ในปริมาณปานกลาง สรุป: สัญญาณสะท้อนของการก่อตัวของรังไข่ด้านขวา (อาจเป็นไปได้ คอร์ปัสลูเทียม), สเปีย. เป็นผลให้นรีแพทย์ - ต่อมไร้ท่อกล่าวว่าด้วยผลการทดสอบฮอร์โมนดังกล่าวไม่เพียง แต่ไม่มีโอกาสตั้งครรภ์สำหรับฉันเท่านั้น แต่ยังมีการผสมเทียมและแม้แต่การผสมเทียมด้วย DY (ซึ่งด้วย FSH ดังกล่าวฉันไม่สามารถอุ้มลูกได้) และด้วยตัวบ่งชี้ดังกล่าว วัยหมดประจำเดือนจะมาในครึ่งปี เพื่อลด FSH เธอกำหนดให้รับประทาน Femoston 2/10 เป็นเวลาสามเดือน จากนั้นทดสอบฮอร์โมนอีกครั้ง และถ้า FSH ลดลง ก็อาจจะทำอะไรบางอย่างได้ แม้ว่าเธอจะยังไม่ได้บอกว่าอะไรชัดเจน และถ้ามันไม่ลดลง เธอบอกให้ดื่มไปตลอดชีวิต femoston 2/10
ไม่ใช่ทุกคนที่รู้ว่าฮอร์โมนต่อต้านมุลเลอเรียนคืออะไร แต่เป็นองค์ประกอบที่จำเป็นที่มีผลกระทบอย่างมีนัยสำคัญต่อปัจจัยการพัฒนาในร่างกายมนุษย์
ในเด็กผู้หญิงจะเกิดตั้งแต่แรกเกิดจนถึงวัยหมดประจำเดือน
มาตรฐานเอเอ็มจีเท่ากับ 0.1 ngm ต่อเลือด 1 มิลลิลิตร
การเบี่ยงเบนไปจากค่าเหล่านี้อาจบ่งบอกถึง โรคต่างๆในสิ่งมีชีวิต
ในช่วงวัยแรกรุ่นจะไม่ได้กำหนดความเข้มข้นของฮอร์โมนต่อต้านมุลเลอเรียน ติดตามความผันผวนตั้งแต่ประมาณกลางๆ ระยะเวลาการสืบพันธุ์และก่อนเข้าสู่วัยหมดประจำเดือน
ระดับฮอร์โมนต่อต้านมุลเลอเรียนจะไม่เปลี่ยนแปลงในระหว่างรอบประจำเดือนในสตรีที่มีสุขภาพดี
การเปลี่ยนแปลงตัวบ่งชี้และการเบี่ยงเบนจากบรรทัดฐานบางอย่างอาจบ่งบอกถึงภาวะเจริญพันธุ์ที่ลดลง
พารามิเตอร์เหล่านี้เป็นพารามิเตอร์แรก ระฆังปลุกซึ่งปรากฏออกมาจนกระทั่งการหยุดชะงักของวงจรของผู้หญิงแยกออกจากกัน
- ความพยายามที่ยาวนานและไม่ประสบความสำเร็จในการตั้งครรภ์
- รอบประจำเดือนผิดปกติ
- การยุติการตั้งครรภ์โดยธรรมชาติ
ขอแนะนำให้ทำการทดสอบฮอร์โมนต่อต้านมุลเลอเรียนในวันที่ 3-5 ของรอบประจำเดือนซึ่งเป็นวันนี้ที่วัสดุชีวภาพมีข้อมูลมากกว่า
ในบางกรณีข้อมูลเกี่ยวกับความเข้มข้นของฮอร์โมนต่อต้านมุลเลอร์ในเลือดก็จำเป็นสำหรับผู้ชายเช่นกันสำหรับพวกเขาไม่มีข้อกำหนดเฉพาะเกี่ยวกับระยะเวลาและเวลาในการคลอดบุตร
ฮอร์โมนต่อต้านมุลเลอเรียน AMH เป็นองค์ประกอบที่จำเป็นไม่เพียงแต่ในร่างกายผู้หญิงเท่านั้น แต่ยังอยู่ในร่างกายของผู้ชายด้วย
มันทำหน้าที่ต่าง ๆ เป็นองค์ประกอบที่มีอิทธิพลต่อกระบวนการสร้างลักษณะทางเพศในผู้ชาย
องค์ประกอบนี้มีการผลิตอย่างแข็งขันในช่วงวัยแรกรุ่นหลังจากนั้นความเข้มข้นจะลดลงอย่างมาก
การวิเคราะห์ความเข้มข้นของฮอร์โมนนี้ในผู้หญิงค่อนข้างให้ข้อมูล จากผลลัพธ์ เราสามารถระบุจำนวนไข่ที่พร้อมสำหรับการปฏิสนธิได้
ระดับฮอร์โมนต่อต้านมุลเลอร์ในสตรีวัยเจริญพันธุ์เป็นตัวบ่งชี้สุขภาพของผู้หญิง
แม้จะมีนัยสำคัญในระดับสูง แต่ระดับของฮอร์โมนต่อต้านมุลเลอเรียนในร่างกายของผู้หญิงก็ไม่ถือว่าสำคัญที่สุด ดังนั้นจึงไม่ได้รับการตรวจสอบในระหว่างการทดสอบฮอร์โมนมาตรฐาน
ผลการศึกษาความเข้มข้นขององค์ประกอบนี้จะช่วยให้เราทราบได้ ฟังก์ชั่นรังไข่ ดังนั้นการทดสอบดังกล่าวจึงระบุไว้ในกรณีต่อไปนี้:
- วินิจฉัยภาวะมีบุตรยากซึ่งไม่ทราบสาเหตุ
- ความเป็นไปไม่ได้ของการผสมเทียม;
- การเบี่ยงเบนจาก ;
- กลุ่มอาการรังไข่หลายใบ;
- เพื่อระบุตั้งแต่ต้นและปลาย
ผลการศึกษาฮอร์โมน AMH ที่ได้รับจะเป็นข้อมูลหากปฏิบัติตามวิธีการ
การเบี่ยงเบนไปจากบรรทัดฐานอาจทำให้เกิดการบิดเบือนผลลัพธ์อย่างมีนัยสำคัญ
เตรียมตัวสอบอย่างไรให้ถูกต้อง
เพื่อให้ค่านิยมที่ได้รับระหว่างการศึกษามีข้อมูลมากที่สุดต้องเตรียมการจัดงานล่วงหน้า ผู้ป่วยต้องจำกฎต่อไปนี้:
- ข้อจำกัด การออกกำลังกาย 2-3 วันก่อนบริจาคเลือด
- ขจัดความเสี่ยงของความเครียดและความเครียดทางประสาท
- คุณไม่ควรรับประทานอาหารหรือสูบบุหรี่ 2 ชั่วโมงก่อนการทดสอบ
- คุณไม่ควรบริจาคเลือดหากคุณเป็นไข้หวัดหรือติดเชื้อทางเดินหายใจเฉียบพลัน
ระดับของฮอร์โมนต่อต้านมุลเลอเรียนไม่อยู่ภายใต้มาตรฐานร่างกายของผู้หญิงแต่ละคนเป็นรายบุคคลดังนั้นขีดจำกัดของความผันผวนที่อนุญาตจึงกว้าง
การทดสอบดำเนินการอย่างไร
เพื่อทำการวิจัย จะทำการเก็บเลือดดำจากชายและหญิง
มักจะทราบผลการศึกษาในวันที่สอง เนื่องจากเมื่อตรวจพบฮอร์โมนต่อต้านมุลเลอเรียน จะมีการศึกษาปฏิสัมพันธ์ของวัสดุชีวภาพของผู้ป่วยกับซีรั่มพิเศษ

คุณไม่ควรพยายามตีความผลการทดสอบด้วยตนเอง ควรให้ค่าที่ได้รับแก่แพทย์ผู้เชี่ยวชาญจะสามารถระบุความผิดปกติได้
ค่าที่ยอมรับได้สำหรับผู้หญิงอยู่ในช่วง 1.0 - 2.5 ng/ml สำหรับผู้ชาย 0.49 - 5.98 ng/ml
การลดลงของการทำงานของรังไข่ได้รับการวินิจฉัยในสตรีเมื่อค่าเบี่ยงเบนจากขีด จำกัด ล่าง 1 ng/ml แต่นี่ไม่ใช่เหตุผลที่จะสรุปผลอย่างเร่งด่วน
จะประเมินผลลัพธ์ได้อย่างไร?
การเบี่ยงเบนอย่างรุนแรงของตัวบ่งชี้จากบรรทัดฐานอาจบ่งบอกถึงการเปลี่ยนแปลงที่ร้ายแรงในร่างกายมนุษย์
สามารถขอคำปรึกษาฉบับเต็มได้จากแพทย์ด้านต่อมไร้ท่อ การเพิ่มขึ้นหรือลดลงของความเข้มข้นของ AMH ในเลือดอาจบ่งบอกถึงความผิดปกติต่างๆ
มูลค่าที่เพิ่มขึ้นต้องได้รับความเอาใจใส่และการตรวจสอบอย่างครบถ้วน
หากฮอร์โมนต่อต้านมุลเลอร์เพิ่มขึ้นจะไม่สามารถยกเว้นโรคต่อไปนี้ได้:
- ข้อบกพร่อง;
- การเบี่ยงเบนในกระบวนการวัยแรกรุ่น
- การกลายพันธุ์ของตัวรับฮอร์โมนต่อต้านมุลเลอร์
- เนื้องอกรังไข่
- ภาวะมีบุตรยากโดยไม่ทราบสาเหตุ
หากฮอร์โมนต่อต้านมุลเลอเรียนต่ำ ภาวะต่อไปนี้จะได้รับการวินิจฉัย:
- ลดจำนวนไข่ในรังไข่
- วัยหมดประจำเดือน;
- โรคอ้วนในระยะสุดท้ายของวัยเจริญพันธุ์
- แต่แรก วัยแรกรุ่น;
- โรคที่เกิดจากความผิดปกติของโครโมโซม
- ความผิดปกติในโครงสร้างของระบบสืบพันธุ์โดยไม่มีรังไข่
บรรทัดฐานสำหรับระดับฮอร์โมนต่อต้านมุลเลอร์ในสตรีวัยเจริญพันธุ์แสดงอยู่ในตาราง
การเพิ่มความเข้มข้นของธาตุในเลือดเทียมจะไม่ส่งผลดีต่อขอบเขตการสืบพันธุ์
อิทธิพลดังกล่าวไม่สามารถเร่งการเพิ่มไข่ที่ดีต่อสุขภาพได้
Gonadotropins มีผลต่อการผลิตฮอร์โมนเพศในร่างกายของชายและหญิงเนื่องจากกระตุ้นกระบวนการเจริญเติบโตของไข่และการพัฒนาของอสุจิ
การผลิตองค์ประกอบเหล่านี้บกพร่องเป็นสาเหตุโดยตรงของภาวะมีบุตรยาก ระดับฮอร์โมนกระตุ้นรูขุมขนสามารถเปลี่ยนแปลงได้อย่างมีนัยสำคัญตลอดช่วงชีวิตของผู้หญิง
ความผันผวนที่เด่นชัดเกิดขึ้นในช่วงวัยแรกรุ่นในเด็กผู้หญิง

ฮอร์โมนกระตุ้นรูขุมขนผลิตในร่างกายของเด็กผู้หญิงตั้งแต่แรกเกิด
เมื่อสิ้นปีแรกของชีวิตความเข้มข้นของมันจะลดลงอย่างมีนัยสำคัญและต่ำมากการเพิ่มขึ้นอย่างรวดเร็วของบรรทัดฐานจะสังเกตได้ในช่วงเริ่มต้นของวัยแรกรุ่น
ความล้มเหลวในการผลิตองค์ประกอบนี้สามารถทำให้เกิดการเบี่ยงเบนต่อไปนี้:
- ความผิดปกติของประจำเดือน
- ภาวะมีบุตรยาก
ฮอร์โมนกระตุ้นรูขุมขนมีหน้าที่ในกระบวนการต่อไปนี้:
- ช่วยให้มั่นใจได้ถึงกระบวนการสุกของไข่
- เพิ่มการผลิตเอสโตรเจน
- กระตุ้นการตกไข่
- ให้การผลิตฮอร์โมนโปรเจสเตอโรน
การเปลี่ยนแปลงความเข้มข้นของฮอร์โมน AMH และ FSH จะถูกตรวจสอบในร่างกายของผู้หญิงตลอดรอบประจำเดือน ตลอดระยะเวลาการเจริญพันธุ์จนกระทั่งเริ่มเข้าสู่วัยหมดประจำเดือน
การเปลี่ยนแปลงตัวบ่งชี้อาจเป็นองค์ประกอบทางสรีรวิทยา แต่ในบางกรณีการเบี่ยงเบนดังกล่าวบ่งบอกถึงโรคร้ายแรง
การเพิ่มขึ้นของความเข้มข้นของ FSH จะถูกติดตามในสถานการณ์ต่อไปนี้:
- โรคทางพันธุกรรมที่ถ่ายทอดผ่านสายหญิง
- dysgenesis อวัยวะสืบพันธุ์;
- การสูญเสียรังไข่สำรอง;
- วัยหมดประจำเดือน;
- เนื้องอกของมลรัฐและต่อมใต้สมอง
- endometriosis ปากมดลูก;
- โรคแพ้ภูมิตัวเอง;
- การบาดเจ็บสาหัส การได้รับรังสี
FSH ลดลงอย่างมีนัยสำคัญในสตรีระหว่างตั้งครรภ์และให้นมบุตร
ความเข้มข้นของสารเหล่านี้อาจได้รับผลกระทบจาก ยาสเตียรอยด์และอะนาโบลิก
ความเข้มข้นของ FSH ที่ลดลงจะถูกตรวจสอบเมื่อมีโรคต่อไปนี้:
- ความเข้มข้นของโปรแลคตินในเลือดเพิ่มขึ้นอย่างมีนัยสำคัญ
- hypogonadism ที่มีความบกพร่องทางกลิ่น;
- เนื้อร้ายต่อมใต้สมองหลังคลอด;
- เนื้องอกรังไข่
- พยาธิสภาพของต่อมหมวกไต;
- ความอดอยากทำให้เกิดอาการเบื่ออาหาร
- ความไม่เพียงพอของต่อมใต้สมองต่อมใต้สมอง
การเปลี่ยนแปลงความเข้มข้นของฮอร์โมนที่สำคัญที่สุดในร่างกายมนุษย์สามารถเกิดขึ้นได้กับภูมิหลังของความเครียดและความเหนื่อยล้าทางจิตใจอย่างต่อเนื่อง
ในกรณีเช่นนี้ ผู้ป่วยจำเป็นต้องปรึกษาไม่เพียงแต่นักต่อมไร้ท่อเท่านั้น แต่ยังต้องปรึกษานักจิตวิทยาด้วย
หากมีการเบี่ยงเบนประเภทนี้งานหลักคือการระบุปัจจัยเชิงสาเหตุที่ทำให้เกิดการเบี่ยงเบนโดยกำจัดว่าควรเริ่มการรักษาแบบใด
คุณควรติดต่อแพทย์คนไหนหาก AMH เบี่ยงเบนไปจากบรรทัดฐาน?
ระดับ AMH ต่ำเป็นสัญญาณวินิจฉัยภาวะมีบุตรยากและปริมาณรังไข่ลดลง จนถึงปัจจุบันยังไม่มีการสร้างฮอร์โมน AMH สังเคราะห์ขึ้น
มีความเป็นไปได้ที่จะเพิ่มมันขึ้นมาโดยอาศัยความช่วยเหลือจากผู้อื่น ยาฮอร์โมนแต่การเพิ่มขึ้นนี้จะยังคงเป็นของเทียมเนื่องจากจะไม่ส่งผลกระทบต่อรังไข่หรือความสามารถในการสืบพันธุ์ของสตรี
นั่นคือแทบจะเป็นไปไม่ได้เลยที่จะเพิ่ม AMH ในร่างกาย ดังนั้นเงื่อนไขดังกล่าวจึงเป็นข้อบ่งชี้ถึงวิธีการ ผสมเทียม. น่าเสียดาย, ระดับต่ำ AMH ยังช่วยลดโอกาสในการได้รับไข่ที่ดีต่อสุขภาพในปริมาณที่เพียงพอ
บ่อยครั้งในระหว่างการเจาะแพทย์สามารถเก็บโอโอไซต์ที่ยังไม่พร้อมสำหรับการปฏิสนธิได้ ในกรณีนี้มีการกำหนดการกระตุ้นรังไข่หรือแนะนำให้ใช้ไข่ของผู้บริจาค
การกำหนดความเข้มข้นของฮอร์โมนต่อต้านมุลเลอเรียนอย่างทันท่วงทีจะช่วยป้องกันการเกิดโรคร้ายแรงได้
การวิเคราะห์นี้เป็นสิ่งจำเป็นหากหญิงสาวในวัยเจริญพันธุ์ไม่สามารถตั้งครรภ์ได้เป็นเวลานาน เป็นไปได้ไหมที่จะตั้งครรภ์หากคุณมีความผิดปกติเช่นนี้?
ความสนใจ!
หากการวิเคราะห์แสดงการเบี่ยงเบนลงของตัวชี้วัด จะต้องดำเนินมาตรการฉุกเฉิน
การเบี่ยงเบนนี้บ่งบอกถึงความเสื่อมถอยของการทำงานของระบบสืบพันธุ์ของเด็กผู้หญิง
ในระหว่างการศึกษาระดับฮอร์โมนอย่างครอบคลุม หากพบว่ามีบุตรยาก คุณต้องติดต่อผู้เชี่ยวชาญอย่างทันท่วงที
ผู้หญิงต้องปรึกษานรีแพทย์และแพทย์ต่อมไร้ท่อ

ในบางกรณีจำเป็นต้องปรึกษานักจิตวิทยาเนื่องจากผู้หญิงที่ไม่สามารถตั้งครรภ์และอุ้มลูกได้จะประสบกับความเครียดอย่างรุนแรงซึ่งจะต้องลดผลกระทบต่อร่างกายของเธอให้เหลือน้อยที่สุดเพื่อให้เกิดการเปลี่ยนแปลงที่สำคัญในการบำบัด
ยารู้กรณีเมื่อใด อุทธรณ์ทันเวลาแพทย์อนุญาตให้ฟื้นฟูกิจกรรมการสืบพันธุ์ของร่างกายได้
ฮอร์โมนผลิตโดยอะดีโนไฮโปฟิซิส (ต่อมใต้สมองส่วนหน้า) และเป็นโปรตีนเชิงซ้อน (ไกลโคโปรตีน)
ข้อมูลทั่วไป
วงจรรังไข่และภาวะเจริญพันธุ์ของผู้หญิงถูกควบคุมโดย LH และ FSH และการหลั่งของพวกมันจะถูกควบคุมโดยฮอร์โมนเพศ Luteotropin กระตุ้นการทำงานของรังไข่เพื่อหลั่งฮอร์โมนเอสโตรเจน ความเข้มข้นสูงสุดของมันจะช่วยกระตุ้นกระบวนการตกไข่ เช่นเดียวกับกระบวนการลูทีไนเซชัน เมื่อฟอลลิเคิลกลายเป็นคอร์ปัสลูเทียม (ชั่วคราว ต่อมไร้ท่อ). Corpus luteum ผลิตฮอร์โมนโปรเจสเตอโรน ซึ่งเป็นฮอร์โมนที่จำเป็นสำหรับการติดตัวอ่อนเข้ากับชั้นเยื่อบุโพรงมดลูกเจริญผิดที่ของมดลูก หากมีการฝังตัว LH มีส่วนช่วยในการทำงานตามปกติของ Corpus luteum LH กระตุ้นเซลล์ theca ของรังไข่ ซึ่งผลิตแอนโดรเจน (gonadosteroids ในเพศชาย) ซึ่งสร้างเอสตราไดออล ซึ่งเป็นฮอร์โมนที่ออกฤทธิ์มากที่สุดจากกลุ่มเอสโตรเจน
ภายใต้อิทธิพลของ FSH รูขุมขนจะก่อตัวและเจริญเติบโตเต็มที่ การตกไข่จะเกิดขึ้นเมื่อมี follitropin หลั่งออกมาสูงสุด และความใคร่ลดลงหรือเพิ่มขึ้น ฮอร์โมน Gonadotropic ส่งผลต่อการควบคุมการพัฒนาทางกายภาพวัยแรกรุ่นการปรากฏตัวของลักษณะทางเพศรองความสามารถในการตั้งครรภ์การคลอดบุตรและการคลอดบุตร
อิทธิพลของฮอร์โมนต่อรอบประจำเดือน
ขึ้นอยู่กับเนื้อหาของ LH, FSH และเอสโตรเจนในเลือด รอบประจำเดือนในสตรีแบ่งออกเป็นสามระยะ โดยระยะหนึ่งจะเข้ามาแทนที่ระยะอื่น:
- รูขุมขน (มีประจำเดือน) – ระยะเวลาเฉลี่ย 2 สัปดาห์ (7-22 วัน) สิ้นสุดวงจรรังไข่ จะเริ่มในวันแรกของการมีประจำเดือน เมื่อชั้นการทำงานของเยื่อบุโพรงมดลูกถูกฉีกออก ออกมาด้วย เลือดประจำเดือนและการหลั่งของต่อม ในระหว่างระยะนี้ ฟอลลิเคิลที่โดดเด่นจะเจริญเต็มที่และมี จำนวนมากที่สุดตัวรับสำหรับ FSH, estradiol ผลิตมากกว่ารูขุมขนอื่น ช่วงมีประจำเดือนจบลงด้วยการปล่อย LH อย่างรวดเร็วจากต่อมใต้สมองซึ่งก่อให้เกิดระยะต่อไป - ระยะตกไข่
- ระยะการตกไข่ (เจริญ) – ระยะเวลาเฉลี่ยประมาณ 3 วัน รูขุมขนที่โดดเด่นในที่สุดก็โตเต็มที่ กลายเป็นตุ่ม Graafian ที่สามารถใส่ไข่ได้ การเปลี่ยนแปลง อัตราส่วน FSH,แอลจี. ระยะนี้มีลักษณะเป็นการปล่อย LH คล้ายคลื่นที่กระตุ้น สารออกฤทธิ์(พรอสตาแกลนดินและเอนไซม์) ที่ส่งเสริมการแตกของผนังถุง Graafian และการปล่อยไข่ซึ่งก็คือการตกไข่ ช่วงเวลานี้มีลักษณะเฉพาะคือการลดลงของ estradiol และการพัฒนา (ไม่ใช่ในทุกกรณี) ของกลุ่มอาการตกไข่ ผู้หญิงหลายคนรู้สึกตกไข่เนื่องจากมีอาการปวดท้องส่วนล่างและหลังส่วนล่าง การตกไข่เกิดขึ้นหลังจากการปลดปล่อยฮอร์โมน luteinizing สูงสุดภายใน 16-48 ชั่วโมง ของเหลวฟอลลิคูลาร์ (5-10 มล.) ออกมาพร้อมกับไข่
- ระยะ luteal (การหลั่ง) - ระยะเวลาเฉลี่ยคือ 2 สัปดาห์ นี่เป็นช่วงเวลาที่เสถียรที่สุดของวงจร - ระยะ Corpus luteum หลังจากการตกไข่ ถุงจะเปลี่ยนเป็น Corpus luteum ซึ่งหลั่งฮอร์โมนโปรเจสเตอโรน (เรียกว่าฮอร์โมนการตั้งครรภ์) แอนโดรเจน (สเตียรอยด์ในผู้ชาย) และเอสตราไดออล ภายใต้อิทธิพลของฮอร์โมนเหล่านี้ เยื่อบุโพรงมดลูกจะหนาขึ้น หลั่งสารคัดหลั่ง และเตรียมพร้อมสำหรับการเกาะติดของโอโอไซต์
เมื่อสิ้นสุดระยะ luteal เมื่อถึงจุดสูงสุดของการปล่อยฮอร์โมนเพศ การผลิต FSH และ LH จะลดลง หากการปฏิสนธิไม่เกิดขึ้น Corpus luteum จะหยุดสังเคราะห์เอสโตรเจนและโปรเจสเตอโรน หลังจากนั้นจะถูกทำลาย การตอบรับเชิงลบถูกขัดจังหวะ ซึ่งก่อให้เกิดการเติบโตของ LH และ FSH และการเริ่มต้นของวงจรใหม่
ระดับปกติของ gonadotropins
การหลั่ง FSH และ LH นั้นมีลักษณะไม่มากนักโดยจังหวะการเต้นของหัวใจ (ทุกวัน) เช่นเดียวกับจังหวะรายชั่วโมง (วงกลม) ระดับของพวกเขาขึ้นอยู่กับช่วงเวลาของวัน ระยะของวงจร อายุของผู้หญิง และการผลิตเอสโตรเจน
TSH ยังคงมีเสถียรภาพ - 0.4-4.0 µIU/ml, โปรแลคติน - 400-1,000 IU/l

อัตราส่วนโกนาโดโทรปิน
LH และ FSH มีความสัมพันธ์แบบ “ผกผัน” ที่ใกล้ชิดและซับซ้อนกับฮอร์โมนโกนาโดสเตอรอยด์ ซึ่งเป็นฮอร์โมนเพศที่ผลิตโดยรังไข่ ความเข้มข้นของฮอร์โมนเอสโตรเจนที่ลดลงจะไปกระตุ้นต่อมใต้สมองให้ผลิต FSH และ LH ดังนั้นเมื่อการผลิต gonadosteroid ต่ำ ระดับ gonadotropin จะเพิ่มขึ้น
สำหรับ กิจกรรมการผลิต ระบบสืบพันธุ์สำหรับผู้หญิง ไม่เพียงแต่ระดับของ gonadotropins เท่านั้นที่สำคัญ แต่ยังรวมถึงอัตราส่วนของ LH และ FSH ด้วย ซึ่งเปลี่ยนแปลงไปตามระยะของรอบ ในระยะฟอลลิคูลาร์ความเข้มข้นของ FSH จะสูงกว่าในระยะ luteal - LH ปกติอัตราส่วน LH ต่อ FSH จะเป็น 1.5-2 หากอัตราส่วนของฮอร์โมน gonadotropic เกิน 2.5 ถือว่าเบี่ยงเบนทางพยาธิวิทยา
หากอัตราส่วนของ LH และ FSH ไม่ปกติ อาจบ่งบอกถึงความผิดปกติดังต่อไปนี้:
- เนื้องอกต่อมใต้สมองที่ไม่เป็นพิษเป็นภัย;
- PCOS;
- เยื่อบุโพรงมดลูกเจริญผิดที่;
- ความผิดปกติของคอมเพล็กซ์ไฮโปทาลามัส - ต่อมใต้สมอง
- ความล้มเหลวของรังไข่ก่อนวัยอันควร;
- โรคอ้วน
หากอัตราส่วน LH ต่อ FSH ผิดปกติ เวลานานด้วยระดับลูโอโทรปินในระดับสูง การกระตุ้นรังไข่จะทำให้มีการผลิตแอนโดรเจนเพิ่มขึ้น สิ่งนี้ขัดขวางกระบวนการตกไข่และส่งผลเสียต่อรอบประจำเดือนซึ่งจะไม่สม่ำเสมอ ท้ายที่สุดแล้ว อัตราส่วน LH ต่อ FSH ที่ไม่ถูกต้องอาจทำให้ภาวะเจริญพันธุ์และภาวะมีบุตรยากบกพร่องได้
เมื่ออัตราส่วนของฮอร์โมน gonadotropic น้อยกว่า 0.5 การสุกของไข่และรูขุมขนในยุคแรกเริ่มจะหยุดชะงัก อัตราส่วน LH ต่อการเพิ่มขึ้นอย่างมั่นคง ฮอร์โมนเอฟเอสเอชอาจเป็นสัญญาณของวัยหมดประจำเดือน
คุณสมบัติของการศึกษา
การวิเคราะห์ LH และ FSH จำเป็นสำหรับการวินิจฉัยภาวะมีบุตรยาก การระบุสาเหตุของความผิดปกติของประจำเดือน การพิจารณาการตกไข่ และการติดตามการกระตุ้นฮอร์โมนในระหว่างการผสมเทียม
สำหรับการวิเคราะห์ แพทย์จะกำหนดวันที่เฉพาะเจาะจงให้กับผู้หญิง ประมาณวันที่ 3-7 ของการมีประจำเดือน การเตรียมขั้นตอนจะดำเนินการล่วงหน้า 3 วัน ในเวลานี้ ไม่รวมความเครียดทางร่างกายและจิตใจ กิจกรรมกีฬา, กายภาพบำบัด, ขั้นตอนการใช้ความร้อน, ความใกล้ชิด. เก็บเลือดดำในตอนเช้าในขณะท้องว่าง ห้ามสูบบุหรี่และดื่มน้ำ
คำนวณการตกไข่เพื่อตั้งครรภ์เด็ก
ระยะเวลาของรอบ
ระยะเวลาของการมีประจำเดือน
วันแรกของการมีประจำเดือน
รอบประจำเดือน
การตกไข่
ในการกำหนดระดับ LH และ FSH จะทำการวิเคราะห์ซีรั่มหรือพลาสมาในเลือดโดยใช้วิธีอิมมูโนเคมิลูมิเนสเซนซ์ ซึ่งช่วยให้สามารถตรวจสอบตัวอย่างที่แช่แข็งได้ หากผู้หญิงมีอาการผิดปกตินานเกินไปหรือ รอบสั้นจากนั้นคุณก็จะได้รับการทดสอบเพียงครั้งเดียว ผลลัพธ์ที่ผิดพลาด. เพื่อให้ได้ผลลัพธ์ที่เชื่อถือได้มากขึ้น ให้ทำตัวอย่าง 2-3 ตัวอย่างทุกครึ่งชั่วโมง สำหรับการวิเคราะห์ จะมีการรวมตัวอย่างซีรั่มทั้งหมดเข้าด้วยกัน
ผลการศึกษาฮอร์โมน FSH และ luteotropin อาจบิดเบี้ยวได้ไม่เพียงเนื่องจากวงจรที่ไม่เสถียรเท่านั้น พวกเขาอาจได้รับผลกระทบจากยาฮอร์โมนหรือไอโซโทปรังสีที่ผู้ป่วยได้รับ การตั้งครรภ์ การทำ MRI หรือการฉายรังสีที่ทำในวันก่อน การดื่มแอลกอฮอล์ การสูบบุหรี่ ความเครียดที่รุนแรง, แผนกต้อนรับ ยาส่งผลต่อการผลิตฮอร์โมนโกนาโดโทรปิก ยากันชัก และยาคุมกำเนิด

สาเหตุของการเพิ่มและลด gonadotropins
สำหรับเนื้องอก การก่อตัวคล้ายเนื้องอกของอวัยวะสืบพันธุ์ เนื้องอกอ่อนโยนต่อมใต้สมอง, ความไม่เพียงพอของไฮโปทาลามัส - ต่อมใต้สมองที่ซับซ้อน, การรักษาด้วยฮอร์โมนเป็นเวลานาน, การผลิต FSH และ LH สามารถเพิ่มหรือลดลงได้
ระดับต่ำ รวมถึงอัตราส่วนของฮอร์โมนลูทีไนซิ่งและ FSH ได้รับผลกระทบจากการรับประทานอาหารที่เข้มงวด การอดอาหาร เนื้องอกร้ายทุกตำแหน่ง เนื้องอกต่อมหมวกไต เนื้อร้ายของต่อมใต้สมอง การเพิ่มขึ้นของความเข้มข้นของฮอร์โมน gonadotropic ได้รับผลกระทบจากแอลกอฮอล์หรือ การติดนิโคติน, ความผิดปกติของรังไข่, การทำงานลดลง, การกำจัดอวัยวะสืบพันธุ์, วัยหมดประจำเดือน, ภาวะไตวายอย่างรุนแรง
การละเมิดการผลิตฮอร์โมนทำให้เกิดภาวะมีบุตรยากต่อมไร้ท่อ หากคุณมีความผิดปกติของรอบประจำเดือนหรือไม่สามารถตั้งครรภ์ได้ โปรดติดต่อคลินิก AltraVita แพทย์ของเรามีความเชี่ยวชาญในการแก้ไขปัญหาประเภทนี้ พวกเขามีประสบการณ์ที่ประสบความสำเร็จในการรักษาภาวะมีบุตรยากต่อมไร้ท่อ เราสามารถตรวจเอสโตรเจน ลูทีโอโทรปิน FSH ได้

