FSH สูงขึ้นและ amg เป็นเรื่องปกติ ฮอร์โมน Amg - มันคืออะไรและมีหน้าที่อะไรในผู้หญิง ความสัมพันธ์ใกล้ชิดระหว่างต่อมใต้สมองและรังไข่
เนื้อหา
สาเหตุหนึ่งของความเป็นไปไม่ได้ ความคิดที่ประสบความสำเร็จเป็นพื้นหลังของฮอร์โมนที่ไม่สอดคล้องกัน ในทางนรีเวชวิทยา นี่เป็นเหตุผลทั่วไปว่าทำไมคู่สมรสจึงต้องยอมรับการทำเด็กหลอดแก้ว เพื่อระบุปัญหาสุขภาพนี้ จึงมีการวิเคราะห์ AMH นี้ อินทรียฺวัตถุผู้เชี่ยวชาญเรียกมันว่าเครื่องหมายอันมีค่าของการสำรองรังไข่ที่ใช้งานได้
AMG . คืออะไร
พัฒนาการทางพยาธิวิทยามีความเหมาะสมกับความไม่สมดุลของฮอร์โมนในร่างกายผู้หญิง ฮอร์โมนต่อต้านมุลเลอร์เป็นผลิตภัณฑ์ออร์แกนิก ซึ่งการผลิตไม่ได้ควบคุมโดยสมอง แต่ขึ้นอยู่กับการทำงานของรังไข่ทั้งหมด สารดังกล่าวจนถึงการเริ่มต้นของวัยแรกรุ่นของร่างกายผู้หญิงคงความเข้มข้นคงที่ ในอนาคตจะแตกต่างกันไปตามขอบเขตที่กำหนด ได้รับผลกระทบจากปัจจัยกระตุ้น การเปลี่ยนแปลงตามอายุในร่างกาย ความเข้มข้นสูงสุดถึง 20-30 ปีและในช่วงวัยหมดประจำเดือนจะลดลงเหลือน้อยที่สุด
การวิเคราะห์ AMH
การทดสอบในห้องปฏิบัติการที่ระบุเรียกว่า "Extended Efort-Test" และความต้องการจะเกิดขึ้นในกรณีที่ไม่มีการตั้งครรภ์ที่ต้องการหลังจากพยายามซ้ำแล้วซ้ำอีก คู่สมรสตั้งครรภ์เด็ก นอกจากนี้นรีแพทย์แนะนำอย่างยิ่งให้ทำการวิเคราะห์ฮอร์โมน AMH โดยมีค่าเบี่ยงเบนต่อไปนี้ซึ่งเป็นความผิดปกติของร่างกายผู้หญิง:
- สงสัยภาวะมีบุตรยากภายใต้สถานการณ์ที่ไม่ชัดเจน
- อัตราสูงฮอร์โมนกระตุ้นรูขุมขน
- การทำเด็กหลอดแก้วที่ไม่ประสบความสำเร็จหลายครั้ง
- การวินิจฉัยรังไข่ polycystic
- การควบคุมพลวัตเชิงบวกของการรักษาด้วยยาต้านแอนโดรเจน
- การตรวจหาเนื้องอกเซลล์ granulosa ของรังไข่
- พัฒนาการทางเพศบกพร่องของวัยรุ่น
ฮอร์โมน AMH เป็นปกติ
ตัวบ่งชี้มาร์จิ้นไม่รวมสาเหตุหลายประการที่ทำให้ผู้หญิงไม่สามารถตั้งครรภ์ได้ เพราะฉะนั้นอย่าเลี่ยง การวิจัยในห้องปฏิบัติการ. อัตราของฮอร์โมนต่อต้านMüllerianในผู้หญิงขึ้นอยู่กับอายุและเป็นระยะเวลา 20-30 ปีคือ 4-6.8 ng / ml นอกจากนี้ยังมีตัวบ่งชี้ที่ต่ำตามปกติซึ่งค่าที่อนุญาตจะแตกต่างกันไประหว่าง 2.2-4 ng / ml แพทย์บอกว่าปกติของฮอร์โมน AMH ในผู้หญิง วัยเจริญพันธุ์แสดงถึงช่วงดังกล่าว - 2.2-8 ng / ml การเบี่ยงเบนใด ๆ อย่างมีวาทศิลป์บ่งบอกถึงกระบวนการทางพยาธิวิทยา
AMH เพิ่มขึ้น
ขัดข้องใด ๆ พื้นหลังของฮอร์โมนใน ร่างกายผู้หญิงไม่ไปสังเกตเพราะเมื่อปรากฏขึ้นจะสังเกตเห็นการเปลี่ยนแปลงภายนอกและภายใน นอกจากนี้ ผู้หญิงจะไม่สามารถตั้งครรภ์ได้จนกว่าโรคพื้นเดิมจะหายขาด ตัวบ่งชี้ลักษณะการเปลี่ยนแปลงภายใต้อิทธิพลของปัจจัยทางพยาธิวิทยากลับสู่ปกติหลังจากการกำจัดการใช้มาตรการการรักษา ส่งผลต่อการกระโดดดังกล่าว นิสัยที่ไม่ดีที่มีอยู่ในชีวิตมนุษย์ ดังนั้น AMH จะเพิ่มขึ้นในภาพทางคลินิกต่อไปนี้:
- การกลายพันธุ์จำเพาะของตัวรับ AMH;
- cryptorchidism ทวิภาคี;
- normogonadotropic anovulatory ภาวะมีบุตรยาก;
- ขาด ;
- ติดตามการรักษาด้วยยาต้านแอนโดรเจน
AMH ต่ำ
เมื่ออายุมากขึ้น ความเข้มข้นของฮอร์โมนในเลือดจะลดลงอย่างรวดเร็ว และปรากฏการณ์นี้มีข้อจำกัดในตัวเอง หากตัวชี้วัดที่แท้จริงอยู่นอกเหนือช่วงเวลาที่กำหนด หมายความว่าทุกอย่างไม่สอดคล้องกับสุขภาพในร่างกาย AMH ต่ำอาจเกี่ยวข้องกับการละเมิดรอบเดือนหรืออาจเป็นผลมาจากปัจจัยกระตุ้น ฮอร์โมน Anti-Mullerian สามารถลดลงได้โดย:
- โรคอ้วนในวัยเจริญพันธุ์สูงอายุ
- อนาธิปไตย;
- พัฒนาการทางเพศล่าช้า
- hypogonadotropic hypogonadism;
- dysgenesis อวัยวะสืบพันธุ์;
- ลดปริมาณสำรองรังไข่

ฮอร์โมน AMG - เมื่อต้องใช้
ถ้าเป็นผู้หญิง เวลานานไม่สามารถตั้งครรภ์ได้จำเป็นต้องได้รับการตรวจ ข้อมูลนี้ยังมีประโยชน์สำหรับผู้ชายที่ไม่มีทางเป็นพ่อได้ นี่เป็นข้อบ่งชี้แรกและหลักเมื่อบริจาคฮอร์โมน AMH ให้กับคู่นอนทั้งคู่ หากฮอร์โมนต่อต้านมุลเลอร์ยังคงผลิตในความเข้มข้นไม่เพียงพอหรือมากเกินไปโดยไม่ต้องเพิ่มเติม การรักษาด้วยฮอร์โมนไม่พอ. ข้อบ่งชี้อื่น ๆ เมื่อจำเป็นต้องมีการวิเคราะห์แสดงไว้ด้านล่าง:
- รอบประจำเดือนรบกวน;
- การวินิจฉัยโรคในแบบผู้หญิง
- การผ่าตัดครั้งก่อน;
- ซ้ำแล้วซ้ำเล่า ทำเด็กหลอดแก้วไม่สำเร็จ;
- วัยเจริญพันธุ์ตอนปลายของการวางแผนการตั้งครรภ์
- การทำงานของรังไข่บกพร่อง
- การพัฒนาทางเพศก่อนวัยอันควร
วิธีบริจาคฮอร์โมน AMH
หากคุณต้องการการวิเคราะห์ฮอร์โมน AMG - มันคืออะไรแพทย์ที่เข้าร่วมจะบอกคุณ จากผลลัพธ์ที่ได้ขึ้นอยู่กับคุณสมบัติของสูตรการรักษาเพิ่มเติมคือ ประสิทธิภาพการรักษา. เพื่อเพิ่มความน่าเชื่อถือของผลลัพธ์ ในขณะเดียวกันก็ลดความจำเป็นในการตรวจซ้ำลงอย่างมาก จำเป็นต้องทำการทดสอบฮอร์โมนต่อต้านมุลเลอเรียนอย่างมีความรับผิดชอบ ช่วงเวลาที่เหมาะสมสำหรับการเก็บตัวอย่างเลือดคือ 3-5 วันของรอบเดือน
เพื่อที่จะใช้ฮอร์โมน AMG อย่างถูกต้องในวันก่อนคุณต้องกำจัดนิสัยที่ไม่ดีหลีกเลี่ยง สถานการณ์ตึงเครียด, ห้ามรับประทานอาหารก่อนการวินิจฉัย 12 ชั่วโมง ลดการออกกำลังกาย วางแผนรั้ว เลือดดำเหมาะสำหรับร่างกายที่แข็งแรงเท่านั้น หลังจากเจ็บป่วยมานาน ควรรอสักสองสามสัปดาห์จนกว่าร่างกายจะแข็งแรงขึ้น
วิธีเพิ่ม AMH
หากบริจาคซีรั่มในเลือดตามกฎที่กำหนด ผลลัพธ์สามารถเชื่อถือได้ ระดับที่ลดลง AMH เป็นอาการทางพยาธิวิทยา จำเป็นต้องทำให้ค่าอ้างอิงคงที่ เพื่อเพิ่ม AMH ผู้ป่วยต้องการ:
- ติด อาหารบำบัด;
- ควบคุมระดับฮอร์โมนในเลือด
- การบริโภคฮอร์โมนสังเคราะห์เพิ่มเติม

วิธีเพิ่มการเยียวยาพื้นบ้าน AMH
ยาทางเลือกยังเกี่ยวข้องกับการรักษาสมดุลของฮอร์โมน หากมีการเพิ่มขึ้น ระดับ AMHจำเป็นต้องทำการวิเคราะห์ใหม่ ถ้า ภาพทางคลินิกไม่เปลี่ยนแปลงรีบดำเนินการ ในการเพิ่ม AMH ด้วยการเยียวยาพื้นบ้าน คุณสามารถใช้สูตรต่อไปนี้ในทางปฏิบัติ:
- วิธีที่มีประสิทธิภาพในการเลี้ยง AMH คือการบริโภคของเสียจากผึ้ง สิ่งสำคัญคือต้องแน่ใจว่าไม่มีอาการแพ้น้ำผึ้ง
- การทานวิตามินดีการเดินในสภาพอากาศที่มีแดดจัดเป็นอีกเรื่องหนึ่ง ยาพื้นบ้านวิธีเพิ่มฮอร์โมนต่อต้านมัลเลเรียน
วิดีโอ: ฮอร์โมนต่อต้าน Mullerian ที่รับผิดชอบในผู้หญิงคืออะไร
ความสนใจ!ข้อมูลที่ให้ไว้ในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลเท่านั้น วัสดุของบทความไม่เรียกร้อง การรักษาตัวเอง. เฉพาะแพทย์ผู้ทรงคุณวุฒิเท่านั้นที่สามารถวินิจฉัยและให้คำแนะนำในการรักษาได้ ลักษณะเฉพาะตัวผู้ป่วยเฉพาะ
คุณพบข้อผิดพลาดในข้อความหรือไม่? เลือกกด Ctrl + Enter แล้วเราจะแก้ไขให้!ฮอร์โมนต่อต้านมุลเลอร์ (AMH) เรียกว่าตัวนับไข่ ในผู้ชายจะส่งผลต่อการก่อตัวของอวัยวะสืบพันธุ์และไปถึงระดับสูงสุดในช่วงวัยแรกรุ่น ในผู้หญิงจะบ่งบอกถึงคุณภาพและปริมาณของไข่ ระดับของมันลดลงในช่วงวัยหมดประจำเดือน ดังนั้น หาก AMH ต่ำในวัยเจริญพันธุ์ อาจวินิจฉัยภาวะมีบุตรยากได้ ภายนอกนี้ไม่ได้มาพร้อมกับปัญหาสุขภาพที่เห็นได้ชัดเจน การตรวจสุขภาพยังไม่แสดงพยาธิสภาพ หากการปฏิสนธิไม่ได้เกิดขึ้นเป็นเวลานาน แพทย์จะสั่ง "การทดสอบความพยายาม" แบบขยายเวลาเพื่อกำหนดระดับของฮอร์โมนจำนวนหนึ่ง รวมทั้ง ต่อต้านมุลเลอร์
โดยปกติ AMH จะถึงค่าสูงสุดในช่วงกลางของวัยแรกรุ่น ก่อนและหลังอายุนี้ค่าของมันจะลดลง การวิเคราะห์ระดับฮอร์โมนเป็นผลสำเร็จของปีที่ผ่านมาเพราะ ปริมาณในเลือดมีน้อย อย่างไรก็ตามมันเป็นลักษณะทางอ้อมของการสำรองรังไข่
สำรองรังไข่คืออะไร? นี่คือจำนวนรูขุมที่ไข่พัฒนา มันถูกวางไว้ในหญิงสาวที่ระยะของตัวอ่อนและถึงล้านชิ้น แต่เพียงส่วนเล็ก ๆ ของรูขุมที่ผ่านทุกขั้นตอนของการพัฒนาและสร้างไข่ที่สามารถปฏิสนธิได้ ส่วนใหญ่ตายในระยะต่าง ๆ ของการพัฒนา
ในเด็กผู้หญิงที่มีเพศสัมพันธ์จำนวนไข่ปกติถึง 300,000 ชิ้น หากปริมาณสำรองของรังไข่ลดลง โอกาสที่กระบวนการปฏิสนธิจะลดลง เมื่อ AMH สูงหรือต่ำกว่าปกติ ปริมาณสำรองของรังไข่จะเปลี่ยนไปตามสัดส่วน มากกว่า ความหมายที่ชัดเจนการสำรองรังไข่สามารถทำได้โดยอัลตราซาวนด์ซึ่งเป็นเกณฑ์ที่ให้คุณมองเห็นและนับรูขุมขน:
- การมีชิ้นส่วน 11-25 ชิ้นเป็นโอกาสที่ดีในการตั้งครรภ์ภายในไม่กี่ปี
- น้อยกว่า 5 ชิ้น - โอกาสน้อยไม่สามารถเลื่อนความคิดได้
- มากกว่า 30 ชิ้น - อาจบ่งบอกถึง polycystic
อัลตราซาวนด์สามารถติดตามได้ รอบเดือนผู้หญิงและวิเคราะห์ว่าไข่มีความสามารถในการปฏิสนธิหรือไม่
ขั้นตอนการวิจัยตลอดรอบเดือน
- วันแรกหลังมีประจำเดือน (ไม่เกิน 10 วัน) - รูขุมเด่น (15 มม.) เพิ่งเริ่มเติบโต
- ทุกสองวันถัดไป - ตรวจสอบการเปลี่ยนแปลงการปกครอง (รูขุมขนพร้อมสำหรับการตกไข่ถึง 18-24 มม.)
- กระบวนการตกไข่ - หากมีปาน (ส่วนที่ยื่นออกมา) เกิดขึ้นที่ผนังของรูขุมขน ผนังก็แตกและไข่ก็ออกมา การตกไข่ก็สำเร็จ
- หลังจากการตกไข่ จะมีของเหลวอิสระอยู่นอกรังไข่และมี corpus luteum อยู่ข้างใน
- ในกรณีที่ไม่มีการตกไข่ การศึกษาจะดำเนินการก่อนเริ่มรอบเดือน เด่นที่ยังไม่ถึงการตกไข่ก่อให้เกิดรูขุมขน
ระดับ AMH ต่ำและการตกไข่เป็นประจำบ่งชี้ว่าไข่มีข้อบกพร่องและไม่สามารถเจริญเติบโตเต็มที่ได้ ถ้าหลัง ฮอร์โมนบำบัดสถานการณ์ไม่เปลี่ยนแปลงสามารถตัดสินใจทำ IVF กับตัวอ่อนผู้บริจาคได้
สาระสำคัญของการทดสอบฮอร์โมนต่อต้าน Mullerian และการเตรียมการ
การวิเคราะห์ระดับ AMH บ่งชี้เนื้อหาเชิงปริมาณของรูขุมขนในระยะที่ 2 ของการพัฒนา (antral) รูขุมขนรองสังเคราะห์ฮอร์โมนอย่างแข็งขัน (เอสโตรเจน, แอนโดรเจน, โปรเจสติน) กลายเป็นธาตุ ระบบต่อมไร้ท่อ. เนื้อหาปกติฮอร์โมนในเลือด 1.1-2.4 ng / ml. หากผลการทดสอบต่ำกว่า 1.0 ng / ml ความน่าจะเป็นของการตั้งครรภ์จะน้อยที่สุด AMH ต่ำบ่งชี้ว่ารูขุมขนไม่สามารถผลิตฮอร์โมนที่จำเป็นซึ่งทำให้ผู้หญิงตั้งครรภ์ได้ ดังนั้นการวินิจฉัยภาวะมีบุตรยาก ระดับปกติ AMG ช่วยให้ผู้ป่วยมีโอกาสตั้งครรภ์อย่างเป็นธรรมชาติ
แพทย์ที่สั่งตรวจเลือดสำหรับ AMH เพื่อกำหนดโอกาสในการตั้งครรภ์จะให้คำแนะนำในการเตรียมตัวสำหรับการวิเคราะห์ นี่คือกฎเกณฑ์บางประการ
- วันที่คลอดบุตรที่ดีที่สุดคือ 3-5 วันของการมีประจำเดือน เมื่อระดับฮอร์โมนคงที่
- สามวันก่อนการเก็บตัวอย่างเลือด หลีกเลี่ยงการรับน้ำหนักมากเกินไปทางร่างกายและทางอารมณ์
- ห้ามดื่มเครื่องดื่มแอลกอฮอล์ก่อนทำหัตถการ 24 ชั่วโมง ห้ามสูบบุหรี่เป็นเวลา 3 ชั่วโมง
- ทำการวิเคราะห์ในตอนเช้าในขณะท้องว่างพักอาหาร 8-12 ชั่วโมง (คุณสามารถดื่มน้ำสะอาดได้)
- อุณหภูมิที่เพิ่มขึ้น อาการเจ็บปวดเฉียบพลันเป็นข้อห้ามสำหรับการทดสอบ
ไม่ควรมา ห้องทรีตเมนต์หลังทำกายภาพบำบัด นวด เอ็กซ์เรย์ และตรวจฟลูออโรกราฟิค
สาเหตุหลักของการเปลี่ยนแปลงในระดับ AMH
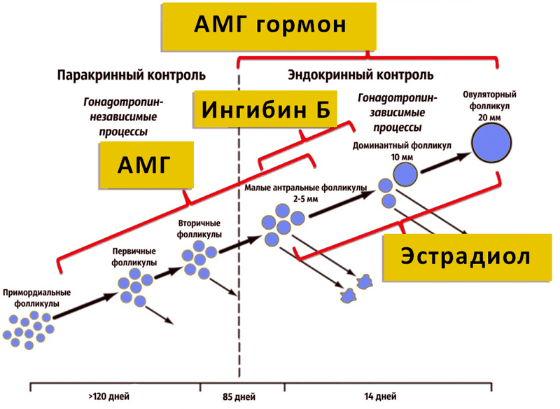
เมื่อเริ่มหมดประจำเดือน ระดับ AMH ที่ลดลง (เหลือ 0.05 gn / ml หลังจาก 50 ปี) ถือเป็นกระบวนการทางธรรมชาติเนื่องจากความจริงที่ว่ารังไข่มีปริมาณฟอลลิคูลาร์ลดลง ในวัยเจริญพันธุ์สิ่งนี้ สัญญาณเตือน. อาจบ่งบอกถึงพัฒนาการล่าช้า, พยาธิวิทยาทางพันธุกรรม, การปรากฏตัวของเนื้องอกร้ายในรังไข่, การหยุดชะงักของฮอร์โมน
การปรากฏตัวของปัญหาภายนอกคือความล่าช้าหรือไม่มีประจำเดือน ปล่อยน้อยในช่วงมีประจำเดือนปัญหาเกี่ยวกับความคิด
หากได้ผลลัพธ์ที่ผิดปกติ ควรทำการวิเคราะห์ซ้ำ โดยปฏิบัติตามกฎทั้งหมดสำหรับการเตรียมการวิเคราะห์ ขอแนะนำให้ตรวจสอบผลลัพธ์ในห้องปฏิบัติการต่างๆ
AMH เหนือปกติ
สาเหตุที่พบบ่อยที่สุด ระดับสูง AMH - รังไข่ polycystic ในกรณีนี้ ไข่จะพัฒนาบางส่วนและไม่สามารถทะลุผ่านเยื่อหุ้มรูขุมขนได้ เธอแข็งตัวกลายเป็นซีสต์ รังไข่มีขนาดโตขึ้นจึงทำให้ ความเจ็บปวดในเยื่อบุช่องท้อง ใช้การรักษาด้วยเอสโตรเจนและแอนโดรเจน การแทรกแซงการผ่าตัดและการผสมผสานของ 2 วิธี
เหตุผลอื่นๆ:
- ข้อบกพร่องทางพันธุกรรมและการกลายพันธุ์ของตัวรับ LH และ AMH;
- พยาธิวิทยาของการพัฒนาทางเพศ
- เนื้องอกเซลล์ granulosa ของรังไข่;
- normogonadotropic anovulatory ภาวะมีบุตรยาก (ขาดการตกไข่เนื่องจากการบาดเจ็บ, การทำแท้ง, การลดน้ำหนักอย่างกะทันหัน, การติดเชื้อ, ความผิดปกติของต่อมไทรอยด์, ฯลฯ )
ในสตรีที่ให้นมบุตร ภาวะมีบุตรยากตามธรรมชาติอาจเกิดขึ้นชั่วคราว
AMH ต่ำกว่าปกติ
ส่วนใหญ่แล้วความคิดจะไม่เกิดขึ้นเมื่อ ลด AMH. หลักและ สาเหตุทางธรรมชาติ – วัยผู้ใหญ่. หากเกิดการอ่อนล้าของรังไข่ มีเพียง IVF กับตัวอ่อนผู้บริจาคเท่านั้นที่สามารถช่วยสถานการณ์ได้
สาเหตุอื่นของ AMH ต่ำ:
- รังไข่ขนาดเล็ก (น้อยกว่า 3 ซม.³);
- ความผิดปกติของต่อมใต้สมอง, มลรัฐ, ต่อมไทรอยด์;
- เมแทบอลิซึมที่ไม่เหมาะสม, การเผาผลาญไขมัน;
- การหยุดชะงักของวัยแรกรุ่น
สถานการณ์เลวร้ายลงจากการสูบบุหรี่ การติดเชื้อทางเพศสัมพันธ์
กลยุทธ์การรักษา AMH . ต่ำ

การรักษา AMH ต่ำตามที่แพทย์หลายคนเป็นไปไม่ได้ การกินยาจะไม่เพิ่มจำนวนรูขุม แต่บางชนิดก็กระตุ้นการสุกของไข่ในรูขุมทุติยภูมิ
ความคิดเห็นที่ดีสำหรับแคปซูลฮีเลียม DHEA ต้นกำเนิด plant. Puregon, Gonal, Menopur, fostemon, 450 ยังใช้ตามรูปแบบพิเศษ
มีความเห็นทางการแพทย์ที่ส่งเสริมการพัฒนาของไข่เพิ่มการไหลเวียนโลหิตในกระดูกเชิงกราน ด้วยเหตุนี้จึงใช้การอุ่นเครื่องรังไข่, การนวดพิเศษ, การออกกำลังกาย, กายภาพบำบัด, การวิ่งร่วมกับการใช้ยา คุณมีแนวโน้มที่จะตั้งครรภ์ด้วย AMH ต่ำถ้า FSH (ฮอร์โมนกระตุ้นรูขุมขน) ไม่เกินเกณฑ์ปกติ
IVF สำหรับ Anti-Müllerian ฮอร์โมนต่ำ
บ่อยครั้งที่นักสืบพันธุ์วิทยาไม่รับผู้ป่วย IVF ที่มี AMH ต่ำ หากระดับฮอร์โมนน้อยกว่า 1.0 ng / ml และอายุใกล้จะถึง 40 ปี แต่ถ้าคุณคุยกับผู้หญิงที่เป็นแม่เด็กหลอดแก้ว อ่านความคิดเห็นบนอินเทอร์เน็ต คุณจะพบตัวอย่างมากมาย เช่น AMH 0.8-0.9 และ 0.7 ng / ml
โอกาสสุดท้ายสำหรับ AMH ต่ำ, FSH สูง และอายุปลาย - การปลูกถ่าย ไข่บริจาค. ผู้หญิงหลายคนไม่ยอมรับสิ่งนี้ แน่นอนว่าปัญหาที่ละเอียดอ่อนเช่นนี้ถูกตัดสินโดยครอบครัว
โปรโตคอล IVF สำหรับ AMH . ต่ำ
AMH สำหรับ IVF มีความสำคัญเพราะ โดยมีข้อบ่งชี้น้อยกว่า 0.8-1.0 ng / ml แพทย์ไม่ค่อยพาผู้ป่วยไปทำหัตถการโดยเฉพาะอย่างยิ่งสำหรับ โปรแกรมฟรีและโควต้า อย่าลืมกำหนดระดับของ FSH และจำนวนรูขุมทุติยภูมิด้วยอัลตราซาวนด์ในระหว่างการตรวจ
โปรโตคอล IVF มีความยาวและสั้น
- โปรโตคอลระยะยาวเริ่มหนึ่งสัปดาห์ก่อนมีประจำเดือน รังไข่ถูกกระตุ้นเป็นเวลา 21 วัน ปริมาณช็อกฮอร์โมน เจาะจาก จำนวนมากไข่ (มากถึง 20 ชิ้น) พวกเขาได้รับการปฏิสนธิ เอ็มบริโอที่มีชีวิตจะฝังในร่างกายของมารดาเมื่ออายุ 3 หรือ 5 วัน อันตรายของตัวเลือกนี้คือการกระตุ้นมากเกินไปด้วยโรคแทรกซ้อนรุนแรง
- ในเวอร์ชันสั้น - ขั้นตอนเริ่มต้นในวันที่ 2-3 ของการมีประจำเดือน ไม่ใช่รังไข่ที่ถูกกระตุ้น แต่เป็นไข่ มีการเลือกรูขุมที่โดดเด่นหลายอัน วิธีนี้อาจทำให้ไข่คุณภาพสูงไม่เพียงพอ โปรโตคอลนี้ใช้สำหรับผู้หญิงที่มีรังไข่ดี
เปอร์เซ็นต์ของการปลูกถ่ายที่ประสบความสำเร็จโดยปกติคือ 20-60% ขึ้นอยู่กับอายุ คุณภาพของไข่ และสภาวะของฮอร์โมนของร่างกายผู้หญิง เทคนิคนี้พัฒนาขึ้นทุกปี ซึ่งรวมถึงระดับการตรวจและวินิจฉัยที่เพิ่มขึ้น เมื่อทราบระดับของ AMH แพทย์จะเลือกกลยุทธ์การรักษาภาวะมีบุตรยากได้ถูกต้องมากขึ้น
สวัสดีตอนบ่าย! ฉันอายุ 32 ปี ฉันไม่สามารถตั้งครรภ์ได้ 3 ปี วินิจฉัย : ภาวะมีบุตรยาก 1 ทุกเดือน แต่วัฏจักรลอยแล้วหลังจาก 18 แล้ว 27, 24, 26, 30 วันจะมาถึง การทดสอบฮอร์โมนล่าสุด ณ วันที่ 24 มีนาคม 2017 (2nd DC) AMH = 0.07 (ค่าปกติในห้องปฏิบัติการ 0.01 - 10.6 ng / ml); FSH = 27.22 (มาตรฐานห้องปฏิบัติการ 1.8-11.3 mIU / ml); LH = 19.2 (มาตรฐานห้องปฏิบัติการ 1.1 - 8.7 mIU / mI); TSH = 3.34 (มาตรฐานห้องปฏิบัติการ 0.4-4.0 μIU / ml); การทดสอบฮอร์โมนก่อนหน้าเมื่อวันที่ 23 พฤศจิกายน 2559 AMH = 0.14 (ค่าปกติในห้องปฏิบัติการ 0.01 - 10.6 ng / ml); FSH = 22.9 (มาตรฐานห้องปฏิบัติการ 1.8-11.3 mIU / ml); LH = 9.5 (มาตรฐานห้องปฏิบัติการ 1.1 - 8.7 mIU / mI); Estradiol \u003d 39.3 (บรรทัดฐานในห้องปฏิบัติการ 15-160 pg / ml); TSH = 2.69 (มาตรฐานห้องปฏิบัติการ 0.4-4.0 μU / ml); ฟรี T4 \u003d 13.8 (มาตรฐานห้องปฏิบัติการ 10.0-23.2 pmol / l); AT ถึง TPO จำนวน = 10.0 (ค่าปกติในห้องปฏิบัติการน้อยกว่า 35) ฮอร์โมนเพศชาย = 1.5 (ค่าปกติในห้องปฏิบัติการ 0-4 nmol/l) ตำแหน่งของมดลูก : ปกติ ขนาดของมดลูกยาว 59 มม. หนา 40 มม. กว้าง 51 มม. ปริมาตรของมดลูกเท่ากับ 55.5 cm3 ขนาดปกติ, ความหนาของเยื่อบุโพรงมดลูกคือ 6.5 มม., รูปทรงของเยื่อบุโพรงมดลูก: ชัดเจนสม่ำเสมอ; โครงสร้างของเยื่อบุโพรงมดลูกไม่เปลี่ยนแปลง โพรงมดลูกไม่ขยาย ไม่พิการ ปากมดลูกไม่ขยาย รูปร่างถูกต้อง โครงสร้างของปากมดลูกไม่เปลี่ยนแปลง คลองปากมดลูกไม่ขยายไม่เปลี่ยนแปลง รังไข่ขวา: ตำแหน่งปกติ ขนาด 33 มม. 22 มม. 23 มม. ปริมาณ 8.7 มล. ไม่ขยาย รูปทรงชัดเจน โครงสร้าง: ไม่เปลี่ยนแปลง รูขุมขนที่ใหญ่ที่สุด 16 มม. จำนวนรูขุมขน 4 รังไข่ซ้าย: ตำแหน่งปกติ ขนาด 23 มม. 18 มม. 21 มม. ปริมาตร 4.5 มล. ไม่ขยาย รูปทรงชัดเจน โครงสร้าง: อุปกรณ์ follicular ไม่เห็นภาพ บทสรุป: SPIA ที่ 16 ดี.ซี. (นี่คือ 12/06/2559) ตัวบ่งชี้อัลตราซาวนด์มีดังนี้ ตำแหน่งของมดลูก: ปกติขนาดของมดลูกยาว 42 มม. หนา 40 มม. กว้าง 53 มม. ปริมาตรของมดลูกคือ 40.5 cm3 ของขนาดปกติความหนาของเยื่อบุโพรงมดลูกคือ 9 มม. รูปทรงของเยื่อบุโพรงมดลูกมีความชัดเจน โครงสร้างของเยื่อบุโพรงมดลูกไม่เปลี่ยนแปลง โพรงมดลูกไม่ขยาย ไม่พิการ ปากมดลูกไม่ขยาย รูปร่างถูกต้อง โครงสร้างของปากมดลูกไม่เปลี่ยนแปลง คลองปากมดลูกไม่ขยาย ไม่เปลี่ยนแปลง รังไข่ด้านขวา: ตำแหน่งปกติ ขนาด 36 มม. 24 มม. 24 มม. ปริมาตร 10.8 มล. ไม่ขยาย รูปทรงชัดเจน โครงสร้าง: เปลี่ยนแปลงเนื่องจากการก่อตัวแบบไฮโปเอคโคอิก กระจายอย่างประณีต โครงสร้างต่างกันด้วยองค์ประกอบ anechoic เครื่องมือฟอลลิคูลาร์แสดงโดย 5 รูขุม, รังไข่ด้านซ้าย: ตำแหน่งปกติ, ขนาด 23 มม., 14 มม., 16 มม., ปริมาตร 2.7 มล., ไม่ขยาย, รูปทรงที่ชัดเจน, โครงสร้าง: เปลี่ยนแปลงเนื่องจาก anechoic เดียว, แคปซูลบาง, การก่อตัวเป็นเนื้อเดียวกันโดยมีเส้นผ่านศูนย์กลางของ 10 มม. ของเหลวในช่องอุ้งเชิงกราน: ปานกลาง สรุป: สัญญาณ sonographic ของการคงอยู่ของรังไข่ด้านขวา (อาจจะ corpus luteum), สเปีย. เป็นผลให้นรีแพทย์ - ต่อมไร้ท่อกล่าวว่าด้วยผลการทดสอบฮอร์โมนดังกล่าวฉันไม่เพียง แต่จะไม่ตั้งครรภ์ แต่ยังทำเด็กหลอดแก้วและแม้แต่ IVF กับ DYA (ด้วย FSH ดังกล่าวฉันไม่สามารถมีลูกได้) และด้วยตัวชี้วัดดังกล่าว วัยหมดประจำเดือนจะมาถึงในครึ่งปี เธอกำหนด Femoston 2/10 เป็นเวลาสามเดือนเพื่อลด FSH แล้วรับฮอร์โมนใหม่ และถ้า FSH ลดลง อาจมีบางอย่างที่สามารถทำได้ แม้ว่าเธอไม่ได้บอกว่าอะไรแน่ และถ้าไม่ลดลง เธอบอก ดื่มตลอดชีวิตของเธอ femoston 2/10
ไม่ใช่ทุกคนที่รู้ว่าฮอร์โมนต่อต้าน Mullerian คืออะไร แต่เป็นองค์ประกอบที่จำเป็นที่มีผลกระทบอย่างมีนัยสำคัญต่อปัจจัยการพัฒนาในร่างกายมนุษย์
ในร่างกายของสาวๆ จะเกิดตั้งแต่ระยะแรกเกิดจนถึงวัยหมดประจำเดือน
Norma AMGเท่ากับ 0.1 ngm ต่อ 1 มล. ของเลือด
การเบี่ยงเบนจากค่าเหล่านี้อาจบ่งบอกถึง พยาธิสภาพต่างๆในสิ่งมีชีวิต
ในช่วงวัยเจริญพันธุ์ไม่ได้กำหนดความเข้มข้นของฮอร์โมนต่อต้านMüllerian การสั่นจะถูกติดตามโดยประมาณจากตรงกลาง ระยะสืบพันธุ์และก่อนเริ่มหมดประจำเดือน
ระดับฮอร์โมน Anti-Mullerian จะไม่เปลี่ยนแปลงในระหว่างรอบเดือนในสตรีที่มีสุขภาพดี
การเปลี่ยนแปลงตัวบ่งชี้และการเบี่ยงเบนจากบรรทัดฐานบางอย่างอาจบ่งบอกถึงภาวะเจริญพันธุ์ที่ลดลง
พารามิเตอร์เหล่านี้เป็นตัวแรก ระฆังปลุกซึ่งแสดงออกจนถึงช่วงเวลาของการแยกความล้มเหลวของวัฏจักรของผู้หญิง
- ความพยายามที่ยาวนานและไม่ประสบความสำเร็จในการปฏิสนธิ
- รอบประจำเดือนผิดปกติ
- การทำแท้งที่เกิดขึ้นเอง
ขอแนะนำให้ทำการวิเคราะห์ฮอร์โมนต่อต้าน Mullerian ในวันที่ 3-5 ของรอบประจำเดือน ซึ่งในทุกวันนี้ วัสดุชีวภาพจะให้ข้อมูลมากกว่า
ในบางกรณี ข้อมูลเกี่ยวกับความเข้มข้นของฮอร์โมนต่อต้านมุลเลอเรียนในเลือดก็เป็นสิ่งจำเป็นสำหรับผู้ชายเช่นกัน เนื่องจากไม่มีข้อกำหนดเฉพาะเกี่ยวกับระยะเวลาและเวลาในการคลอดบุตร
ฮอร์โมนต่อต้านมุลเลอร์ AMH เป็นองค์ประกอบที่จำเป็นไม่เฉพาะในร่างกายของผู้หญิงเท่านั้น แต่ยังรวมถึงในร่างกายของผู้ชายด้วย
มันทำหน้าที่ต่าง ๆ เป็นองค์ประกอบที่ส่งผลต่อกระบวนการสร้างลักษณะทางเพศในผู้ชาย
องค์ประกอบนี้มีการผลิตอย่างแข็งขันในช่วงเวลาของวัยแรกรุ่นหลังจากนั้นความเข้มข้นจะลดลงอย่างมาก
การวิเคราะห์ความเข้มข้นของฮอร์โมนนี้ในผู้หญิงค่อนข้างให้ข้อมูล จากผลการทดสอบ เป็นไปได้ที่จะระบุจำนวนไข่ที่พร้อมสำหรับการปฏิสนธิ
บรรทัดฐานของฮอร์โมนต่อต้านMüllerianในสตรีวัยเจริญพันธุ์เป็นตัวบ่งชี้ถึงสุขภาพของผู้หญิง
แม้จะมีระดับความสำคัญสูง แต่ตัวบ่งชี้ของฮอร์โมนต่อต้านMüllerianในร่างกายของผู้หญิงก็ไม่ถือว่าสำคัญที่สุด ดังนั้นจึงไม่ได้ตรวจสอบในระหว่างการทดสอบฮอร์โมนมาตรฐาน
ผลการศึกษาความเข้มข้นของส่วนประกอบนี้จะเป็นตัวกำหนด ฟังก์ชั่นรังไข่ดังนั้นการทดสอบดังกล่าวจึงระบุไว้ในกรณีต่อไปนี้:
- การวินิจฉัยภาวะมีบุตรยากซึ่งไม่ได้ระบุ;
- ความเป็นไปไม่ได้ของ IVF;
- การเบี่ยงเบนจาก ;
- รังไข่ polycystic;
- เพื่อระบุต้นและปลาย
ผลการศึกษาฮอร์โมน AMH ที่ได้รับจะเป็นข้อมูลหากปฏิบัติตามวิธีการ
การเบี่ยงเบนจากบรรทัดฐานอาจทำให้เกิดการบิดเบือนผลลัพธ์อย่างมีนัยสำคัญ
เตรียมตัวสอบอย่างไรให้ถูกวิธี
เพื่อให้ค่าที่ได้รับระหว่างการศึกษามีข้อมูลมากที่สุดจึงจำเป็นต้องเตรียมการล่วงหน้า ผู้ป่วยต้องจำกฎต่อไปนี้:
- ข้อจำกัด การออกกำลังกายก่อนการบริจาคโลหิต 2-3 วัน
- ขจัดความเสี่ยงจากความเครียดและความเครียดทางประสาท
- อย่ากินหรือสูบบุหรี่ 2 ชั่วโมงก่อนการทดสอบ
- คุณไม่ควรบริจาคโลหิตสำหรับโรคไข้หวัดใหญ่และการติดเชื้อทางเดินหายใจเฉียบพลัน
อัตราของฮอร์โมนต่อต้าน Mullerian ไม่ได้ขึ้นอยู่กับมาตรฐานร่างกายของผู้หญิงแต่ละคนเป็นรายบุคคลดังนั้นข้อ จำกัด ของความผันผวนที่อนุญาตนั้นกว้างขวาง
วิธีการทดสอบเสร็จสิ้น
สำหรับการวิจัย นำเลือดดำจากชายและหญิง
ผลการศึกษามักเป็นที่รู้จักในวันที่สองเพราะเมื่อมีการตรวจพบฮอร์โมนต่อต้าน Mullerian จะมีการศึกษาปฏิสัมพันธ์ของวัสดุชีวภาพของผู้ป่วยกับซีรั่มพิเศษ

คุณไม่ควรพยายามตีความผลการทดสอบด้วยตัวเอง ควรให้ค่าที่ได้รับแก่แพทย์ผู้เชี่ยวชาญจะสามารถระบุการเบี่ยงเบนได้
ค่าที่อนุญาตสำหรับผู้หญิงแตกต่างกันไประหว่าง 1.0 - 2.5 ng / ml สำหรับผู้ชาย 0.49 - 5.98 ng / ml
การลดลงของการทำงานสำรองของรังไข่ได้รับการวินิจฉัยในผู้หญิงที่มีความเบี่ยงเบน 1 ng / ml จากขีด จำกัด ล่าง แต่นี่ไม่ใช่เหตุผลที่จะสรุปอย่างเร่งด่วน
ประเมินผลอย่างไร?
การเบี่ยงเบนที่ร้ายแรงของตัวบ่งชี้จากบรรทัดฐานอาจบ่งบอกถึงการเปลี่ยนแปลงที่รุนแรงในร่างกายมนุษย์
สามารถขอรับคำปรึกษาเต็มรูปแบบจากแพทย์ผู้เชี่ยวชาญด้านต่อมไร้ท่อ การเพิ่มขึ้นและลดลงของความเข้มข้นของ AMH ในเลือดอาจบ่งบอกถึงความผิดปกติต่างๆ
ควรให้ความสนใจกับมูลค่าที่เพิ่มขึ้นและควรทำการตรวจสอบอย่างเต็มรูปแบบ
หากฮอร์โมนต่อต้าน Mullerian สูงขึ้นจะไม่รวมการสำแดงของโรคต่อไปนี้:
- ข้อบกพร่อง;
- การเบี่ยงเบนของกระบวนการวัยแรกรุ่น
- การกลายพันธุ์ของตัวรับฮอร์โมนต่อต้าน Mullerian;
- เนื้องอกในรังไข่;
- ภาวะมีบุตรยากที่ไม่ทราบสาเหตุ
หากฮอร์โมนต่อต้าน Mullerian ต่ำ เงื่อนไขต่อไปนี้จะได้รับการวินิจฉัย:
- การลดจำนวนไข่ในรังไข่;
- วัยหมดประจำเดือน;
- โรคอ้วนในระยะสุดท้ายของวัยเจริญพันธุ์
- แต่แรก วัยแรกรุ่น;
- โรคที่เกิดจากความผิดปกติของโครโมโซม
- ความผิดปกติในโครงสร้างระบบสืบพันธุ์โดยไม่มีรังไข่
บรรทัดฐานของตัวบ่งชี้ของฮอร์โมนต่อต้าน Mullerian ในสตรีวัยเจริญพันธุ์แสดงอยู่ในตาราง
การเพิ่มความเข้มข้นของธาตุในเลือดเทียมจะไม่ส่งผลดีต่อทรงกลมการสืบพันธุ์
อิทธิพลดังกล่าวไม่สามารถเร่งการเพิ่มไข่ที่มีสุขภาพดีได้
Gonadotropic มีผลต่อการผลิตฮอร์โมนเพศในร่างกายของผู้ชายและผู้หญิงเนื่องจากกระบวนการในการสุกของไข่และการพัฒนาของตัวอสุจิถูกกระตุ้น
การละเมิดการผลิตองค์ประกอบเหล่านี้เป็นสาเหตุโดยตรงของภาวะมีบุตรยาก ระดับฮอร์โมนที่กระตุ้นรูขุมขนสามารถเปลี่ยนแปลงได้อย่างมีนัยสำคัญตลอดชีวิตของผู้หญิงคนหนึ่ง
ความผันผวนที่เด่นชัดเกิดขึ้นในช่วงวัยแรกรุ่นของเด็กผู้หญิง

ฮอร์โมนกระตุ้นรูขุมขนผลิตขึ้นในร่างกายของเด็กผู้หญิงตั้งแต่แรกเกิด
ในตอนท้ายของปีแรกของชีวิตความเข้มข้นจะลดลงอย่างมีนัยสำคัญและต่ำมากโดยสังเกตการเพิ่มขึ้นอย่างรวดเร็วของบรรทัดฐานในช่วงเริ่มต้นของวัยแรกรุ่น
ความล้มเหลวในการผลิตองค์ประกอบนี้อาจทำให้เกิดการเบี่ยงเบนต่อไปนี้:
- ประจำเดือนผิดปกติ;
- ภาวะมีบุตรยาก
ฮอร์โมนกระตุ้นรูขุมขนมีหน้าที่ในกระบวนการดังต่อไปนี้:
- ช่วยให้กระบวนการสุกของไข่
- เพิ่มการผลิตเอสโตรเจน
- กระตุ้นการตกไข่;
- ให้การผลิตฮอร์โมนโปรเจสเตอโรน
การเปลี่ยนแปลงในความเข้มข้นของฮอร์โมน AMH และ FSH จะได้รับการตรวจสอบในร่างกายของผู้หญิงตลอดรอบประจำเดือน ตลอดระยะเวลาการสืบพันธุ์จนถึงวัยหมดประจำเดือน
การเปลี่ยนแปลงของตัวชี้วัดอาจเป็นองค์ประกอบทางสรีรวิทยา แต่ในบางกรณี การเบี่ยงเบนดังกล่าวบ่งชี้ถึงโรคร้ายแรง
การเพิ่มขึ้นของความเข้มข้นของ FSH จะได้รับการตรวจสอบในสถานการณ์ต่อไปนี้:
- โรคทางพันธุกรรมที่ถ่ายทอดทางเพศหญิง
- dysgenesis อวัยวะสืบพันธุ์;
- การพร่องของรังไข่สำรอง;
- วัยหมดประจำเดือน;
- เนื้องอกของมลรัฐและต่อมใต้สมอง;
- endometriosis ปากมดลูก;
- โรคแพ้ภูมิตัวเอง;
- การบาดเจ็บสาหัส การได้รับรังสี
FSH ลดลงอย่างมีนัยสำคัญในสตรีระหว่างตั้งครรภ์และให้นมบุตร
ความเข้มข้นของสารเหล่านี้สามารถได้รับผลกระทบ ยาสเตียรอยด์และอะนาโบลิก
ความเข้มข้นของ FSH ที่ลดลงจะถูกตรวจสอบเมื่อมีพยาธิสภาพดังต่อไปนี้:
- ความเข้มข้นของโปรแลคตินในเลือดเพิ่มขึ้นอย่างมาก
- hypogonadism กับความรู้สึกของกลิ่นบกพร่อง;
- เนื้อร้ายหลังคลอดของต่อมใต้สมอง;
- เนื้องอกในรังไข่;
- พยาธิวิทยาของต่อมหมวกไต;
- ความอดอยากสิ้นสุดในอาการเบื่ออาหาร;
- ความไม่เพียงพอของต่อมใต้สมอง
การเปลี่ยนแปลงความเข้มข้นของฮอร์โมนที่สำคัญที่สุดในร่างกายมนุษย์สามารถเกิดขึ้นได้กับภูมิหลังของความเครียดอย่างต่อเนื่องและความอ่อนล้าทางจิตใจ
ในกรณีเช่นนี้ ผู้ป่วยต้องไม่เพียงแค่ปรึกษากับแพทย์ต่อมไร้ท่อเท่านั้น แต่ยังต้องปรึกษานักจิตวิทยาด้วย
ในกรณีที่มีการเบี่ยงเบนประเภทนี้งานหลักคือการระบุปัจจัยเชิงสาเหตุที่กระตุ้นการเบี่ยงเบนโดยการกำจัดซึ่งจำเป็นต้องเริ่มการรักษา
ควรปรึกษาแพทย์คนใดในกรณีที่ AMH เบี่ยงเบนไปจากปกติ?
ระดับ AMH ต่ำเป็นหนึ่งในสัญญาณการวินิจฉัยภาวะมีบุตรยาก สำรองรังไข่ลดลง ฮอร์โมน AMH สังเคราะห์ยังไม่ถูกสร้างขึ้น
มีโอกาสที่จะเพิ่มขึ้นเทียมด้วยความช่วยเหลือของผู้อื่น ยาฮอร์โมนแต่การเพิ่มขึ้นนี้จะยังคงเป็นของปลอม เนื่องจากจะไม่ส่งผลต่อปริมาณสำรองของรังไข่หรือความสามารถในการสืบพันธุ์ของสตรี
นั่นคือแทบจะเป็นไปไม่ได้เลยที่จะเพิ่ม AMH ในร่างกาย ดังนั้นเงื่อนไขดังกล่าวจึงเป็นข้อบ่งชี้สำหรับวิธีการ ผสมเทียม. น่าเสียดาย, ระดับต่ำ AMH ยังช่วยลดโอกาสที่จะได้รับไข่ที่มีสุขภาพดีในปริมาณที่เพียงพอ
บ่อยครั้งในระหว่างการเจาะ แพทย์อาจเก็บไข่ที่ยังไม่บรรลุนิติภาวะซึ่งไม่พร้อมสำหรับการปฏิสนธิ ในกรณีนี้มีการกำหนดการกระตุ้นรังไข่หรือแนะนำให้ใช้ไข่ผู้บริจาค
การกำหนดความเข้มข้นของฮอร์โมนต่อต้าน Mullerian ในเวลาที่เหมาะสมจะช่วยป้องกันการพัฒนาของโรคร้ายแรง
การวิเคราะห์นี้มีความจำเป็นหากหญิงสาววัยเจริญพันธุ์ไม่สามารถตั้งครรภ์ได้เป็นเวลานาน เป็นไปได้ไหมที่จะตั้งครรภ์ต่อหน้าความเบี่ยงเบนดังกล่าว?
ความสนใจ!
หากการวิเคราะห์แสดงการเบี่ยงเบนที่ลดลงของตัวชี้วัด จำเป็นต้องใช้มาตรการฉุกเฉิน
การเบี่ยงเบนดังกล่าวบ่งชี้ถึงการสูญพันธุ์ของฟังก์ชันการสืบพันธุ์ของเด็กผู้หญิง
หากในระหว่างการศึกษาอย่างละเอียดเกี่ยวกับเนื้อหาของฮอร์โมนพบว่ามีบุตรยากจำเป็นต้องติดต่อผู้เชี่ยวชาญในเวลาที่เหมาะสม
ผู้หญิงต้องปรึกษานรีแพทย์และต่อมไร้ท่อ

ในบางกรณีจำเป็นต้องติดต่อนักจิตวิทยาเพราะผู้หญิงที่ไม่สามารถตั้งครรภ์และคลอดบุตรได้ประสบกับความเครียดอย่างรุนแรงซึ่งจะต้องลดผลกระทบต่อร่างกายของเธอเพื่อให้เกิดการเปลี่ยนแปลงอย่างมีนัยสำคัญในการบำบัด
ยารู้กรณีเมื่อ อุทธรณ์ทันเวลาให้แพทย์ได้รับอนุญาตให้ฟื้นฟูกิจกรรมการสืบพันธุ์ของร่างกาย
ฮอร์โมนผลิตโดย adenohypophysis (ต่อมใต้สมองส่วนหน้า) และเป็นโปรตีนที่ซับซ้อน (glycoproteins)
ข้อมูลทั่วไป
วัฏจักรของรังไข่และภาวะเจริญพันธุ์ของผู้หญิงอยู่ภายใต้การควบคุมของ LH และ FSH และการหลั่งของพวกมันถูกควบคุมโดยฮอร์โมนเพศ Luteotropin กระตุ้นการทำงานของรังไข่เพื่อหลั่งฮอร์โมนเอสโตรเจน ความเข้มข้นสูงสุดของมันช่วยกระตุ้นกระบวนการตกไข่เช่นเดียวกับกระบวนการ luteinization เมื่อรูขุมขนกลายเป็น corpus luteum (ชั่วคราว ต่อมไร้ท่อ). corpus luteum ผลิตฮอร์โมนโปรเจสเตอโรน ซึ่งเป็นฮอร์โมนที่จำเป็นสำหรับการยึดติดของตัวอ่อนเข้ากับชั้นเยื่อบุโพรงมดลูกของมดลูกได้สำเร็จ หากเกิดการฝัง LH จะมีส่วนช่วยในการทำงานปกติของ corpus luteum LH กระตุ้นเซลล์ theca ของรังไข่ซึ่งผลิตแอนโดรเจน (ฮอร์โมนเพศชาย gonadosteroids) ซึ่งสร้าง estradiol ซึ่งเป็นฮอร์โมนที่ออกฤทธิ์มากที่สุดจากกลุ่มเอสโตรเจน
ภายใต้อิทธิพลของ FSH รูขุมก่อตัวและเติบโตเต็มที่ การตกไข่เกิดขึ้นพร้อมกับการปล่อยฟอลลิโทรปินสูงสุด และความต้องการทางเพศลดลงหรือเพิ่มขึ้น ฮอร์โมน Gonadotropic ส่งผลต่อการควบคุม พัฒนาการทางร่างกาย วัยแรกรุ่น ลักษณะของลักษณะทางเพศทุติยภูมิ ความสามารถในการตั้งครรภ์ แบกรับและคลอดบุตร
อิทธิพลของฮอร์โมนต่อรอบประจำเดือน
ขึ้นอยู่กับระดับเลือดของ LH, FSH, เอสโตรเจนในผู้หญิง รอบประจำเดือนแบ่งออกเป็นสามระยะ ระยะหนึ่งแทนที่ระยะอื่น:
- รูขุมขน (ประจำเดือน) - ระยะเวลาเฉลี่ย 2 สัปดาห์ (7-22 วัน) สิ้นสุดรอบรังไข่ เริ่มตั้งแต่วันแรกของการมีประจำเดือนเมื่อชั้นการทำงานของเยื่อบุโพรงมดลูกถูกปฏิเสธออกมาด้วย เลือดประจำเดือนและการหลั่งของต่อม ในช่วงนี้ รูขุมขนที่เด่นชัดจะเจริญเต็มที่และมี จำนวนมากที่สุดตัวรับ FSH มากกว่ารูขุมขนอื่นผลิต estradiol ระยะมีประจำเดือนสิ้นสุดลงด้วยการปล่อย LH ที่คมชัดโดยต่อมใต้สมองซึ่งก่อให้เกิดระยะต่อไป - การตกไข่
- ระยะตกไข่ (งอก) - ระยะเวลาเฉลี่ยประมาณ 3 วัน รูขุมขนที่โดดเด่นในที่สุดก็โตเต็มที่ กลายเป็นถุงน้ำ Graaffian ที่สามารถปล่อยไข่ได้ การเปลี่ยนแปลง อัตราส่วน FSH,แอลจี. เฟสมีลักษณะเฉพาะโดยการปล่อย LH คล้ายคลื่นซึ่งกระตุ้น สารออกฤทธิ์(prostaglandins และเอ็นไซม์) ที่นำไปสู่การแตกของผนังของถุงน้ำ Graafian และการปลดปล่อยไข่นั่นคือการตกไข่ ช่วงเวลานี้มีลักษณะเฉพาะโดยการลดลงของ estradiol และการพัฒนา (ไม่ใช่ในทุกกรณี) ของกลุ่มอาการตกไข่ ผู้หญิงหลายคนรู้สึกว่าการตกไข่โดยมีลักษณะของความเจ็บปวดในช่องท้องส่วนล่าง หลังส่วนล่าง การตกไข่เกิดขึ้นหลังจากการหลั่งฮอร์โมน luteinizing สูงสุดภายใน 16-48 ชั่วโมง ของเหลวฟอลลิคูลาร์ (5-10 มล.) ออกมาพร้อมกับไข่
- ระยะ luteal (หลั่ง) - ระยะเวลาเฉลี่ย 2 สัปดาห์ ซึ่งเป็นช่วงที่เสถียรที่สุดของวัฏจักร - ระยะ corpus luteum หลังจากการตกไข่ของ Graafian ถุงจะเปลี่ยนเป็น corpus luteum ซึ่งหลั่งฮอร์โมนโปรเจสเตอโรน (เรียกว่าฮอร์โมนการตั้งครรภ์) แอนโดรเจน (สเตียรอยด์ชาย) และเอสตราไดออล ภายใต้อิทธิพลของฮอร์โมนเหล่านี้ เยื่อบุโพรงมดลูกจะหนาขึ้น หลั่งความลับ และเตรียมพร้อมสำหรับการเกาะติดของไข่
เมื่อสิ้นสุดระยะ luteal เมื่อฮอร์โมนเพศหลั่งสูงสุด การผลิต FSH และ LH จะลดลง หากความคิดไม่เกิดขึ้น corpus luteum จะหยุดสังเคราะห์เอสโตรเจนและโปรเจสเตอโรนหลังจากนั้นจะยุบตัว ข้อเสนอแนะเชิงลบถูกขัดจังหวะซึ่งก่อให้เกิดการเติบโตของ LH และ FSH ซึ่งเป็นจุดเริ่มต้นของวงจรใหม่
ระดับปกติของ gonadotropins
การหลั่งของ FSH และ LH มีลักษณะไม่มากนักตามจังหวะของนาฬิกาชีวิต (รายวัน) แต่แยกตามรายชั่วโมง (circhoral) ระดับของพวกเขาขึ้นอยู่กับช่วงเวลาของวัน ระยะของวัฏจักร อายุของผู้หญิง การผลิตเอสโตรเจน
TSH ยังคงมีเสถียรภาพ - 0.4-4.0 μIU / ml, prolactin - 400-1000 IU / l

อัตราส่วนของ gonadotropins
LH และ FSH มีความสัมพันธ์ "ผกผัน" ที่ซับซ้อนอย่างใกล้ชิดกับ gonadosteroids ซึ่งเป็นฮอร์โมนเพศที่ผลิตโดยรังไข่ ความเข้มข้นของฮอร์โมนเอสโตรเจนที่ลดลงจะกระตุ้นให้ต่อมใต้สมองผลิต FSH และ LH ดังนั้นด้วยการผลิต gonadosteroids ที่ต่ำ ระดับของ gonadotropins จะเพิ่มขึ้น
สำหรับ กิจกรรมการผลิต ระบบสืบพันธุ์สำหรับผู้หญิง ไม่เพียงแต่บรรทัดฐานของ gonadotropins เท่านั้นที่มีความสำคัญ แต่ยังรวมถึงอัตราส่วนของ LH และ FSH ซึ่งเปลี่ยนแปลงไปตามระยะของวัฏจักร ในระยะ follicular ความเข้มข้นของ FSH จะสูงกว่าในระยะ luteal - LH อัตราส่วนของ LH ต่อ FSH ปกติคือ 1.5-2 หากอัตราส่วนของฮอร์โมน gonadotropic เกิน 2.5 นี่ถือเป็นส่วนเบี่ยงเบนทางพยาธิวิทยา
หากอัตราส่วนของ LH และ FSH ไม่สอดคล้องกับบรรทัดฐาน อาจบ่งบอกถึงการละเมิดดังกล่าว:
- เนื้องอกต่อมใต้สมองอ่อนโยน;
- PCOS;
- endometriosis;
- ความผิดปกติของ hypothalamic-pituitary complex;
- ความอ่อนล้าของรังไข่ก่อนวัยอันควร
- โรคอ้วน
หากอัตราส่วนของ LH ต่อ FSH ถูกรบกวน เวลานานด้วยปริมาณ luteotropin ที่สูง การกระตุ้นของรังไข่ทำให้การผลิตแอนโดรเจนเพิ่มขึ้น สิ่งนี้ขัดขวางกระบวนการตกไข่ส่งผลเสียต่อรอบประจำเดือนซึ่งผิดปกติ ในที่สุด อัตราส่วนที่ไม่ถูกต้องของ LH ต่อ FSH อาจนำไปสู่ภาวะเจริญพันธุ์และภาวะมีบุตรยากที่บกพร่องได้
ด้วยอัตราส่วนของฮอร์โมน gonadotropic ที่มีค่าสัมประสิทธิ์น้อยกว่า 0.5 การสุกของไข่และรูขุมดึกดำบรรพ์จะหยุดชะงัก อัตราส่วนของ LH ในทิศทางของการเพิ่มขึ้นที่มั่นคง ฮอร์โมน FSHอาจเป็นสัญญาณของวัยหมดประจำเดือน
คุณสมบัติการวิจัย
การวิเคราะห์ LH และ FSH จำเป็นสำหรับการวินิจฉัยภาวะมีบุตรยาก การระบุสาเหตุของความผิดปกติของประจำเดือน การตรวจหาการตกไข่ และการควบคุมการกระตุ้นฮอร์โมนในระหว่างการทำเด็กหลอดแก้ว
สำหรับการวิเคราะห์ แพทย์จะกำหนดวันที่เฉพาะให้กับผู้หญิงคนนั้น ประมาณ 3-7 วันหลังจากเริ่มมีประจำเดือน การเตรียมการสำหรับขั้นตอนจะดำเนินการเป็นเวลา 3 วัน ในเวลานี้ไม่รวมความเครียดทางร่างกายและจิตใจ กิจกรรมกีฬา, กายภาพบำบัด, ขั้นตอนความร้อน, ความใกล้ชิด. การเก็บตัวอย่างเลือดดำในตอนเช้าในขณะท้องว่างคุณไม่สามารถสูบบุหรี่ดื่มน้ำได้
คำนวณการตกไข่เพื่อตั้งครรภ์
ระยะเวลาของวงจร
ระยะเวลามีประจำเดือน
ประจำเดือนมาวันแรก
รอบประจำเดือน
การตกไข่
เพื่อกำหนดระดับของ LH, FSH, ซีรั่มหรือพลาสมาเลือดจะถูกวิเคราะห์โดยวิธีอิมมูโนเคมีลูมิเนสเซนต์ซึ่งช่วยให้สามารถตรวจสอบตัวอย่างที่แช่แข็งได้ หากผู้หญิงมีอาการผิดปกตินานเกินไปหรือ รอบสั้นด้วยการทดสอบเพียงครั้งเดียว คุณจะได้รับ ผลเท็จ. เพื่อให้ได้ผลลัพธ์ที่น่าเชื่อถือยิ่งขึ้น ให้สร้างตัวอย่าง 2-3 ตัวอย่างโดยมีช่วงเวลาครึ่งชั่วโมง สำหรับการวิเคราะห์ จะรวมตัวอย่างของซีรั่มทั้งหมดเข้าด้วยกัน
ผลการศึกษาฮอร์โมน FSH และ luteotropin สามารถบิดเบือนได้ไม่เพียงเพราะวัฏจักรที่ไม่เสถียรเท่านั้น พวกเขาสามารถได้รับผลกระทบจากฮอร์โมนหรือยาไอโซโทปรังสีที่ถ่ายโดยผู้ป่วย การตั้งครรภ์ การทำ MRI หรือการฉายรังสี การดื่มเครื่องดื่มแอลกอฮอล์ การสูบบุหรี่ ความเครียดที่รุนแรง, แผนกต้อนรับ ยาส่งผลต่อการผลิตฮอร์โมน gonadotropic, ยากันชัก, ยาคุมกำเนิด

สาเหตุของการเพิ่มขึ้นและลดลงของ gonadotropins
ด้วยเนื้องอก การก่อตัวคล้ายเนื้องอกของต่อมเพศ เนื้องอกที่อ่อนโยนต่อมใต้สมอง, ความไม่เพียงพอของคอมเพล็กซ์ hypothalamic-pituitary, การรักษาด้วยฮอร์โมนเป็นเวลานาน, การผลิต FSH และ LH สามารถเพิ่มหรือลดลงได้
ระดับต่ำเช่นเดียวกับอัตราส่วนของฮอร์โมน luteinizing และ FSH ได้รับผลกระทบจากอาหารที่เข้มงวดการอดอาหาร เนื้องอกร้ายการแปลใด ๆ เนื้องอกของต่อมหมวกไต เนื้อร้ายของต่อมใต้สมอง การเพิ่มขึ้นของความเข้มข้นของฮอร์โมน gonadotropic ได้รับผลกระทบจากแอลกอฮอล์หรือ การติดนิโคติน, ความผิดปกติของรังไข่, การเสื่อมของการทำงาน, การกำจัดอวัยวะสืบพันธุ์, วัยหมดประจำเดือน, ภาวะไตวายอย่างรุนแรง
การละเมิดการผลิตฮอร์โมนนำไปสู่ภาวะมีบุตรยากต่อมไร้ท่อ ในกรณีที่มีประจำเดือนผิดปกติ ไม่สามารถตั้งครรภ์ได้ โปรดติดต่อคลินิกอัลตราวิตา แพทย์ของเราเชี่ยวชาญในการแก้ปัญหาประเภทนี้ พวกเขามีประสบการณ์ที่ประสบความสำเร็จในการรักษาภาวะมีบุตรยากต่อมไร้ท่อ เราสามารถตรวจหาฮอร์โมนเอสโตรเจน ลูทีโอโทรปิน FSH

