บ่งชี้และข้อห้ามในการผ่าตัดรักษาวัณโรค การผ่าตัดปอดสำหรับวัณโรค: ข้อบ่งชี้และประเภทของการผ่าตัด การฟื้นฟูสมรรถภาพ การทบทวน ความคืบหน้าของการผ่าตัดและความเสี่ยงของภาวะแทรกซ้อน
ทุกปีจะมีการปรับปรุงวิธีการผ่าตัดรักษาผู้ป่วยวัณโรคปอด การแนะนำการผ่าตัดปอดประเภทต่างๆ ความสำเร็จของการรักษาด้วยยาต้านแบคทีเรีย หลอดลม วิสัญญีวิทยา และการช่วยชีวิต ทำให้สามารถแก้ไขข้อบ่งชี้สำหรับการผ่าตัดจำนวนหนึ่งที่แพร่หลาย
การผ่าตัดที่ใช้ก่อนหน้านี้บางส่วนสูญเสียความสำคัญไปอย่างสิ้นเชิง (การผ่าตัดของ Leotta) บางส่วนมีการใช้น้อยมาก (การผ่าตัดเส้นประสาทฟินิก การผ่าตัดเพื่อทำลายการยึดเกาะของเยื่อหุ้มปอดด้วย pneumothorax เทียม ฯลฯ )
สถานที่ชั้นนำในบรรดาวิธีการผ่าตัดรักษาคือการผ่าตัดส่วนที่ได้รับผลกระทบจากเนื้อเยื่อปอด การกำจัดกลีบหรือส่วนของปอดที่ได้รับผลกระทบออกนั้นมีข้อได้เปรียบเหนือการผ่าตัดอื่นๆ หลายประการอย่างไม่ต้องสงสัย เนื่องจากความรุนแรงสัมพัทธ์และลักษณะของการแทรกแซงในระยะเดียว พัฒนาเทคนิคทางเทคนิคอย่างถี่ถ้วนเพื่อการผ่าตัดเหล่านี้ ความสมบูรณ์แบบของการดมยาสลบสมัยใหม่โดยใช้วิธีใส่ท่อช่วยหายใจและ มาตรการช่วยชีวิตสร้างเงื่อนไขเพื่อความปลอดภัยในทางปฏิบัติของการผ่าตัดปอดแบบประหยัดโดยมีเปอร์เซ็นต์ภาวะแทรกซ้อนน้อยที่สุด ระยะเวลาหลังการผ่าตัด.
การผ่าตัดปอดแบบประหยัดสามารถทำได้ทั้งสองด้านด้วยกระบวนการที่จำกัดในระดับทวิภาคี - ในสองขั้นตอนหรือพร้อมกัน ขึ้นอยู่กับข้อบ่งชี้ การผ่าตัดปอดที่ได้รับผลกระทบออกทั้งหมด - การผ่าตัดปอดบวม - เป็นการผ่าตัดที่กระทบกระเทือนจิตใจ และใช้ในผู้ป่วยที่มักจะป่วยระยะยาว โดยมีความเสียหายทั้งหมดต่อปอดข้างหนึ่ง โดยธรรมชาติแล้วในกลุ่มผู้ป่วยที่ป่วยหนักที่สุดกลุ่มนี้ การผ่าตัดบาดแผล - การกำจัดปอด - ไม่สามารถถือเป็นการแทรกแซงที่ปลอดภัยได้
ภาวะแทรกซ้อนที่อาจเกิดขึ้นระหว่างการผ่าตัดปอดบวมทั้งในระหว่างการผ่าตัดและในช่วงหลังการผ่าตัดแม้ว่าจะเกิดขึ้นได้ยาก แต่ก็สามารถบดบังผลลัพธ์ของการผ่าตัดได้
ความหลากหลายของอาการของวัณโรคปอดที่ต้องได้รับการผ่าตัดไม่สามารถพึ่งพาความสำเร็จได้จากการใช้วิธีการเดียวเท่านั้น - การผ่าตัดส่วนที่ได้รับผลกระทบของเนื้อเยื่อปอด แม้จะเป็นผู้นำที่ครอบครองอยู่ในปัจจุบันก็ตาม การผ่าตัดปอดการดำเนินการหลายอย่างที่ใช้ก่อนหน้านี้ไม่ได้สูญเสียความสำคัญ และให้เปอร์เซ็นต์ที่สูงหากมีข้อบ่งชี้ที่เหมาะสม ผลการรักษา. การผ่าตัดดังกล่าว ได้แก่ การผ่าตัดแก้ไขทรวงอกในรูปแบบต่างๆ การผ่าตัดโพรงเยื่อหุ้มปอดในรูปแบบต่างๆ การสลายปอดบวมนอกเยื่อหุ้มปอด และการผ่าตัดอื่นๆ ที่ไม่ค่อยได้ใช้
ในช่วงไม่กี่ปีที่ผ่านมาความสนใจอย่างมากของศัลยแพทย์ได้ถูกดึงไปที่การผ่าตัดด้วยพลาสติกและการก่อสร้างใหม่ในหลอดลมสำหรับการตีบและรูทวารของหลอดลมของสาเหตุวัณโรค ศัลยแพทย์ให้ความสนใจเป็นอย่างมากกับการผ่าตัดรักษาหลอดลมอักเสบในระยะ caseification ของการกลายเป็นปูน การผ่าตัดที่พัฒนาขึ้นสำหรับเด็กและวัยรุ่นที่มีการเปลี่ยนแปลงของปอดและหลอดลมในระยะเมตาและหลังวัณโรคก็ควรได้รับการพิจารณาว่าประสบความสำเร็จอย่างมาก
ความสำเร็จในช่วงไม่กี่ปีที่ผ่านมา ได้แก่ ความสำเร็จของศัลยแพทย์ในการเอาชนะอุปสรรคด้านอายุในระหว่างการผ่าตัดในผู้ป่วยวัณโรคในวัยชรา อายุ 55 และ 60 ปีไม่สามารถใช้เป็นเหตุผลในการปฏิเสธการผ่าตัดรักษาผู้ป่วยวัณโรคปอดได้อีกต่อไป ผู้ป่วยสูงอายุสามารถทนต่อการผ่าตัดปอด การผ่าตัดโพรงมดลูก และการผ่าตัดอื่นๆ ได้อย่างประหยัด โดยมีเปอร์เซ็นต์ภาวะแทรกซ้อนเพิ่มขึ้นเล็กน้อยในช่วงหลังการผ่าตัด
การใช้การผ่าตัดในวงกว้างในผู้ป่วยสูงอายุที่เป็นวัณโรคอาจส่งผลกระทบอย่างมีนัยสำคัญต่อการปรับปรุงจุดโฟกัสของวัณโรค เนื่องจากการรักษาด้วยยาต้านแบคทีเรียในผู้สูงอายุมีประสิทธิภาพน้อยกว่าในคนหนุ่มสาวมาก
ข้อมูลในช่วงไม่กี่ปีที่ผ่านมาบ่งชี้ว่าการรวมกันของวัณโรคปอดกับโรคเนื้องอกมีนัยสำคัญพอสมควร พบว่าในกรณี 5.8% มะเร็งปอดเกิดขึ้นจากการเปลี่ยนแปลงของวัณโรค ความถี่ของการพัฒนากระบวนการเนื้องอกกับพื้นหลังของการเปลี่ยนแปลงวัณโรคโดยเฉพาะจะเพิ่มขึ้นตามอายุของผู้ป่วย ข้อมูลเหล่านี้ควรนำมาพิจารณาในการวางแผนการรักษาผู้ป่วยวัณโรคในวัยชรา และโน้มน้าวความคิดเห็นของแพทย์ในกรณีที่มีปัญหาในการวินิจฉัยแยกโรคต่อการผ่าตัดที่เป็นไปได้
ความก้าวหน้าในช่วงไม่กี่ปีที่ผ่านมาในด้านการผ่าตัดปอดและหลอดลมได้รับการอำนวยความสะดวกโดยความก้าวหน้าทั้งในการวินิจฉัยรอยโรคในหลอดลมและปอดและในด้านวิสัญญีวิทยาและการช่วยชีวิต มีบทบาทสำคัญในการพัฒนาการผ่าตัดปอดให้ประสบความสำเร็จโดยใช้เครื่องมือ (UKB, UKL, US ฯลฯ) ซึ่งออกแบบโดยวิศวกรโซเวียตและผลิตโดยอุตสาหกรรมการแพทย์ของเรา
เทคนิคการวินิจฉัยสมัยใหม่ - การตรวจเอ็กซ์เรย์โดยใช้การตรวจเอกซเรย์การตรวจหลอดลมด้วยการศึกษาสารคัดหลั่งที่สำลักการใช้การเจาะต่อมน้ำเหลืองและหลอดลมหากจำเป็นการตรวจหลอดลมโดยคำนึงถึงข้อมูลทางคลินิกทั่วไป - ตามกฎแล้วอนุญาตให้สร้างข้อบ่งชี้สำหรับการผ่าตัด
เพื่อบ่งชี้ถึงการแทรกแซงการผ่าตัดจำเป็นต้องทราบลักษณะและระยะของกระบวนการวัณโรคตำแหน่งเฉพาะที่ (กลีบส่วนของปอด) ของรอยโรคหลักและการเปลี่ยนแปลงของหลอดลม
ข้อกำหนดสมัยใหม่สำหรับการตรวจก่อนการผ่าตัด ได้แก่ :
- 1) การประเมินสภาพทั่วไปและข้อมูลห้องปฏิบัติการของผู้ป่วย (การตรวจเลือด การตรวจปัสสาวะ ฯลฯ)
- 2) สภาพ ของระบบหัวใจและหลอดเลือด(คลื่นไฟฟ้าหัวใจ);
- 3) การกำหนดการทำงานของระบบทางเดินหายใจ
- 4) การตีความทางรังสีวิทยาเกี่ยวกับธรรมชาติและขอบเขตของกระบวนการ
- 5) สภาพของหลอดลมจากการตรวจทางหลอดลม
หากมีข้อบ่งชี้ที่เหมาะสมจะมีการศึกษาเพิ่มเติม: ความดันโลหิตสูงในการไหลเวียนของปอดจะถูกกำหนดโดยการตรวจหลอดเลือดในปอดและห้องของหัวใจ ดำเนินการวินิจฉัยไอโซโทปรังสีของการไหลเวียนของเลือดและการระบายอากาศของปอด การเจาะทะลุผ่านหลอดลมและช่องอก และการตรวจ punctate (รวมถึงไมซีเลียมของเชื้อราและเซลล์เนื้องอกที่ผิดปกติ) เพื่อกำหนดความต้านทานของพืชต่อยาปฏิชีวนะ
จากข้อมูลที่ได้รับ มีข้อบ่งชี้ที่เป็นกลางที่สุดสำหรับการแทรกแซงการผ่าตัดโดยเฉพาะ
การผ่าตัดวัณโรคปอดมักเป็นการแทรกแซงที่วางแผนไว้ล่วงหน้าโดยคำนึงถึงความซับซ้อนของการรักษาด้วยยาต้านแบคทีเรียและมาตรการรักษาและเตรียมการหลายประการ
อย่างไรก็ตามบ่อยครั้งที่การพัฒนาของโรคเกิดขึ้นในลักษณะดังกล่าว (ความก้าวหน้าอย่างรวดเร็วของกระบวนการการก่อตัวของฝีในโพรง ฯลฯ ) ซึ่งการแทรกแซงการผ่าตัดกลายเป็นเรื่องเร่งด่วนและในกรณีของการตกเลือดในปอด, ความตึงเครียด pneumothorax หรือ hemothorax โดยมีภาวะขาดอากาศหายใจขาดหาย เมื่อความล่าช้าเปรียบเสมือนความตาย จำเป็นต้องได้รับการรักษาฉุกเฉินโดยการผ่าตัด แผนกศัลยกรรมปอดสมัยใหม่ต้องเตรียมพร้อมเพื่อให้การดูแลอย่างเร่งด่วนและฉุกเฉิน
การผ่าตัดวัณโรคปอดแต่ละครั้งมีข้อบ่งชี้และลักษณะการใช้งานของตัวเอง
เราสามารถตั้งชื่อผู้ป่วยสองกลุ่มหลักที่การรักษาด้วยการผ่าตัดเป็นขั้นตอนการแทรกแซงที่เหมาะสมและจำเป็นที่สุดโดยเทียบกับเบื้องหลัง การรักษาระยะยาวยาต้านแบคทีเรียเฉพาะ กลุ่มแรกประกอบด้วยผู้ป่วยที่มีการเปลี่ยนแปลงที่ค่อนข้างจำกัด แต่มีการเปลี่ยนแปลงทางสัณฐานวิทยาทางรังสี โดยครอบครองหนึ่งหรือสองส่วนและไม่ขยายเกินกลีบ (กลุ่มของรอยโรค caseomas ฯลฯ ) ในผู้ป่วยเหล่านี้หากไม่ได้รับผลกระทบจากการรักษาด้วยยาต้านเชื้อแบคทีเรียการแทรกแซงการผ่าตัดที่ระบุมากที่สุดคือการผ่าตัดปอดอย่างประหยัดเพื่อป้องกันการเปลี่ยนไปสู่กลุ่มผู้ป่วยที่มีวัณโรคเส้นใย - โพรง - เครื่องส่งสัญญาณแบคทีเรียติดต่อกับที่ เป็นอันตรายต่อผู้อื่น การผ่าตัดปอดแบบประหยัดจะให้ผลทางคลินิกในระดับสูง (90-95) เปอร์เซ็นต์ และมีเปอร์เซ็นต์ภาวะแทรกซ้อนน้อยที่สุด
กลุ่มที่สองรวมถึงผู้ป่วยที่มีกระบวนการที่พบบ่อยกว่า (วัณโรคเส้นใยโพรง) ในกรณีส่วนใหญ่เป็นระยะยาว ผู้ป่วยเหล่านี้มักมีโรคร่วมและการเปลี่ยนแปลงของอวัยวะและระบบซึ่งอยู่ภายใต้อิทธิพลของพิษเป็นเวลานาน บ่อยครั้งที่พวกเขาประสบกับพิษและ อาการแพ้การนัดหมาย ยาต้านเชื้อแบคทีเรียไปจนถึงการแพ้ยาได้อย่างสมบูรณ์
ไม่มีการผ่าตัดที่ได้มาตรฐานสำหรับผู้ป่วยในกลุ่มนี้ ในการเลือกวิธีการรักษาที่เหมาะสมที่สุดสำหรับผู้ป่วยรายใดรายหนึ่ง เราต้องผ่านการผ่าตัดที่มีอยู่ทั้งหมดและการผสมผสานกัน ในผู้ป่วยเหล่านี้ ควรใช้การผ่าตัดโพรงมดลูกให้กว้างขวางมากขึ้น
บ่อยครั้งที่ผู้ป่วยดังกล่าวต้องการการผ่าตัดหลายขั้นตอน ทางเลือกที่ถูกต้องการปฏิบัติงานและการดำเนินการอย่างทันท่วงทีทำให้สามารถรักษาผู้ป่วยให้หายขาดได้ ทำให้เขาหายตัวไปและสามารถทำงานได้
ลักษณะของกระบวนการปอด
แม้จะมีวิธีการผ่าตัดรักษาวัณโรคปอดหลายวิธี แต่การใช้ก็ควร จำกัด อยู่เพียงบางรูปแบบของโรค พื้นฐานสำหรับการใช้การแทรกแซงการผ่าตัดเป็นสาระสำคัญทางพยาธิวิทยาของกระบวนการ ข้อบ่งชี้หลักสำหรับ วิธีการผ่าตัดการรักษา ได้แก่ โพรง, caseomas ขนาดใหญ่, เนื้องอกและกระบวนการหนองอื่น ๆ ในปอดเช่นเดียวกับเยื่อหุ้มปอดซึ่งไม่สามารถรักษาด้วยยาต้านเชื้อแบคทีเรียและวิธีการรักษาที่ไม่เฉพาะเจาะจงอื่น ๆ การไม่มีเชื้อ Mycobacterium tuberculosis ในเสมหะไม่ได้เป็นข้อห้ามในการผ่าตัด วัณโรคปอดบางรูปแบบควรจัดประเภทเป็น "การผ่าตัด" กล่าวคือ ต้องได้รับการผ่าตัดรักษา
รูปแบบเหล่านี้รวมถึงจุดโฟกัสที่ห่อหุ้มขนาดใหญ่ที่เรียกว่า tuberculomas (caseomas) ของปอดที่มีการสลายตัว (ไม่สามารถคล้อยตามได้ การรักษาด้วยยา); แผลห่อหุ้มในปอดซึ่งเป็นเรื่องของการวินิจฉัยแยกโรคระหว่างวัณโรคและบลาสโตมา จุดโฟกัสที่ห่อหุ้มขนาดใหญ่โดยไม่มีการทำลาย แต่อาจมีการปล่อยเชื้อ Mycobacterium tuberculosis เป็นระยะ ๆ จากเสมหะ ในกรณีที่มีอาการมึนเมาเรื้อรังไม่คล้อยตามอิทธิพลของยา ช่องว่างที่แยกได้ด้วยแคปซูลที่เด่นชัด, atelectasis lobar hypoventilation ที่มีการสลายตัว; lobitis ไหลช้าและไม่ถดถอยพร้อมกับการสลายตัว; ความเสียหายของปอดทั้งหมดข้างเดียว การตีบของหลอดลมหลักและ lobar; เยื่อหุ้มปอดอักเสบที่หุ้มเกราะทำให้การทำงานของการหายใจและการไหลเวียนมีความซับซ้อน empyema เยื่อหุ้มปอดวัณโรค; วัณโรคตับแข็งในโพรงในขอบเขตที่ จำกัด ซับซ้อนโดยโรคหลอดลมโป่งพองซึ่งถูกคุกคามด้วยการพัฒนาของอะไมลอยโดซิสโรคหัวใจและหลอดเลือดล้มเหลวและโรคอื่น ๆ caseous lymphadenitis ของกลุ่มต่อมน้ำเหลืองทำให้เกิดอาการมึนเมาและบางครั้งหลอดลมตีบหรือทะลุผนังหลอดลมหรือหลอดเลือด
การผ่าตัดรักษากระบวนการดังกล่าวมีความชอบธรรมโดยข้อเท็จจริงที่ว่ากระบวนการเหล่านี้มีขอบเขตทางกายวิภาคและในขณะเดียวกันก็ไม่คล้อยตามมาตรการการรักษาอื่น ๆ โรคที่เกิดร่วมกันในช่วงระยะเวลาการชดเชย (ชดเชยความบกพร่องของหัวใจ เบาหวาน โรคลมบ้าหมู ฯลฯ ) ไม่ได้ใช้เป็นพื้นฐานในการปฏิเสธการแทรกแซงการผ่าตัด
การแทรกแซงการผ่าตัดไม่ได้ระบุไว้ในผู้ป่วยที่มีโพรงและกระบวนการแพร่กระจายในระดับทวิภาคีในวงกว้าง เช่นเดียวกับผู้ป่วยที่มีรอยโรคหลอดลมที่แพร่กระจายอย่างกว้างขวาง ยาต้านแบคทีเรียมีบทบาทพิเศษในการผ่าตัดรักษาผู้ป่วยวัณโรคปอด การบำบัดด้วยยาต้านแบคทีเรียมักจะช่วยให้คุณสามารถเปลี่ยนลักษณะของกระบวนการโดยถ่ายโอนจากระยะแทรกซึมไปสู่ระยะการทรุดตัวและความหนาขึ้นบรรเทาอาการมึนเมาและส่งเสริมการสลายจุดโฟกัสของการแพร่กระจายของหลอดลม ดังนั้นในบางกรณีจึงเป็นไปได้ที่จะถ่ายโอนผู้ป่วยจากสถานะที่ไม่สามารถใช้งานได้ไปยังสถานะที่สามารถใช้งานได้ ต้องขอบคุณการใช้ยาต้านแบคทีเรียที่ทำให้พวกมันหายไปเกือบหมด รูปแบบที่รุนแรงกล่องเสียงและการแปลวัณโรคนอกปอดอื่น ๆ ซึ่งเป็นข้อห้ามสำหรับการแทรกแซงการผ่าตัดสำหรับวัณโรคปอด
ยาต้านแบคทีเรียสามารถป้องกันได้หลายอย่าง ภาวะแทรกซ้อนหลังการผ่าตัดและเมื่อพวกเขาปรากฏตัวก็ต่อสู้กับพวกเขาได้สำเร็จ การรักษาด้วยยาต้านเชื้อแบคทีเรียทั่วไปและในท้องถิ่นและการบำบัดด้วยการลดความรู้สึกไวและต้านการอักเสบที่ไม่เฉพาะเจาะจงพร้อมกันยังช่วยปรับปรุงระบบหลอดลมซึ่งจำเป็นสำหรับการผ่าตัดให้สำเร็จ ดังนั้นในกรณีที่ไม่มีข้อบ่งชี้ในการผ่าตัดฉุกเฉิน และไม่มีอาการแพ้ยาหรือดื้อยารุนแรง ผู้ป่วยควรเตรียมยาต้านแบคทีเรียก่อนการผ่าตัดโดยใช้ยาหลายชนิดผสมกัน ระยะเวลาของการรักษาด้วยยาต้านแบคทีเรียก่อนการผ่าตัดขึ้นอยู่กับลักษณะของกระบวนการ ประสิทธิผลของเคมีบำบัดสามารถตัดสินได้หลังจากผ่านไป 4-6 เดือนและบางครั้งก็เร็วกว่านั้น
หากมีการเปลี่ยนแปลงในเชิงบวก ควรรักษาด้วยยาต้านแบคทีเรียต่อไป ในกรณีที่ไม่มีแนวโน้มที่จะดีขึ้น ผู้ป่วยควรได้รับการผ่าตัดรักษา
การพัฒนาความต้านทานของเชื้อ Mycobacterium tuberculosis ต่อยาต้านแบคทีเรียไม่ได้เป็นข้อห้ามในการผ่าตัดหากจำเป็นต้องผ่าตัดเนื่องจากลักษณะของกระบวนการ เนื่องจากสเตรปโตมัยซินนอกเหนือไปจากคุณสมบัติของวัณโรคแล้วยังมีฤทธิ์ในวงกว้างต่อพืชทุติยภูมิจึงแนะนำให้เก็บยานี้ไว้สำหรับการรักษาหลังการผ่าตัด
บรรเทาอาการปวดระหว่างการผ่าตัดปอด
ประสบการณ์หลายปี คลินิกศัลยกรรมสถาบันวัณโรคกลาง และอื่นๆ อีกมากมาย คลินิกที่ใหญ่ที่สุดและสถาบันต่อต้านวัณโรคพบว่ารวมท่อช่วยหายใจผิวเผินหรือ การดมยาสลบในหลอดลมไม่ก่อให้เกิดอาการกำเริบและการระบาดของวัณโรค
การให้ยาระงับความรู้สึกระหว่างการผ่าตัดปอดมีลักษณะเฉพาะของตัวเองที่เกี่ยวข้องกับประเภทของการระงับความรู้สึกที่ใช้ในกรณีเหล่านี้ เทคนิคการผ่าตัดและการปรากฏตัวของภาวะปอดอักเสบจากการผ่าตัดแบบเปิดกว้าง ตลอดจนธรรมชาติของโรคและสภาวะการทำงานที่มักรุนแรงของผู้ป่วยวัณโรค
ในระหว่างการผ่าตัดปอดจะใช้วิธีการดมยาสลบหลายวิธี:
- 1) การสูดดมยาสลบช่วยหายใจ;
- 2) การดมยาสลบโดยมีสิ่งกีดขวางเทียมหรือการบีบรัดของหลอดลมหลักหรือ lobar ของปอดที่ได้รับผลกระทบ;
- 3) การดมยาสลบในหลอดลมด้วยการช่วยหายใจทางเดียวของปอดที่มีสุขภาพดีและการปิดกั้นผู้ที่ได้รับผลกระทบ
- 4) การดมยาสลบโดยใช้ท่อช่วยหายใจแบบสองช่องทางเพื่อแยกการใส่ท่อช่วยหายใจของหลอดลม
การใช้ท่อช่วยหายใจแบบสองช่องทำให้สามารถแยกปอดที่ได้รับผลกระทบออกจากปอดที่มีสุขภาพดีได้อย่างน่าเชื่อถือ และแยกการระบายอากาศแต่ละปอดโดยไม่รบกวนการดมยาสลบ ในกรณีนี้ คุณสามารถดูดเสมหะจากหลอดลมกลีบหลักทั้งด้านขวาและซ้ายและกลีบล่างได้ ในเรื่องนี้ ข้อบ่งชี้ในการใช้ท่อสองช่องทางในวิสัญญีวิทยาปอดได้ถูกขยายออกไปอย่างมีนัยสำคัญ สิ่งสำคัญคือ:
- 1) การแทรกแซงการผ่าตัดเกี่ยวกับภาวะตกเลือดในปอด, กระบวนการหนอง, วัณโรคโพรงร่วมกับโรคหลอดลมโป่งพอง, empyema ที่มีรูทวารหลอดลม, วัณโรคเส้นใยโพรงเรื้อรังที่มีการผลิตเสมหะจากแบคทีเรีย, เนื้องอกมะเร็ง;
- 2) การแทรกแซงการผ่าตัดทวิภาคีพร้อมกัน, การกำจัดปอดหรือกลีบปอด, การผ่าตัดทรวงอกและการผ่าตัดพลาสติกกล้ามเนื้อในผู้ป่วยที่มีช่องทวารหนัก;
- 3) ตำแหน่งด้านข้างของผู้ป่วยที่ผลิตเสมหะจำนวนมาก
การปิดล้อมแบบเลือกสรรของหลอดลมหลักและ lobar ทำให้สามารถป้องกันทางเดินหายใจจากเสมหะที่ติดเชื้อและเลือดที่เข้าสู่บริเวณที่ไม่บุบสลายของปอดรวมทั้งป้องกันการรั่วไหลของส่วนผสมของก๊าซและยาเสพติดดังนั้นการหยุดชะงักของการระบายอากาศในปอด ในคนไข้ที่เป็นหลอดลมทวาร
การระงับความรู้สึกแบบผิวเผิน (ในระดับแรกของขั้นตอนการผ่าตัด) ในระหว่างการผ่าตัดปอดสามารถทำได้โดยใช้ยาเสพติดหลายชนิดร่วมกัน การผสมผสานที่สมเหตุสมผลของยาชาไม่เพียงช่วยให้บรรลุระดับการบรรเทาอาการปวดที่เหมาะสมที่สุดโดยใช้ขนาดที่เล็กมาก แต่ยังใช้ประโยชน์จากคุณสมบัติเชิงบวกที่สำคัญอีกด้วย: ความปลอดภัยจากการระเบิด ความกว้างของการดำเนินการรักษา การควบคุมการออกฤทธิ์ ฯลฯ
การใช้ยารักษาโรคประสาทร่วมกับยาชาหลายชนิดช่วยบรรเทาอาการปวดได้อย่างสมบูรณ์และลดความเสี่ยงในการผ่าตัด
ส่วนผสมของไนตรัส-ออกซิเจน-ฟลูออโรเทนเป็นไปตามข้อกำหนดพื้นฐานสำหรับวิสัญญีวิทยาในปอดเป็นส่วนใหญ่ ผลรวมของไนตรัสออกไซด์กับฟลูออโรเทนช่วยให้ควบคุมการดมยาสลบและปกป้องร่างกายจากปฏิกิริยาทางพยาธิวิทยาและ ผลกระทบที่เป็นอันตรายเกี่ยวกับการทำงานของร่างกายที่สำคัญในระหว่างการผ่าตัด ฤทธิ์ในการปิดกั้นปมประสาทและคล้ายคิวแรร์ของ ftorotane สามารถนำมาใช้อย่างสมเหตุสมผลในระหว่างการผ่าตัดทรวงอกที่กระทบกระเทือนจิตใจอย่างรุนแรงในผู้ป่วยวัณโรคปอด โดยเฉพาะอย่างยิ่งในระหว่างการผ่าตัดซ้ำๆ เช่น การอุดตันของหลอดลมหลักผ่านเยื่อหุ้มหัวใจ
ส่วนผสมไนตรัสอีเทอร์-ออกซิเจนยังคงใช้กันอย่างแพร่หลายในระหว่างการผ่าตัดทรวงอกในผู้ป่วยวัณโรคปอด แม้ว่าสิ่งนี้จะเกี่ยวข้องกับสิ่งที่ทราบกันดีอยู่แล้ว อันตรายที่อาจเกิดขึ้นเมื่อใช้เครื่องกระตุ้นไฟฟ้าและมีดไฟฟ้า อันตรายจากการระเบิดสามารถป้องกันได้หากศัลยแพทย์สามารถปฏิเสธที่จะใช้เครื่องกระตุ้นการแข็งตัวของเลือดด้วยไฟฟ้าและมีดไฟฟ้าในระหว่างการผ่าตัดปอด และลดลงได้อย่างมากโดยปิดปอดที่ได้รับการผ่าตัดจากการช่วยหายใจโดยใช้วิธีการใส่ท่อช่วยหายใจแบบพิเศษและการปิดกั้นหลอดลม
การช่วยหายใจในปอดเทียมทำได้ด้วยตนเองหรือโดยเครื่องช่วยหายใจที่ปรับได้ตามปริมาตรหรือความถี่ (RO-1, RO-3, RO-5, AND-2) เมื่อคำนวณปริมาตรนาทีของการช่วยหายใจในปอดจำเป็นต้องเน้นที่องค์ประกอบของก๊าซ เลือดแดงและความสมดุลของกรดเบส
การปฏิบัติตามหลักการของการเปลี่ยนเลือดอย่างเพียงพอและทีละขั้นตอนเป็นเงื่อนไขสำคัญสำหรับการดมยาสลบได้อย่างราบรื่นในระหว่างการผ่าตัดทรวงอกในผู้ป่วยวัณโรคปอด
ตามกฎแล้วการถ่ายเลือดเริ่มต้นจากช่วงเวลาที่เสียเลือดนั่นคือตั้งแต่เริ่มการผ่าตัดและสอดคล้องกับการสูญเสียเลือดในทุกขั้นตอนของการผ่าตัด
ข้อบ่งชี้ในการผ่าตัดรักษาวัณโรคปอดประเภทต่างๆ
ในระดับปัจจุบันของการพัฒนาการผ่าตัดปอด สิ่งที่มีแนวโน้มมากที่สุดสำหรับกระบวนการที่ จำกัด คือการผ่าตัดปอดแบบประหยัด (การผ่าตัดแบบลิ่ม, การผ่าตัดเซกเมนต์, การผ่าตัด lobectomy)
ปริมาตรของการผ่าตัดถูกกำหนดโดยขอบเขตทางกายวิภาคของกระบวนการ ปริมาณมากที่สุดจุดโฟกัสที่หนาแน่นและการเปลี่ยนแปลงของเส้นใยในส่วนที่เหลือของปอดไม่ได้เป็นเหตุให้ขยายขอบเขตของการผ่าตัด หากมีการเปลี่ยนแปลงในเยื่อหุ้มปอดหรือเยื่อหุ้มปอดอักเสบเนื่องจากการรักษาด้วย pneumothorax เทียม การผ่าตัดบางส่วนควรมาพร้อมกับการตกแต่งส่วนที่เหลือของปอด ในกรณีของการเปลี่ยนแปลงของโพรงและโรคตับแข็งในปอดที่เกิดขึ้นในพื้นหลังของโรคปอดบวมวัณโรคปฐมภูมิ การผ่าตัดควรจะมาพร้อมกับการกำจัดต่อมน้ำเหลืองที่ได้รับผลกระทบ
รายการด้านล่างนี้คือข้อบ่งชี้สำหรับการผ่าตัดวัณโรคปอดประเภทต่างๆ
การตัดลิ่ม .
- 1. เคสโอมตั้งอยู่บริเวณรอบนอกโดยไม่มีการผุพัง
- 2. โพรงฟันผุขนาดเล็กที่อยู่รอบนอกโดยไม่มีการเปลี่ยนแปลงการอักเสบในเนื้อเยื่อปอดโดยรอบ
การผ่าตัดแบบแบ่งส่วน (Segmentectomy) .
- 1. ช่องแยกที่อยู่ในหนึ่งหรือสองส่วนของปอด
- 2. caseomas ของปอดที่มีเส้นผ่านศูนย์กลางมากกว่า 3 ซม.
- 3. แยกช่องเล็ก ๆ ในส่วนต่าง ๆ ของปอดเดียว (ในกรณีนี้ ส่วนหนึ่งจะถูกลบออกจากกลีบที่แตกต่างกัน)
- 4. ฟันผุขนาดเล็กภายใต้ pneumothorax ภายในและนอกเยื่อหุ้มปอดที่ไม่ได้ผล
- 5. ใหญ่ วัณโรคโฟกัส(กลุ่มบริษัท) มีหรือไม่มีการสลายตัวโดยมีอาการมึนเมาเมื่อการรักษาด้วยยาต้านแบคทีเรียในระยะยาวไม่ได้ผล (วัณโรคโฟกัสที่ไม่เป็นพิษสำหรับข้อบ่งชี้ทางวิชาชีพ: ครู ครูโรงเรียนอนุบาล ฯลฯ)
การกำจัดกลีบปอด .
- 1. ฟันผุขนาดใหญ่ในกลีบเดียว
- 2. Polycavernosis ของกลีบเดียว
- 3. lobitas ไหล Torpid (วัณโรคโพรง - โรคตับแข็งที่เกี่ยวข้องกับกลีบปอด)
- 4. ฟันผุที่ไม่ยุบและผิดรูปภายใต้ pneumo- และ oleothorax ภายในและนอกเยื่อหุ้มปอดที่ไม่มีประสิทธิภาพ หรือด้วยการผ่าตัดทรวงอกที่ไม่มีประสิทธิภาพ
- 5. หากเป็นกระบวนการที่แพร่หลายในกลีบบนและกลาง ปอดขวาอาจทำการผ่าตัด bilobectomy ในกรณีเหล่านี้ จำเป็นต้องแก้ไขทรวงอกเพิ่มเติม
- 6. สำหรับกระบวนการที่คล้ายกันในกลีบหนึ่งของปอด การผ่าตัดกลีบสมองแบบต่อเนื่องสามารถทำได้ทั้งสองด้าน
การกำจัดปอด (PULMONECTOMY) .
- 1. วัณโรคโพรงของปอดข้างหนึ่งที่มีการปนเปื้อนของหลอดลมอย่างกว้างขวางในด้านเดียวกัน
- 2. Polycavernosis ของปอดข้างหนึ่ง
- 3. ความเสียหายต่อปอดทั้งหมดภายใต้ทรวงอก
- 4. ปอดยุบ (วัณโรคปอดโพรง - โรคตับแข็ง)
- 5. วัณโรคแทรกซึม - ปอดบวมที่มีส่วนร่วมทั้งหมดของปอดทั้งหมด (caseous pneumonia)
บันทึก. กระบวนการที่จำกัดในปอดอีกข้างหนึ่งไม่ได้เป็นข้อห้ามในการผ่าตัดปอดบวม โดยเฉพาะอย่างยิ่งสำหรับข้อบ่งชี้ที่สำคัญ
การผ่าตัดกลีบปอดหรือปอดทั้งหมดเป็นวิธีการรักษาที่เหมาะสมที่สุดสำหรับการตีบหลอดลมพร้อมกันในส่วนที่ได้รับผลกระทบจากปอดและเมื่อวัณโรครวมกับกระบวนการหนองหรือเนื้องอกในปอด
ด้วยการผ่าตัดปอดอย่างกว้างขวาง (การผ่าตัด bilobectomy ทางด้านขวา การกำจัดมากกว่าสามส่วนทางด้านซ้าย) รวมถึงรอยโรคจำนวนมากในส่วนที่เหลือของปอดในระหว่างการผ่าตัดบางส่วน ขอแนะนำให้ทำการผ่าตัดอย่างใดอย่างหนึ่ง- การผ่าตัดทรวงอกแก้ไขระยะ เพื่อลดปริมาตรของช่องอกหลังการผ่าตัด เพื่อแก้ไขปริมาตรของช่องอกหลังการผ่าตัด แนะนำให้ใช้ pneumoperitoneum หรือการเคลื่อนไหวของไดอะแฟรมแบบพลาสติก หลังจากนำปอดออก เพื่อกำจัดช่องเยื่อหุ้มปอดอย่างรวดเร็วและป้องกันการเคลื่อนตัวของเมดิแอสตินัมอย่างรวดเร็ว แนะนำให้ทำการผ่าตัดทรวงอก 2-4 สัปดาห์หลังจากนำปอดออก
การตกแต่งของปอด . เยื่อหุ้มปอดอักเสบที่พัฒนาหลังการรักษาด้วย pneumothorax เทียมหรือเยื่อหุ้มปอดอักเสบจากสารหลั่งในอดีต
การตกแต่งปอดจะดำเนินการโดยอิสระเพื่อเพิ่มการไหลเวียนของอากาศและปริมาตรของปอด หรือเป็นส่วนเพิ่มเติมจากการผ่าตัดปอดบางส่วนและการตัด lobectomy
การผ่าตัดเยื่อหุ้มปอด .
- 1. เยื่อหุ้มปอดอักเสบหุ้มเกราะซึ่งมีอยู่เป็นเวลานานโดยมีการเสียรูปอย่างรุนแรงและมีความคล่องตัวที่ จำกัด ของครึ่งหน้าอกที่สอดคล้องกันโดยไม่มีการเปลี่ยนแปลงของวัณโรคในปอด
- 2. empyema วัณโรคข้างเดียวของเยื่อหุ้มปอดในกรณีที่ไม่มีการเปลี่ยนแปลงของวัณโรคที่เด่นชัดในปอด
- 3. ในกรณีพิเศษ กรณีที่มีเยื่อหุ้มปอดอักเสบหรือถุงลมโป่งพองแบบทวิภาคี โดยไม่มีความเสียหายต่อปอด สามารถทำการผ่าตัดเยื่อหุ้มปอดตามลำดับแบบทวิภาคีได้
การผ่าตัดเยื่อหุ้มปอดด้วยการผ่าตัดปอดบางส่วน .
- 1. เยื่อหุ้มปอดอักเสบที่หุ้มเกราะในระยะยาวโดยมีการเปลี่ยนแปลงของวัณโรคในปอดเดียวกัน (โพรง, caseoma, caseous foci) จำกัด ไว้ไม่เกินกลีบ
- 2. empyema เยื่อหุ้มปอดวัณโรคในกรณีที่มีการเปลี่ยนแปลงที่คล้ายกันในปอดเดียวกันหรือทวารหลอดลม
- 3. เยื่อหุ้มปอดอักเสบจากเยื่อหุ้มปอดข้างเดียวหรือถุงลมเยื่อหุ้มปอดที่มีการเปลี่ยนแปลงของวัณโรคอย่างจำกัดในปอดหรือไม่มีการเปลี่ยนแปลงดังกล่าว โดยมีช่องแยกหรือ caseoma ในปอดอีกข้างหนึ่ง สามารถใช้เป็นข้อบ่งชี้สำหรับการแทรกแซงทวิภาคีตามลำดับ: การผ่าตัดเยื่อหุ้มปอดโดยมีหรือไม่มีการผ่าตัดบางส่วน ในด้านหนึ่งและการผ่าตัดปอดบางส่วนหรือการผ่าตัดอื่น (ปอดบวมนอกเยื่อหุ้มปอด, การผ่าตัดทรวงอก, การผ่าตัดโพรงมดลูก) ในปอดอีกข้างหนึ่ง
การผ่าตัดเยื่อหุ้มปอด . empyema เยื่อหุ้มปอดข้างเดียวหรือเยื่อหุ้มปอดอักเสบที่มีกระบวนการเป็นโพรงที่เกี่ยวข้องกับปอดทั้งหมดที่ด้านข้างของ empyema หรือมีการเสื่อมสภาพของเส้นใย
หากพื้นผิวบาดแผลมีหนองจากช่อง empyema แนะนำให้ทำการผ่าตัดทรวงอกเพิ่มเติมบ่อยขึ้น
CAVERNOTOMY (และการระบายน้ำในถ้ำ) .
- 1. ถ้ำขนาดใหญ่หรือถ้ำยักษ์ที่แยกออกมา
- 2. ฟันผุผิดรูปหลังจากการผ่าตัดทรวงอกไม่ได้ผล หากไม่มีการระบุการผ่าตัด
- 3. การกลับเป็นซ้ำของวัณโรคโพรงหลังการผ่าตัดปอดบางส่วน เว้นแต่จะมีการระบุการตัดเนื้อเยื่อปอดที่เหลือออก
การพัฒนาเพิ่มเติมของการผ่าตัดโพรงฟันทำให้มีเหตุผลในการแนะนำการดัดแปลงที่ทันสมัย:
- 1) การผ่าตัดโพรงด้วยการสร้างกล้ามเนื้อพร้อมกันของช่องที่ทำความสะอาด
- 2) การผ่าตัดโพรงมดลูกร่วมกับการผ่าตัดทรวงอกส่วนบนและหลัง ดำเนินการพร้อมกันจากซอกใบเพื่อปิดโพรงกลีบบน
- 3) การรวมกันของ Cavernotomy กับการ ligation ของหลอดลม lobar พร้อมกัน
- 4) การรวมกันของการผ่าตัดโพรงด้วยการ ligation ของหลอดลม lobar และการผ่าตัดพลาสติกกล้ามเนื้อของช่องของช่องเปิดพร้อมกัน
กล้ามเนื้อและกล้ามเนื้อของถ้ำ .
- 1. ช่องรักษาที่เหลือและช่องหลอดลมหลังการผ่าตัดโพรงฟัน
- 2. ช่อง empyema ที่เหลือและช่องหลอดลมหลังจากขยายทรวงอกสำหรับ empyema หรือภาวะแทรกซ้อนหลังการผ่าตัดปอด โดยทั่วไปแล้วจะใช้กล้ามเนื้อ pedicled และอวัยวะเพศหญิงที่มีหลอดเลือดแดงเพียงพอ
โรคปอดบวมจากภายนอก .
- 1. กระบวนการโพรงสดไม่ได้ระบุไว้สำหรับการผ่าตัดปอด
- 2. โพรงในกลีบด้านบนของปอดโดยไม่มีการเปลี่ยนแปลงของเส้นใยเด่นชัดในเนื้อเยื่อปอดโดยรอบโดยมีโพรงเยื่อหุ้มปอดปิดภายใต้เงื่อนไขที่ระบุไว้ในวรรค 1
- 3. ในกรณีที่มีกระบวนการโพรงทวิภาคีที่คล้ายคลึงกัน การทำ pneumolysis นอกเยื่อหุ้มปอดสามารถทำได้ตามลำดับทั้งสองด้าน
บันทึก. การสลายปอดบวมนอกเยื่อหุ้มปอดโดยใช้ผ้าอนามัยแบบสอดของช่องนอกเยื่อหุ้มปอดสามารถใช้เพื่อหยุดการตกเลือดในปอดโดยการทำงานของระบบทางเดินหายใจลดลง ตามข้อบ่งชี้แต่ละรายการสามารถใช้การดำเนินการต่อไปนี้:
- ก) การผ่าตัดหลอดลมหลักและ lobar สำหรับการตีบ cicatricial และ adenomas หลอดลม
- b) การอุดตันของหลอดลมหรือการผูกมัดของหลอดเลือดในปอดหากเป็นไปไม่ได้ที่จะใช้การแทรกแซงอื่นเพื่อหยุดการตกเลือดในปอด
- c) การผ่าตัดทรวงอกและการระบายน้ำของช่องเยื่อหุ้มปอดเพื่อให้หนองและการล้างน้ำไหลออกอย่างต่อเนื่อง การผ่าตัดทรวงอกด้วยการผ่าตัดกระดูกซี่โครงหรือกระดูกซี่โครงเป็นการผ่าตัดแบบประคับประคองเพื่อลดความมึนเมา
- d) การตรวจเยื่อหุ้มปอดและการทำลายการยึดเกาะของเยื่อหุ้มปอดในกรณีที่ pneumothorax ในการรักษาไม่ได้ผล
- e) การผ่าตัดเส้นประสาท phrenic เพื่อสร้างอัมพาตของโดมของไดอะแฟรม
- f) การเจาะช่องเพื่อบริหารสารยา
การผ่าตัดรักษาเด็กที่เป็นวัณโรค
ในปัจจุบัน การผ่าตัดรักษาวัณโรคปอดในเด็กค่อนข้างสมเหตุสมผลสำหรับการบ่งชี้ที่เหมาะสม เด็กๆ พกพา การผ่าตัดต่อปอดก็ดีแต่ควรคำนึงถึงลักษณะความเป็นเด็กโดยคำนึงถึงข้อบ่งชี้และระยะเวลาในการรักษาในช่วงก่อนผ่าตัดด้วย การรักษาด้วยเคมีบำบัดก่อนการผ่าตัดควรทำสำหรับวัณโรคในรูปแบบรองเป็นเวลาอย่างน้อย 4-6 เดือนและสำหรับรูปแบบหลัก - 8-12 เดือนและหลังการผ่าตัดเป็นเวลา 6-12 เดือนด้วยยาที่แบคทีเรียยังคงไวต่อความรู้สึก
ประชากรหลักสำหรับการแทรกแซงการผ่าตัดคือเด็กป่วยที่มีรูปแบบรองเช่น ด้วยกระบวนการที่มีเส้นใยเป็นโพรง
ข้อบ่งชี้ควรขึ้นอยู่กับข้อมูลทางคลินิกและรังสีวิทยา ควรคำนึงว่าในเด็กเมื่อรักษาด้วยยาต้านเชื้อแบคทีเรียบางครั้งการหดตัวเกิดขึ้นอย่างรวดเร็ว แต่การรักษาทางสัณฐานวิทยาจะไม่เกิดขึ้น
สำหรับรูปแบบหลัก การผ่าตัดแบบปล้องหรือการผ่าตัดส่วนล่างมักระบุในกรณีต่อไปนี้
- 1. กระบวนการ fibrotic ที่เหลืออย่างกว้างขวางพร้อมกับโรคหลอดลมโป่งพองหลังจากประสบกับความซับซ้อนหลักที่ซับซ้อน
- 2. ฟันผุหลักที่ไม่ได้รับการซ่อมแซม
- 3. จุดโฟกัสที่กลายเป็นหินขนาดใหญ่ เช่น ผลมัลเบอร์รี่หรือเคสโอมา
- 4. ต่อมน้ำเหลืองในหลอดลมและหลอดลมในหลอดลมขยายใหญ่ขึ้นและกลายเป็นปูนบางส่วนนำไปสู่การตีบของหลอดลมและทำให้เกิดอาการมึนเมาเรื้อรัง
วิธีพื้นฐานในการจัดการกับภาวะแทรกซ้อนหลังการผ่าตัดปอด
ในบรรดาภาวะแทรกซ้อนที่บางครั้งเกิดขึ้นหลังจากการผ่าตัดปอดประเภทต่างๆ มีภาวะแทรกซ้อนที่จำเป็นต้องใช้งานในบางครั้ง มาตรการเร่งด่วน. ภาวะแทรกซ้อนดังกล่าวมีดังต่อไปนี้
- 1. Atelectasis ของส่วนที่เหลือของปอดเนื่องจากการอุดตันของหลอดลมที่มีสารคัดหลั่งหรือมีลิ่มเลือดในวันแรกหลังการผ่าตัด การส่องกล้องตรวจหลอดลมแบบเร่งด่วนมีวัตถุประสงค์เพื่อดูดสารคัดหลั่งในหลอดลม ซึ่งสามารถใช้ซ้ำได้จนกว่าภาวะ atelectasis จะได้รับการแก้ไขอย่างสมบูรณ์ สำหรับภาวะ atelectasis ที่ยังไม่ได้รับการแก้ไขในระยะยาว มีการระบุการเจาะแช่งชักหักกระดูกโดยมีวัตถุประสงค์เพื่อดูดสารคัดหลั่งจากหลอดลมเป็นประจำและการให้ยาปฏิชีวนะและไคโมทริปซิน
- 2. โรคปอดบวมหลังผ่าตัด (ข้างเดียวหรือทวิภาคี) พร้อมด้วยอาการรุนแรง การหายใจล้มเหลว. การผ่าตัดแช่งหลอดลมมีการระบุเพื่อลดพื้นที่ที่เป็นอันตราย ดูดเสมหะอย่างสม่ำเสมอ และนำสารยาเข้าไปในต้นหลอดลมผ่านทางปาก ในกรณีที่หายใจล้มเหลวเฉียบพลันในระยะยาว การระบายอากาศเทียมผ่านการแช่งชักหักกระดูกภายใต้การควบคุมของก๊าซในเลือดและความสมดุลของกรดเบส คะแนนสูงสุด การหายใจเทียมให้อุปกรณ์ RO-2, RO-3, RO-5, AND-2
- 3. การขยายตัวของปอดไม่สมบูรณ์และการก่อตัวของช่องที่เหลือหลังการผ่าตัดหลังการผ่าตัดบางส่วน การใช้ thoracoplasty ใน วันที่เริ่มต้น(2-4 สัปดาห์)
- 4. การก่อตัวของทวารหลอดลมหลังจากการผ่าตัดบางส่วนเป็นข้อบ่งชี้สำหรับการใช้ทรวงอก หากการเกิดช่องทวารเกิดขึ้นพร้อมกับภาพของภาวะ pneumothorax ที่เกิดจากความตึงเครียด จะมีการแนะนำให้มีการระบายน้ำเข้าไปในช่อง hemothorax อย่างเร่งด่วนเพื่อให้อากาศสำลักอย่างต่อเนื่องและการผ่าตัดทรวงอกในภายหลัง
- 5. ช่องทวารหลอดลมพร้อมกับการพัฒนาของ empyema ของช่องที่เหลือหลังการผ่าตัด Thoracoplasty จะแสดงหลังการผ่าตัดทรวงอกเบื้องต้นและการรักษาช่องหนองแบบเปิด มาตรการเดียวกันนี้ระบุไว้สำหรับ empyema ของช่องที่เหลือโดยไม่มีช่องทวารหลอดลม
- 6. วิธีที่มีประสิทธิภาพสูงในการกำจัดช่องทวารของหลอดลมหลังการผ่าตัดปอดบวมคือการบดเคี้ยวของหลอดลมหลักแบบ transsternal และแบบ trans-hiericardial
- 7. เพื่อป้องกันโรคลิ่มเลือดอุดตัน ขอแนะนำให้ใช้ยาต้านการแข็งตัวของเลือดโดยตรง (เฮปาริน) และยาต้านการแข็งตัวของเลือดโดยอ้อม (ไดคูมาริน, นีโอดิคูมาริน, เพเลนแทน) ในผู้ป่วยที่ได้รับการผ่าตัด โดยเริ่มตั้งแต่วันที่ 4 หลังการผ่าตัด และเป็นเวลา 2 สัปดาห์หลังการผ่าตัด ภายใต้การดูแลของผู้ดูแล การวิจัยในห้องปฏิบัติการ prothrombin และการตรวจ coagulogram เพื่อไม่ให้เลือดออก
- 8. หากมีเลือดออกในช่องเยื่อหุ้มปอด จำเป็นต้องทำการผ่าตัดทรวงอกอย่างเร่งด่วนเพื่อตรวจหลอดเลือดที่มีเลือดออก
ต้องขอบคุณความก้าวหน้าที่สำคัญในการผ่าตัดรักษาวัณโรคปอด ทำให้ปัจจุบันสามารถรักษาผู้ป่วยได้แม้กระทั่งในหมู่วัณโรคเหล่านั้น ซึ่งก่อนหน้านี้ถือว่าไม่ได้ระบุไว้สำหรับการผ่าตัดรักษาและรักษาไม่หายด้วยซ้ำ
หลังจากการผ่าตัด เพื่อรวมผล ผู้ป่วยจำเป็นต้องได้รับการรักษาในโรงพยาบาลและการรักษาด้วยยาต้านแบคทีเรีย
สำหรับวัณโรค? คำตอบสำหรับคำถามนี้จะขึ้นอยู่กับระยะของโรคและลักษณะของโรค ปัจจุบันวัณโรคสามารถรักษาให้หายขาดได้ด้วยการใช้ยา อย่างไรก็ตาม มีหลายกรณีที่การบำบัดแบบอนุรักษ์นิยมไม่ได้ผล และเป็นไปไม่ได้ที่จะทำโดยไม่ต้องผ่าตัด การแทรกแซงการผ่าตัดดังกล่าวดำเนินการอย่างไร? และร่างกายฟื้นตัวได้เร็วแค่ไหน? คำถามเหล่านี้เกี่ยวข้องกับผู้ป่วย เราจะพยายามตอบคำถามเหล่านี้ในบทความ
ข้อบ่งชี้
การแพทย์แผนปัจจุบันมีหลายวิธี การบำบัดแบบอนุรักษ์นิยมวัณโรค. อย่างไรก็ตาม มีระยะของโรคที่ต้องผ่าตัด การแทรกแซงการผ่าตัดจะแสดงในกรณีต่อไปนี้:
- หากไม่มีผลจากการบำบัดด้วยยาเป็นเวลานาน นี่อาจเป็นเพราะความจริงที่ว่าสาเหตุของโรคได้พัฒนาความต้านทานต่อยา แม้แต่ยาในวงกว้างก็ไม่ช่วยอะไร
- หากการเปลี่ยนแปลงที่ไม่สามารถกลับคืนสภาพเดิมเกิดขึ้นในเนื้อเยื่อของปอดและหลอดลมรวมทั้งใน ต่อมน้ำเหลือง.
- หากเกิดภาวะแทรกซ้อนที่รุนแรงและเป็นอันตรายถึงชีวิต: การแข็งตัวของหลอดลม, เลือดออกรุนแรง, การแพร่กระจายของเนื้อเยื่อเส้นใยในเนื้อเยื่อ
- หากผู้ป่วยได้รับการวินิจฉัยว่าเป็นวัณโรคในรูปแบบรุนแรงโดยมีจุดโฟกัสไหลมารวมกัน พื้นที่ของเนื้อเยื่อเสื่อม อาการกำเริบบ่อย และการปล่อยแบคทีเรีย
การผ่าตัดปอดสำหรับวัณโรคในกรณีส่วนใหญ่จะดำเนินการตามแผนที่วางไว้ แทบไม่จำเป็นต้องมีการผ่าตัดฉุกเฉิน จำเป็นเฉพาะในกรณีที่มีเลือดออกรุนแรงหรือการลุกลามของโรคอย่างรวดเร็วเมื่อชีวิตของผู้ป่วยถูกคุกคาม
ข้อห้าม
อย่างไรก็ตามมีโรคที่ไม่สามารถผ่าตัดได้ โรคต่อไปนี้เป็นข้อห้ามในการผ่าตัด:
- โรคหลอดเลือดหัวใจตีบอย่างรุนแรง
- โรคของอวัยวะขับถ่ายพร้อมด้วย ภาวะไตวาย;
- โรคตับที่มีความผิดปกติอย่างรุนแรงของอวัยวะ
- ความเสียหายอย่างกว้างขวางต่อเนื้อเยื่อปอด
ด้วยโรคดังกล่าวความเสี่ยงต่อการเสียชีวิตจึงสูงมาก อย่างไรก็ตาม บางครั้งโรคหัวใจก็มีสาเหตุมาจากวัณโรคนั่นเอง ในกรณีเหล่านี้ การผ่าตัดมักจะทำให้ความเป็นอยู่ของผู้ป่วยดีขึ้น มีเพียงแพทย์เท่านั้นที่สามารถตัดสินใจเกี่ยวกับความจำเป็นและความปลอดภัยของการผ่าตัดได้ หลังจากการประเมินสภาพของผู้ป่วยในครั้งแรก
การผ่าตัดจะไม่เกิดขึ้นแม้ว่าจะมีความเป็นไปได้ที่จะรักษาด้วยการบำบัดแบบอนุรักษ์นิยมก็ตาม การแทรกแซงการผ่าตัดจะดำเนินการเฉพาะใน กรณีที่รุนแรงเมื่อไม่มีทางออกอื่นแล้ว
ประเภทของการดำเนินงาน
บนปอดด้วยวัณโรค? การผ่าตัดมีหลายประเภท และแต่ละประเภทก็ทำแตกต่างกัน การเลือกวิธีการ การผ่าตัดรักษาขึ้นอยู่กับระยะของโรคและระดับความเสียหายของปอด
การผ่าตัดปอดสำหรับวัณโรคทั้งหมดสามารถแบ่งออกเป็นสองกลุ่ม:
- หัวรุนแรง;
- การผ่าตัดยุบ
การผ่าตัดขั้นรุนแรงรวมถึงการผ่าตัดปอดบวม ซึ่งปอดที่ได้รับผลกระทบจะถูกเอาออกจากผู้ป่วยอย่างสมบูรณ์ จำเป็นเฉพาะในกรณีที่ร้ายแรงที่สุดเท่านั้น การแทรกแซงการผ่าตัดกลุ่มเดียวกันนี้รวมถึงการผ่าตัด lobectomy - การกำจัดส่วนหนึ่งของปอด
การผ่าตัดยุบจะอ่อนโยนกว่าและบาดแผลน้อยกว่า จุดประสงค์ของพวกเขาคือการเปิดโพรงโพรง การดำเนินการดังกล่าวมีหลายประเภท:
- ทรวงอก;
- การผ่าตัดโพรงฟัน;
- เยื่อหุ้มปอดอักเสบ
การเตรียมการสำหรับการดำเนินงาน
ก่อนการผ่าตัดปอดสำหรับวัณโรคจะมีการตรวจวินิจฉัยอย่างละเอียด นี่เป็นสิ่งจำเป็นเพื่อที่จะไม่รวมโรคอื่น ๆ : มะเร็ง, sarcoidosis, การบุกรุกของพยาธิในระบบทางเดินหายใจ
จากนั้นจึงเริ่มเตรียมผู้ป่วยให้พร้อมสำหรับการผ่าตัด ดำเนินการในหลายขั้นตอน:
- ผู้ป่วยกำลังได้รับเคมีบำบัดด้วยยาต้านวัณโรคชนิดพิเศษ
- หากจำเป็น จะรวมยาแก้แพ้ สารกระตุ้นภูมิคุ้มกัน และยาล้างพิษไว้ในแผนการรักษาด้วย
- ผู้ป่วยเชื่อมต่อกับอุปกรณ์พิเศษเพื่อรักษาการหายใจ

จากนั้นพวกเขาก็ดำเนินการโดยตรงต่อการดำเนินการ ใช้เวลาประมาณ 1 ถึง 3 ชั่วโมงโดยเฉลี่ย ระยะเวลาหลังการผ่าตัดจะใช้เวลา 2 ถึง 5 วัน ช่วงนี้คนไข้จะค่อยๆ ฟื้นตัว เมื่อเวลาผ่านไปหมอก็อนุญาตให้ลุกเดินได้
โรคปอดบวม
Pneumonectomy เป็นการผ่าตัดเอาปอดออกเพื่อเป็นวัณโรค จะดำเนินการเฉพาะในกรณีที่ร้ายแรงที่สุดเท่านั้น บ่งชี้ในการผ่าตัดปอดบวมคือ:
- หลายช่องในปอดเดียว
- โรคปอดบวมเป็นกรณี;
- กระบวนการเป็นหนองในจุดโฟกัส
- วัณโรคตับแข็ง;
- โรคถุงลมโป่งพอง
การดำเนินการนี้ไม่สามารถทำได้สำหรับวัณโรคทวิภาคี ปอดที่สองจะต้องมีสุขภาพที่ดีอย่างแน่นอนเพราะหลังจากการผ่าตัดปอดบวมแล้วจะมีภาระสองเท่า
ศัลยแพทย์จะกรีดช่องซี่โครงที่ 5 จากนั้นแพทย์จะนำปอดที่ได้รับผลกระทบออกและตัดเอ็นและเยื่อหุ้มปอดออก หลอดเลือดของปอดถูกตัดและผูกเข้าด้วยกัน ตามด้วยการกำจัดหลอดลมหลักออก วางท่อระบายน้ำเข้าไปในแผลผ่าตัดและเย็บแผล หลังจากนั้นไม่กี่วัน การระบายน้ำจะถูกลบออก
นี่เป็นการผ่าตัดที่ยากที่สุดที่ต้องใช้การฟื้นฟูระยะยาว ความสามารถในการทำงานเต็มจำนวนจะได้รับการฟื้นฟูหลังจากผ่านไป 1 ปีเท่านั้น

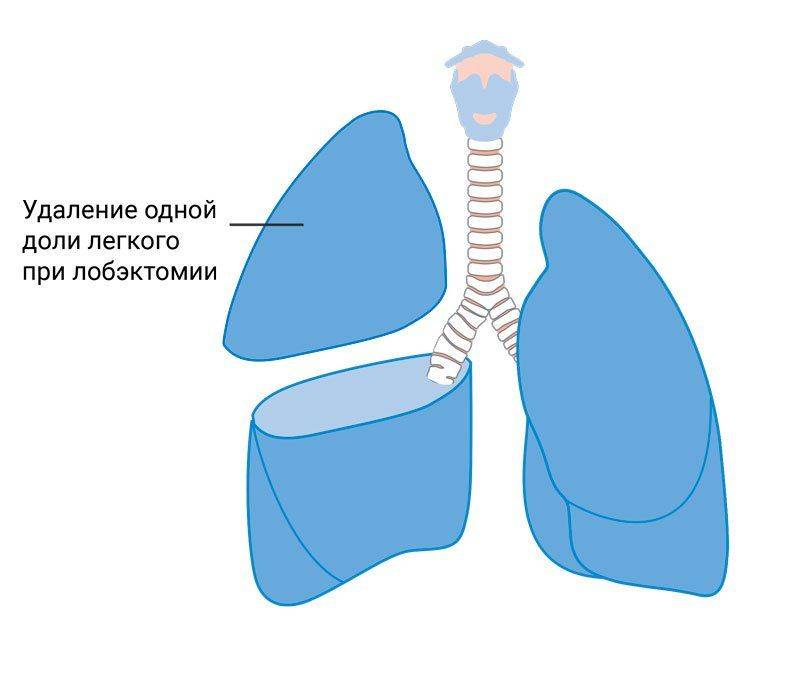
การผ่าตัด Lobectomy
การนำปอดบางส่วนออกจะใช้หากการเปลี่ยนแปลงทางพยาธิวิทยากระจุกตัวอยู่ในพื้นที่จำกัด เทคนิคการผ่าตัดคล้ายกับการผ่าตัดปอดบวม แต่ไม่ได้เอาปอดทั้งหมดออก แต่จะตัดเฉพาะบริเวณที่ได้รับผลกระทบเท่านั้น การผ่าตัด lobectomy มีสองประเภท:
- เล็ก. ในกรณีนี้บริเวณที่ได้รับผลกระทบจะถูกตัดออกด้วยมีดผ่าตัด การดำเนินการนี้จะดำเนินการหากการเปลี่ยนแปลงทางพยาธิวิทยาส่งผลต่อกลีบปอดทั้งหมด
- ความแม่นยำ ใช้สำหรับแผลตื้นๆ บริเวณที่มีการเปลี่ยนแปลงทางพยาธิวิทยาจะถูกลบออกโดยใช้เครื่องกระตุ้นไฟฟ้าหรือเลเซอร์
หากการผ่าตัดดำเนินไปโดยไม่มีภาวะแทรกซ้อน ผู้ป่วยจะออกจากโรงพยาบาลได้ภายใน 14 วัน ระยะเวลาการพักฟื้นขึ้นอยู่กับอายุและสุขภาพโดยทั่วไปของผู้ป่วย ในผู้ป่วยอายุน้อย ประสิทธิภาพจะกลับคืนมาหลังจากผ่านไป 2-3 เดือน ในผู้สูงอายุ กระบวนการฟื้นฟูอาจใช้เวลาถึงหกเดือน

การผ่าตัดทรวงอก
Thoracoplasty ใช้ถ้า ปอดที่เป็นโรคครอบครองปริมาตรมากที่หน้าอกและอาจเกิดการบีบอัดได้ ในระหว่างการผ่าตัด กระดูกซี่โครงด้านบนของผู้ป่วยจะถูกเอาออกทั้งหมดหรือบางส่วน ซึ่งจะทำให้ความตึงเครียดหายไปในปอดที่ได้รับผลกระทบ ส่งผลให้แผลที่เป็นโพรงพังทลายและสมานตัว การดำเนินการจะดำเนินการหากผู้ป่วยมีข้อห้ามในการผ่าตัด lobectomy จะไม่ทำการผ่าตัดทรวงอกหากหลอดลมเสียหาย อาการของผู้ป่วยร้ายแรง หรือปอดส่วนล่างเสียหาย
การผ่าตัดโพรงหัวใจ
ในระหว่างการผ่าตัด ศัลยแพทย์จะเปิดช่องดังกล่าว ช่องจะถูกล้างออกจากหนองและล้าง จากนั้นจะมีการบำบัดแบบเปิด: พิเศษ ยา. หลังจากที่ผนังโพรงพังทลายลง จะทำการผ่าตัดทรวงอก ในบางกรณีไม่จำเป็นต้องผ่าตัดเพิ่มเติม และจะเย็บแผลทันทีหลังการตัดขนและรักษา
การผ่าตัดนี้มักทำกับผู้ป่วยสูงอายุ นี่เป็นวิธีรักษาที่อ่อนโยนที่สุด แต่ใช้ได้กับวัณโรคชนิดโพรงเท่านั้น การผ่าตัดโพรงฟันมีข้อห้ามในกรณีที่หลอดลมเสียหาย โพรงลึก และในกรณีที่มีปัญหาในการหายใจ
เยื่อหุ้มปอดอักเสบ
การผ่าตัดนี้ใช้สำหรับการอักเสบและการแข็งตัวของชั้นเยื่อหุ้มปอด ศัลยแพทย์จะเอาส่วนข้างขม่อมของเยื่อหุ้มปอดออก จากนั้นแพทย์จะถอดชั้นของเนื้อเยื่อเส้นใยออกจากเยื่อบุด้านนอกของปอด การผ่าตัดเยื่อหุ้มปอดมักจะให้ ผลลัพธ์ที่เป็นบวก. หลังการผ่าตัด ปอดที่ได้รับผลกระทบจะถูกยืดออกและฟื้นฟู การหายใจปกติ.

ภาวะแทรกซ้อน
หากการดำเนินการเป็นไปตามกฎทั้งหมดผู้ป่วยมักจะไม่ได้รับผลกระทบด้านลบต่อร่างกาย อย่างไรก็ตามในบางกรณีอาการแทรกซ้อนยังคงเกิดขึ้น พวกเขามีความเกี่ยวข้องกับ ลักษณะเฉพาะส่วนบุคคลร่างกายหรือเนื่องจากความผิดพลาดของแพทย์ ดังนั้นการผ่าตัดดังกล่าวจึงสามารถไว้วางใจได้เฉพาะศัลยแพทย์ที่มีประสบการณ์และมีคุณสมบัติเหมาะสมเท่านั้น
ผลกระทบด้านลบที่พบบ่อยที่สุดของการผ่าตัดปอดสำหรับวัณโรคคือ:
- มีเลือดออก;
- การแทรกซึมของการติดเชื้อ
- การก่อตัวของช่องทวารระหว่างหลอดลมและเยื่อหุ้มปอด
- โรคปอดบวม;
- การล่มสลายของกลีบปอดที่แข็งแรง
ผู้ป่วยบางรายที่ได้รับการผ่าตัดปอดบวมจะมีอาการหายใจล้มเหลว ปอดที่เหลืออยู่เพียงตัวเดียวไม่สามารถรับมือกับหน้าที่ของมันได้เสมอไป นอกจากนี้ อาการซึมเศร้ายังคงอยู่ในบริเวณกระดูกสันอก ซึ่งจะหายไปเมื่อเวลาผ่านไป แต่ไม่ใช่ในผู้ป่วยทุกราย
ในวันแรกหลังการผ่าตัดวัณโรคปอด ผู้ป่วยอาจมีอาการเจ็บหน้าอก หายใจลำบาก และหัวใจเต้นเร็ว ปรากฏการณ์เหล่านี้เป็นเรื่องธรรมชาติและไม่ควรทำให้เกิดความกังวล
ในกรณีของภาวะขาดออกซิเจน การบำบัดด้วยออกซิเจนจะดำเนินการโดยใช้หมอนออกซิเจน การทำงานของระบบทางเดินหายใจจะกลับมาสมบูรณ์อีกครั้งหลังจากผ่านไปประมาณ 6 เดือน

การฟื้นฟูสมรรถภาพ
ผู้ป่วยต้องใช้เวลาค่อนข้างนานในการฟื้นตัวจากวัณโรค การฟื้นฟูสามารถอยู่ได้ตั้งแต่ 1 ถึง 3 ปี ประกอบด้วยขั้นตอนดังต่อไปนี้:
- การระบายน้ำในปอด
- กายภาพบำบัด;
- แบบฝึกหัดการหายใจ

ผู้ป่วยได้รับอาหารที่มีแคลอรีสูง จำเป็นต้องเลิกสูบบุหรี่และดื่มแอลกอฮอล์ ขอแนะนำให้ทานวิตามินและแร่ธาตุเชิงซ้อนเพื่อเสริมสร้างระบบภูมิคุ้มกัน
กลุ่มผู้พิการ
วัณโรคปอดหลังการผ่าตัดมีความพิการหรือไม่? คำถามนี้สนใจผู้ป่วยจำนวนมาก
หลังการผ่าตัดผู้ป่วยจะได้รับใบรับรองการลาป่วย ระยะเวลาทุพพลภาพชั่วคราวอาจแตกต่างกันไป ขึ้นอยู่กับความซับซ้อนและขอบเขตของขั้นตอนการผ่าตัด หลังจากปิดการลาป่วย ผู้ป่วยจะได้รับมอบหมายกลุ่มทุพพลภาพบางกลุ่ม คำนึงถึงสถานการณ์ต่อไปนี้:
- คุณสมบัติของหลักสูตรและการพยากรณ์โรค;
- ลักษณะและขอบเขตของการเปลี่ยนแปลงในปอด
- อัตราการกำเริบของโรค;
- ความจำเป็นในการดูแลผู้ป่วยภายนอก
- โอกาสในการทำงานในตำแหน่งเดียวกัน
- ความจำเป็นในการเปลี่ยนแปลงสภาพการทำงาน
ติดตั้ง กลุ่มต่อไปนี้ความพิการ:
- กลุ่มที่ 3. มีการกำหนดไว้หากผู้ป่วยสามารถทำงานได้ แต่อยู่ในสภาพที่ง่ายกว่า
- กลุ่มที่ 2. ออกให้ในกรณีที่มีภาวะแทรกซ้อนหลังการผ่าตัดซึ่งทำให้ผู้ป่วยไม่สามารถทำงานในงานเดิมได้ กลุ่มนี้ยังถูกกำหนดให้กับผู้ป่วยที่ได้รับการผ่าตัดปอดบวมหรือตัด lobectomy โดยมีภาวะหายใจล้มเหลวเล็กน้อย
- กลุ่มที่ 1. กำหนดหลัง pneumonectomy และ lobectomy สำหรับปัญหาการหายใจที่รุนแรง
หลังจากลงทะเบียนความพิการแล้ว ผู้ป่วยจะได้รับเวลาในการฟื้นฟูสมรรถภาพ อาจใช้เวลาตั้งแต่ 1 ถึง 3 ปี ผู้ป่วยจะได้รับการตรวจอีกครั้ง หากร่างกายของผู้ป่วยฟื้นตัวเต็มที่แล้ว ความพิการก็จะหายไป หากอาการของผู้ป่วยดีขึ้นเพียงเล็กน้อยและมีข้อจำกัดในการทำงาน การจัดตั้งกลุ่มพิการบางกลุ่มจะขึ้นอยู่กับความเป็นอยู่ของผู้ป่วย
การก่อตัวของวัณโรคหมายความว่าวัณโรคอยู่ในรูปแบบที่เป็นอันตรายและในปอดกระบวนการของการพัฒนาจุดโฟกัสของเนื้อร้ายที่มีปริมาณมัยโคแบคทีเรียสูงได้เริ่มขึ้นแล้ว สิ่งนี้เกิดขึ้นในประมาณ 5% ของผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นวัณโรคปอด บางครั้งการก่อตัวของจุดโฟกัสดังกล่าวเกิดขึ้นอันเป็นผลมาจากการรักษาที่ไม่ถูกต้องหรือไม่ได้ผลซึ่งไม่ได้ส่งผลให้เกิดการทำลายเชื้อโรคทั้งหมด ในบางกรณีโรคต่างๆเกิดขึ้นกับภูมิหลังของโรคเช่นความผิดปกติของการเผาผลาญปัญหาต่อมไร้ท่อเบาหวาน
การวินิจฉัยวัณโรคปอดทำได้ยากมาก โรคนี้มักเกิดขึ้นโดยไม่มีอาการและถูกค้นพบโดยบังเอิญ การพัฒนาอย่างเข้มข้นอาจทำให้เกิดอาการเด่นชัดของวัณโรคได้:
- อาการเจ็บหน้าอก
- ไอแฮ็ค;
- อุณหภูมิต่ำกว่า;
- การแยกเสมหะสลับกับเลือด
คุณสามารถเห็นวัณโรคจากการเอ็กซเรย์: ในภาพมันมีลักษณะคล้ายกับเนื้องอกมะเร็งมากซึ่งมักจะทำให้เกิดปัญหาในการวินิจฉัย ในรูปแบบเปิดโรคนี้ติดต่อได้ มัยโคแบคทีเรียไม่ได้ถูกหว่านในตัวอย่างเสมอไปแม้จะอยู่ในระยะสลายตัวการทดสอบ Mantoux ให้ผลลัพธ์ที่เป็นบวก
หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษา วัณโรคปอดจะพัฒนา หลังจากนั้นรูจะยังคงอยู่ในเนื้อเยื่อของอวัยวะที่ได้รับผลกระทบอย่างแท้จริง และผลิตภัณฑ์สลายตัวและเศษเซลล์จะเป็นพิษต่อร่างกาย ในระยะนี้ การทำงานของปอดจะถูกขัดขวางอย่างมาก และความน่าจะเป็นของการเสียชีวิตจะเพิ่มขึ้นหลายเท่า
การรักษาด้วยยา
เมื่อเลือกกลยุทธ์การรักษาจะต้องคำนึงถึงปัจจัยหลายประการ:
- จำนวนการศึกษา
- ขั้นตอนการพัฒนา
- ระยะเวลา.
การรักษาด้วยยาใช้สำหรับวัณโรคขนาดเล็ก มีการกำหนดเคมีบำบัดระยะยาวซึ่งกินเวลานานถึงหกเดือน
หลักสูตรนี้ประกอบด้วยยาต้านวัณโรคอย่างน้อย 4 ชนิด โดยจะกำหนดสูตรการรักษาและขนาดยาเป็นรายบุคคล
อย่างไรก็ตามเนื่องจากความยากลำบากในการวินิจฉัยจึงมีโอกาสเกิดข้อผิดพลาดทางการแพทย์สูง เมื่อรักษาวัณโรคขนาดใหญ่ที่มี MBT จำนวนมากและมีความรุนแรงสูงได้รับการรักษาอย่างระมัดระวัง กระบวนการนี้จะล่าช้าเท่านั้น และเชื้อโรคจะดื้อยาได้
การรักษาด้วยยาสำหรับวัณโรคปอดมักไม่ได้ผล ยาเหล่านี้สามารถมีอิทธิพลต่อสาเหตุของโรคได้ แต่ไม่สามารถทะลุผ่านวัณโรคได้เนื่องจากไม่มี หลอดเลือด. ส่วนใหญ่แล้วการผ่าตัดยังคงอยู่ วิธีเดียวเท่านั้นป้องกันภาวะแทรกซ้อนร้ายแรงและการเสียชีวิตของผู้ป่วย
วัณโรคขนาดเล็กอาจไม่สามารถตรวจพบได้ด้วยการตรวจด้วยรังสีเอกซ์ แต่หากตรวจพบได้ชัดเจน อาการรุนแรงความมึนเมาของร่างกายจำเป็นต้องทำการผ่าตัดผู้ป่วย
การผ่าตัด
ข้อบ่งชี้ที่แน่นอนสำหรับการผ่าตัดเอาวัณโรคออกคือ:
- ขาดผลกระทบจากการรักษาแบบอนุรักษ์นิยม
- ความไม่รู้สึกของจุลินทรีย์ต่อยาต้านวัณโรค
- กระบวนการทางสัณฐานวิทยาที่ไม่สามารถกลับคืนสภาพเดิมได้ในปอด, เนื้อเยื่อเยื่อหุ้มปอด, ต่อมน้ำเหลือง
การผ่าตัดวัณโรคออกยังระบุในกรณีต่อไปนี้:
- ขนาดใหญ่เส้นผ่านศูนย์กลางมากกว่า 2 ซม.
- การพัฒนาของภาวะแทรกซ้อนร้ายแรงที่มีวัณโรคขนาดเล็กนั้นเอง
- รูปแบบวัณโรคที่ใช้งานอยู่เมื่อการทำงานของระบบทางเดินหายใจส่วนบนบกพร่อง
- อาการมึนเมาบ่อยครั้ง;
- การก่อตัวของวัณโรคหลาย ๆ อันในส่วนหนึ่งของปอด

การดำเนินการทั้งหมดเพื่อการผ่าตัดวัณโรคเป็นไปตามแผนที่วางไว้ อาจจำเป็นต้องมีการแทรกแซงอย่างเร่งด่วนเฉพาะในกรณีที่มีภัยคุกคามโดยตรงต่อชีวิตของผู้ป่วย: โดยมีอาการตกเลือดในปอดที่ตึงเครียดหรือรุนแรงอย่างรวดเร็ว
การผ่าตัดประเภทหลักคือการนำเนื้อเยื่อปอดออก การผ่าตัดสามารถดำเนินการได้ในปริมาณที่แตกต่างกัน แต่โดยส่วนใหญ่แล้ว ตอนนี้ชิ้นส่วนเล็กๆ ของอวัยวะจะถูกเอาออกแล้ว ปัจจุบันมีความเป็นไปได้ที่จะทำการผ่าตัดโดยสร้างความเสียหายให้กับเนื้อเยื่อปอดน้อยที่สุด ศัลยแพทย์มีเครื่องมือที่มีเทคโนโลยีสูง การผ่าอวัยวะที่ได้รับการผ่าตัดทำได้โดยใช้ไฟฟ้าหรือเลเซอร์ และการเย็บจะกระทำด้วยอุปกรณ์ที่ติดลวดเย็บแทนทาลัมแบบพิเศษในบริเวณที่ทำการผ่า วิธีนี้แทบไม่ทิ้งรอยแผลเป็นหลังจากถอดไหมออกแล้ว
สำหรับวัณโรคขนาดใหญ่จะดำเนินการ ถ้าเหลือวัณโรคหลังถอดออก ส่วนหนึ่งของปอดไม่สามารถเติมเต็มช่องเยื่อหุ้มปอดได้อย่างสมบูรณ์ ใช้วิธีการ aeroperitoneum เพื่อยกส่วนบนของไดอะแฟรม
การผ่าตัดเพื่อเอาวัณโรคออก ยกเว้นในกรณีเร่งด่วน จะดำเนินการเมื่อสิ้นสุดระยะเฉียบพลัน ในระหว่างการบรรเทาอาการ หลังจากการศึกษาวินิจฉัยอย่างเต็มรูปแบบ การผ่าตัดจะไม่เกิดขึ้นหากกระบวนการนี้กว้างขวางและส่งผลกระทบต่ออวัยวะและเนื้อเยื่อจำนวนมาก เช่นเดียวกับตัวบ่งชี้ทั่วไปเกี่ยวกับสุขภาพของผู้ป่วย หากเขามีภาวะหัวใจล้มเหลวเฉียบพลัน ไต หรือปอดล้มเหลว
นอกจากนี้ หากมีข้อห้าม ก็สามารถดำเนินการผ่าตัดโดยเอาซี่โครงออกด้านหนึ่งเพื่อให้ผนังหน้าอกจมลง การดำเนินการนี้มักทำกับผู้ที่มีอายุต่ำกว่า 40 ปี
ระยะเวลาหลังการผ่าตัด
ระยะเวลาหลังการผ่าตัดเพื่อเอาวัณโรคออก ระยะเวลาการฟื้นฟูสมรรถภาพประมาณหนึ่งเดือน บน ชั้นต้นผู้ป่วยจะต้องอยู่ภายใต้การดูแลของแพทย์อย่างต่อเนื่อง นอกจากนี้ อาจสั่งยาต้านวัณโรคได้ การบำบัดด้วยยา. หลังจากนี้คนไข้จะหายสนิทและสามารถกลับมาได้ ชีวิตปกติ. ในเวลานี้จำเป็นต้องมีระบบการปกครองที่เข้มงวด, โภชนาการที่มีคุณค่าทางโภชนาการเป็นประจำ, การรักษาตามอาการเพื่อบรรเทาอาการปวด, พลศึกษาการรักษาและการป้องกันและการออกกำลังกายการหายใจภายใต้คำแนะนำของผู้เชี่ยวชาญ แนะนำให้ทำการรักษาในสถานพยาบาล - รีสอร์ทด้วย
ผลที่ตามมาของการผ่าตัดอาจเป็น:
- ภาวะหัวใจล้มเหลวเฉียบพลันและระบบหายใจ
- การเปิดเลือดออกภายใน
- empyema เยื่อหุ้มปอด;
- การอักเสบในเนื้อเยื่อของปอดและเยื่อหุ้มปอด
- การกำเริบของโรค
พยากรณ์
ผลประโยชน์หลังการผ่าตัดเพื่อกำจัดวัณโรคจะพบได้ในผู้ป่วยประมาณ 90-95% ซึ่งเป็นสัญญาณที่ดีในการใช้เป็นวิธีการรักษาหลัก ความตายระหว่างการกำจัดเนื้อเยื่อปอดเพียง 1% การผ่าตัดที่ประสบความสำเร็จสามารถช่วยให้ผู้ป่วยกลับมาใช้ชีวิตได้ตามปกติ แน่นอนว่าเป็นไปไม่ได้ที่จะยกเว้นการกำเริบของโรคโดยสิ้นเชิง แต่คุณต้องตรวจสอบสภาพระบบทางเดินหายใจของคุณอย่างระมัดระวัง ไม่สูบบุหรี่ ออกกำลังกาย แบบฝึกหัดการหายใจ. โดยทั่วไปด้วยวิธีการที่ถูกต้องการทำงานของส่วนที่เหลือของปอดจะสามารถให้ออกซิเจนในปริมาณที่จำเป็นแก่เนื้อเยื่อได้
การผ่าตัดรักษาวัณโรคปอด
ในความซับซ้อนของวิธีการสมัยใหม่ในการรักษาผู้ป่วยวัณโรคปอด การแทรกแซงการผ่าตัดอย่างทันท่วงทีมีความสำคัญและบางครั้งก็มีความสำคัญ ในช่วงสองทศวรรษที่ผ่านมา เนื่องจากความสำเร็จของการรักษาด้วยยาต้านแบคทีเรีย วิสัญญีวิทยา และการผ่าตัดทรวงอก ความเป็นไปได้ของการใช้และขอบเขตของการผ่าตัดวัณโรคปอดได้ขยายออกไปอย่างมาก และประสิทธิภาพการรักษาของการผ่าตัดก็เพิ่มขึ้น
วิธีการผ่าตัดจำนวนมากที่ใช้สำหรับวัณโรคปอดสามารถจำแนกได้ดังนี้
- การดำเนินการแก้ไข pneumothorax เทียม: ก) ทรวงอกและทรวงอก b) จุดตัดแบบเปิด
- การดำเนินการรักษาโรคยุบ: ก) ปอดบวมนอกเยื่อหุ้มปอดด้วย pneumothorax, การอุดและ oleothorax, b) การผ่าตัดทรวงอก
- การผ่าตัดปอด A. การดำเนินงานในถ้ำ: ก) การระบายน้ำในโพรง ข) การผ่าตัดโพรงถ้ำ
- การผ่าตัดหลอดลม: ก) การผูกหลอดลม การเย็บและการผ่าหลอดลม ข) การผ่าตัดและการทำศัลยกรรมพลาสติกของหลอดลม
- การดำเนินการบนหลอดเลือดในปอด: ก) การผูกเส้นเลือดในปอด b) การผูกมัดของหลอดเลือดแดงในปอด
- การดำเนินงานของระบบประสาท: ก) การดำเนินงานของเส้นประสาท phrenic, ข) การดำเนินงานของเส้นประสาทระหว่างซี่โครง
- การตกแต่งปอดและการตัดเยื่อหุ้มปอด
- การกำจัดต่อมน้ำเหลืองที่เป็นกรณี
การผ่าตัดบางอย่างทำได้บ่อยครั้ง (การผ่าตัดปอด การผ่าตัดทรวงอก) การผ่าตัดอื่นๆ ทำได้น้อยมาก (การผ่าตัดเส้นประสาทและหลอดเลือด) สำหรับการแทรกแซงการผ่าตัดทั้งหมดสำหรับวัณโรคปอดในช่วงก่อนผ่าตัดและหลังการผ่าตัด การรักษาที่ซับซ้อนในรูปแบบของสูตรอาหารที่ถูกสุขลักษณะและการใช้ยาต้านแบคทีเรีย เมื่อเหมาะสม การบำบัดด้วยการกระตุ้น การลดความไว และฮอร์โมนก็จะดำเนินการเช่นกัน พิจารณาวิธีการผ่าตัดที่สำคัญที่สุดสำหรับวัณโรคปอด
Thoracoscopy และทรวงอก
หนึ่งในวิธีการที่สำคัญของการรักษาการล่มสลายสำหรับวัณโรคปอดคือ pneumothorax เทียมซึ่งมักจะไม่ได้ผลเนื่องจากมีการยึดเกาะในเยื่อหุ้มปอดหลายชนิดที่ป้องกันการล่มสลายของศูนย์กลางของปอด ในกรณีที่ไม่มีผลทางคลินิกเชิงบวกการรักษาด้วย pneumothorax เทียมนั้นไม่เหมาะสม: การยึดเกาะทำให้เกิดการแพร่กระจายและการกำเริบของกระบวนการวัณโรคทำให้การบานของ pneumothorax ที่มีข้อบกพร่องทางกายวิภาคเป็นอันตราย
ในปี พ.ศ. 2453-2456 Jacobeus แพทย์ด้านกุมารแพทย์ชาวสวีเดนได้ออกแบบและใช้เครื่องมือพิเศษที่มีระบบการมองเห็นและหลอดไฟขนาดเล็กที่ส่วนปลาย (thoracoscope) เพื่อตรวจสอบโพรงเยื่อหุ้มปอด ในไม่ช้า กัลวาโนคอเตอร์ก็ถูกเพิ่มเข้าไปในทรวงอก ด้วยความช่วยเหลือของเครื่องมือเหล่านี้ เมื่อมีฟองก๊าซในเยื่อหุ้มปอดเพียงพอ ทำให้สามารถตรวจสอบโพรงเยื่อหุ้มปอดได้อย่างละเอียด และเผาสายเยื่อหุ้มปอดภายใต้การควบคุมด้วยกล้องทรวงอก การดำเนินการของการเผาไหม้ของพังผืดเยื่อหุ้มปอดแบบปิดนี้เรียกว่าทรวงอก
ในสหภาพโซเวียต M. P. Umansky ประสบความสำเร็จในการแสดงทรวงอก (2472); K.D. Esipov และโดยเฉพาะอย่างยิ่งผู้ก่อตั้ง N.G. Stoiko ผู้ก่อตั้งศูนย์ศัลยกรรมตกแต่งทรวงอกแห่งสหภาพโซเวียต ได้ทำอะไรมากมายในการปรับปรุงและส่งเสริมการเผายึดเกาะ ในระยะเวลาอันสั้น ศัลยแพทย์และแพทย์ด้านกุมารแพทย์หลายร้อยคนในประเทศของเราเชี่ยวชาญด้านศัลยกรรมทรวงอก และกลายเป็นวิธีการ "โดยที่ปอดเทียมเทียมจะสูญเสียคุณค่าไปครึ่งหนึ่ง" (N. G. Stoiko)
ในตอนแรก การผ่าตัดทรวงอกจะมาพร้อมกับภาวะแทรกซ้อนจำนวนมาก โดยสาเหตุหลักคือมีเลือดออกและเนื้อเยื่อปอดเสียหาย เมื่อเวลาผ่านไป มีการศึกษาการยึดเกาะของเยื่อหุ้มปอดอย่างละเอียด ข้อบ่งชี้ในการผ่าตัดได้รับความชัดเจน การปรับปรุงเครื่องมือวัด และปรับปรุงเทคนิคการผ่าตัด
การเปรียบเทียบข้อมูลทางคลินิก รังสีวิทยา และทรวงอกแสดงให้เห็นว่ามีเพียงการส่องกล้องทรวงอกเท่านั้นที่สามารถให้แนวคิดที่เชื่อถือได้เกี่ยวกับการมีอยู่ ปริมาณ ลักษณะ และความสามารถในการใช้งานของกาว จำนวนการยึดเกาะที่ตรวจพบในระหว่างการตรวจทรวงอกจะมากกว่าจำนวนที่กำหนดโดยการตรวจเอ็กซ์เรย์เสมอ ดังนั้นควรพิจารณา thoracoscopy ขั้นพื้นฐานในทุกกรณีของ pneumothorax โดยคำนึงถึงบทบาทเชิงลบของการยึดเกาะ (N. G. Stoyko, A. N. Rozanov, A. A. Glasson ฯลฯ )
บางครั้งข้อบ่งชี้ในการส่องกล้องทรวงอกอาจเป็นเรื่องเร่งด่วน สิ่งนี้ใช้กับกรณีของการยืดด้วยเชือกของโพรงที่มีผนังบางซึ่งอยู่ใต้เยื่อหุ้มปอด โดยมีเลือดออกในปอดเพิ่มขึ้นหลังจากเงินเฟ้อ pneumothorax ที่เกิดขึ้นเองหากมีเหตุให้สันนิษฐานได้ว่าสาเหตุของการแตกของเนื้อเยื่อปอดคือการหลอมละลายที่แก้ไขได้
ประยุกต์กว้างยาต้านแบคทีเรียช่วยลดความเสี่ยงของการระบาดของการติดเชื้อหลังการตรวจทรวงอกและทรวงอกได้อย่างมีนัยสำคัญ อย่างไรก็ตาม ไม่ควรทำ thoracoscopy ในกรณีของกระบวนการปอดเฉียบพลันและเยื่อหุ้มปอดอักเสบเฉียบพลัน การปรากฏตัวของรอยโรคที่เป็นหนองหรือวัณโรคของเยื่อหุ้มปอดเป็นข้อห้ามในการเผาไหม้ของการยึดเกาะ เวลาที่เหมาะสมที่สุดในการผ่าตัดคือ 3-5 สัปดาห์หลังการใช้ pneumothorax เทียม
ก่อนที่จะทำการตรวจทรวงอกและทรวงอก ฟองก๊าซในช่องเยื่อหุ้มปอดจะต้องมีปริมาตรเพียงพอเพื่อให้เครื่องมือทำงานได้อย่างอิสระ โดยจะต้องครอบครองอย่างน้อยหนึ่งในสามของสนามปอด มีการทำเครื่องหมายจุดใส่เครื่องมือก่อนการผ่าตัด โดยทำการส่องกล้องในตำแหน่งต่างๆ ของผู้ป่วย ควรนำความดันในช่องเยื่อหุ้มปอดไปที่ชั้นบรรยากาศหรือใกล้กับมัน

สะดวกในการตรวจทรวงอกและทรวงอกในห้องผ่าตัดที่มืด ในกรณีนี้ก็มักจะใช้ ยาชาเฉพาะที่. หลังจากสอดกล้องทรวงอกผ่านช่องว่างระหว่างซี่โครงแล้ว จะตรวจสอบสภาพของเยื่อหุ้มปอดและปอด และตรวจสอบการยึดเกาะที่มีอยู่
ความสามารถในการนำทางภาพทรวงอกเข้าใจโครงสร้างทางกายวิภาคของการยึดเกาะและพิจารณาความเป็นไปได้ของการเผาไหม้เป็นส่วนที่ยากที่สุดของการผ่าตัด หากหลังจากตรวจดูช่องเยื่อหุ้มปอดแล้วมีการตัดสินใจที่จะทำให้การยึดเกาะหมดไปจะมีการแนะนำเครื่องมือที่สอง - เครื่องกัลวาโนคอเตอร์ ห่วงกัดกร่อนถูกซ่อนอยู่ในกล่องโลหะพิเศษที่วางอยู่ หลังจากนำสารกัดกร่อนไปที่ฟิวชั่นแล้ว ห่วงจะถูกดึงออก กระแสไฟจะถูกเปิด และการยึดเกาะจะถูกเผาไหม้ด้วยห่วงที่ให้ความร้อน ผลกระทบของการแทรกแซงสามารถสังเกตได้ไม่เพียง แต่ในระหว่างการตรวจทรวงอกเท่านั้น แต่ยังรวมถึงการถ่ายภาพรังสีด้วย (รูปที่ 90 และ 91)
เมื่อเกิดการยึดเกาะไหม้ ให้ใช้ความระมัดระวังเป็นพิเศษ เรือขนาดใหญ่ช่องอก ( หลอดเลือดแดงใต้กระดูกไหปลาร้า, เอออร์ตา ฯลฯ) และเนื้อเยื่อปอดที่ถูกดึงเข้าไปในฟิวชัน กฎคือการเผาฟิวชันหลังจากการวางแนวภูมิประเทศ-กายวิภาคที่แม่นยำ และใกล้กับผนังหน้าอกมากที่สุด ปัจจุบันมีการใช้ thoracocautery น้อยกว่าในช่วงทศวรรษที่ 30-40 มาก เนื่องจากข้อบ่งชี้สำหรับภาวะปอดอักเสบเทียมนั้นแคบลง
การสลายปอดบวมนอกเยื่อหุ้มปอดด้วย pneumothorax การอุดฟัน และ oleothorax
โรคปอดบวมนอกเยื่อหุ้มปอดหมายถึงการแยกเยื่อหุ้มปอดข้างขม่อมและปอดออกจากพังผืดที่บุด้านใน ช่องอก.
ในปี 1910 ทัฟเฟียร์และมาร์ตินเสนอให้เป่าลมหรือไนโตรเจนเข้าไปในโพรงที่เกิดขึ้นหลังจากนั้น การปลดปอดสำหรับวัณโรคและฝี การสูดไม่สำเร็จหลังจากนั้น Tuffier ก็เริ่มเติมไขมันในช่องและ Ver ด้วยพาราฟิน ต่อมาได้ลองใช้วัสดุอุดอื่นๆ (ชิ้นส่วนของซี่โครง กระดูกอ่อนที่เก็บรักษาไว้ ลูกบอลเซลลูลอยด์ ลูกบอลเมทิลเมทาคริเลต ฯลฯ) N. G. Stoiko ให้ความสนใจเป็นอย่างมากกับวิธีการสลายปอดบวมนอกเยื่อหุ้มปอดตามด้วยการเติมพาราฟิน
เนื่องจาก ภาวะแทรกซ้อนที่พบบ่อยการดำเนินการของ pneumolysis นอกเยื่อหุ้มปอดด้วยการอุดนั้นไม่ค่อยได้ใช้ โดยทั่วไปการอุดฟันจะสอดเข้าไปนอกกล้ามเนื้อรอบกระดูก เช่น ระหว่างซี่โครงด้านหนึ่ง ขัดผิวไปที่ปอด และอีกด้านของเชิงกรานและกล้ามเนื้อระหว่างซี่โครง การสลายปอดบวมนอกเยื่อหุ้มปอดด้วยการบำรุงรักษาฟองอากาศระหว่างผนังหน้าอกและเยื่อหุ้มปอดข้างขม่อม - ปอดบวมนอกเยื่อหุ้มปอด - ได้กลายเป็นที่แพร่หลายมากขึ้น
ในการสร้างภาวะปอดอักเสบจากเยื่อหุ้มปอดนอกเยื่อหุ้มปอด จำเป็นต้องมีการสลายปอดบวมอย่างกว้างขวางมากกว่าการอุดปอด การผ่าตัดมักดำเนินการจากด้านหลังหรือซอกใบหลังการผ่าตัดส่วนเล็กๆ ของกระดูกซี่โครง ปอดถูกลอกออกด้านหน้าถึงซี่โครงที่สาม ด้านหลัง - ถึงซี่โครง VI-VII ด้านข้าง - ถึงซี่โครง IV และอยู่ตรงกลาง - ถึงราก หลังจากหยุดเลือดออกเล็กน้อยแล้ว ช่องอกจะถูกเย็บปิดสนิท ตามกฎแล้วผู้ป่วยสามารถทนต่อการผ่าตัดที่ค่อนข้างกระทบกระเทือนจิตใจได้ดี

การจัดการหลังการผ่าตัดภาวะโพรงเยื่อหุ้มปอดอักเสบนอกเยื่อหุ้มปอดค่อนข้างยาก โดยเฉพาะในช่วงแรก และต้องอาศัยประสบการณ์มาบ้าง หลังจากการแทรกแซง ปอดมีแนวโน้มที่จะขยายตัว และของเหลวที่เป็นเลือดจะสะสมอยู่ในโพรงที่สร้างขึ้นเอง เพื่อหลีกเลี่ยงปัญหานี้ ในระหว่างการตรวจสอบรังสีเอกซ์อย่างเป็นระบบ จะมีการเจาะเพื่อดึงของเหลวออก และหากมีการระบุไว้ จะมีการฉีดอากาศเพิ่มเติมเข้าไปในช่องนอกเยื่อหุ้มปอด เมื่อฟองก๊าซก่อตัวขึ้น ก้นของช่องนอกเยื่อหุ้มปอดจะค่อยๆ มีรูปร่างเว้า (รูปที่ 92) เมื่อการขยายตัวเกินไม่สะสมอีกต่อไปและมีฟองอากาศในปริมาณที่เพียงพอ การจัดการภาวะปอดอักเสบจากเยื่อหุ้มปอดนอกเยื่อหุ้มปอดจะค่อนข้างง่าย ในเวลานี้ ผู้ป่วยสามารถถูกส่งต่อเพื่อรับการรักษาต่อไปกับกุมารแพทย์และอยู่ภายใต้การสังเกตผู้ป่วยนอก
หากช่องนอกเยื่อหุ้มปอดมีแนวโน้มที่จะหดตัวหรือไม่สามารถรักษาฟองก๊าซได้ด้วยเหตุผลอื่นคุณสามารถเปลี่ยนอากาศด้วยน้ำมันได้นั่นคือเปลี่ยนเป็น oleothorax (รูปที่ 93) สิ่งที่เหมาะสมที่สุดในกรณีเหล่านี้คือน้ำมันวาสลีน (300-400 มล.) ซึ่งหลังจากการฆ่าเชื้อในหลายขั้นตอนแล้วให้เอาอากาศหรือของเหลวในปริมาณที่เหมาะสมออกจากช่อง น้ำมันวาสลีนละลายช้ามาก ดังนั้นจึงไม่จำเป็นต้องเติมเลยเป็นเวลาหลายเดือน ถ่ายโอนไปยัง oleothorax และการเติมน้ำมันจะดำเนินการภายใต้สภาวะคงที่: การแนะนำน้ำมันภายใต้แรงดันสูงเป็นอันตรายเนื่องจากอาจทำให้ปอดทะลุและเส้นเลือดอุดตันไขมัน
ระยะเวลาของการรักษา pneumothorax และ oleothorax นอกเยื่อหุ้มปอดขึ้นอยู่กับลักษณะของกระบวนการที่ทำการผ่าตัดและสภาพของโพรง ด้วยเส้นทางที่ราบรื่นของ pneumothorax นอกเยื่อหุ้มปอดที่เกิดจากกระบวนการใหม่ควรรักษาฟองก๊าซไว้เป็นเวลา 1.5-2 ปี Oleothorax ในกรณีเช่นนี้ไม่ควรเกิน 3 ปี (T. N. Khrushcheva) หลังจากช่วงเวลานี้จำเป็นต้องแยกน้ำมันออกเป็นส่วน ๆ เป็นระยะ
ในระหว่างการรักษา pneumothorax นอกเยื่อหุ้มปอด ภาวะแทรกซ้อนอาจเกิดขึ้นในรูปแบบของการปรากฏตัวของสารหลั่งในโพรง หนองที่เฉพาะเจาะจงและไม่เฉพาะเจาะจง และการก่อตัวของรูทวารหลอดลมภายใน ค่อนข้างหายากแต่. ภาวะแทรกซ้อนที่เป็นอันตรายคือเส้นเลือดอุดตันในอากาศ ด้วย oleothorax น้ำมันสามารถแทรกซึมเข้าไปได้ ผ้านุ่ม ผนังหน้าอกหรือแตกเข้าไปในหลอดลม หลังมีอาการไอและปล่อยปิโตรเลียมเจลลี่พร้อมเสมหะ เพื่อหลีกเลี่ยงไม่ให้น้ำมันสำลักและเกิดโรคปอดบวมในกรณีเช่นนี้ จำเป็นต้องฟักไข่และดูดน้ำมันออก การรักษาต่อไปประกอบด้วยการผ่าตัดและการตกแต่งปอดหรือการเปิดโพรง การสุขาภิบาล และการผ่าตัดแก้ไขทรวงอกในภายหลัง
ในกรณีที่สถานะทางภูมิคุ้มกันวิทยาคงที่ของร่างกายและการทำลายล้างของช่องเยื่อหุ้มปอด ข้อบ่งชี้สำหรับภาวะปอดบวมนอกเยื่อหุ้มปอดคือกระบวนการกลีบบนกลีบบนข้างเดียวและกระบวนการที่มีเส้นใยเป็นโพรงบางส่วน ภาวะปอดบวมไม่ได้ระบุไว้สำหรับกระบวนการที่ลุกลาม การเกิดพังผืดรุนแรง ตำแหน่งโพรงเยื่อหุ้มปอด และโพรงหลายช่อง ข้อห้ามในการสลายปอดบวมนอกเยื่อหุ้มปอดส่วนบนและส่วนล่าง ได้แก่ กระบวนการตับแข็ง, โรคหลอดลมตีบ, หลอดลมตีบ, atelectasis, ฟันผุขนาดยักษ์และบวม, วัณโรค และกระบวนการทั่วไป รอยโรคเฉพาะเจาะจงที่ร้ายแรงของหลอดลม ซึ่งระบุได้จากการตรวจทางหลอดลม ต้องได้รับการรักษาก่อนการผ่าตัด
ความบกพร่องทางการทำงานหลังการสลายปอดบวมนอกเยื่อหุ้มปอดยังมีน้อย ผลของการสลายปอดนอกเยื่อหุ้มปอดด้วย pneumothorax และ oleothorax ตามมาตามการสังเกตของ T. N. Khrushcheva นั้นดีในผู้ป่วย 66% ที่ 6-15 ปีหลังการผ่าตัด ควรสังเกตว่าในผู้ป่วยส่วนใหญ่ไม่ได้ใช้การรักษาด้วยยาต้านเชื้อแบคทีเรีย ประสิทธิภาพของการสลายปอดบวมนอกเยื่อหุ้มปอดจะลดลงอย่างมีนัยสำคัญหากการผ่าตัดนี้ทำเพื่อ “ข้อบ่งชี้เพิ่มเติม” นั่นคือเมื่อมีการระบุการผ่าตัดปอดหรือการผ่าตัดทรวงอกมากขึ้น
การผ่าตัดทรวงอก
การสังเกตทางคลินิกเกี่ยวกับการใช้ภาวะปอดอักเสบเทียมได้แสดงให้เห็นความสำคัญของการยุบส่วนที่ได้รับผลกระทบของปอดและการเปลี่ยนแปลงการไหลเวียนของเลือดและน้ำเหลืองในการรักษากระบวนการวัณโรค
ในปี พ.ศ. 2454-2455 ซาวเออร์บรูคแนะนำ เทคนิคใหม่ thoracoplasty ซึ่งมีลักษณะเด่นดังนี้:
- มีเพียงส่วนที่เป็นกระดูกซี่โครงของกระดูกซี่โครงเท่านั้นที่ถูกเอาออก เนื่องจากระดับของการยุบของหน้าอกที่เกิดขึ้นนั้นขึ้นอยู่กับพวกมันเป็นหลัก
- การผ่าตัดกระดูกซี่โครงจะดำเนินการแบบ subperiosteally ซึ่งช่วยให้มั่นใจได้ถึงการงอกใหม่และความมั่นคงของหน้าอกครึ่งหนึ่งที่สอดคล้องกัน
- ต้องเอากระดูกซี่โครงซี่แรกออก ซึ่งจะทำให้ปอดยุบในแนวตั้ง
Sauerbruch พิจารณาว่าจำเป็นต้องผ่าตัดกระดูกซี่โครง 11 ซี่ออกแม้ว่าจะมีรอยโรคจำกัดก็ตาม เนื่องจากเขาเชื่อว่าการฆ่าเชื้ออย่างกว้างขวางเท่านั้นที่จะสร้างส่วนที่เหลือให้กับปอด และป้องกันความเป็นไปได้ที่เสมหะจะสำลักเข้าไปในส่วนล่างของมัน
อัตราการเสียชีวิตหลังผ่าตัดอยู่ที่ 10-15% อย่างไรก็ตาม ข้อเสียเปรียบหลักของการผ่าตัดนี้คือการกีดกันปอดส่วนใหญ่จากการหายใจ แม้ว่าจะมีการแพร่กระจายของกระบวนการเพียงเล็กน้อยก็ตาม การศึกษาเพิ่มเติมเกี่ยวกับการผ่าตัดทรวงอกแสดงให้เห็นว่าด้วยกระบวนการที่จำกัด ไม่จำเป็นต้องถอดส่วนของกระดูกซี่โครง 11 ซี่ออก และจะได้ผลลัพธ์ที่สมบูรณ์ด้วยการผ่าตัดที่ประหยัดมากขึ้น
กลไก การกระทำที่เป็นประโยชน์การผ่าตัดทรวงอกคือหลังจากการผ่าตัดซี่โครง ปริมาตรของครึ่งหนึ่งของหน้าอกที่สอดคล้องกันจะลดลง และด้วยเหตุนี้ ระดับความตึงยืดหยุ่นของเนื้อเยื่อปอดโดยทั่วไปและส่วนที่ได้รับผลกระทบจากปอดโดยเฉพาะจะลดลง สิ่งนี้จะสร้างเงื่อนไขสำหรับโพรงที่จะพังทลายลงและเอื้อต่อแนวโน้มตามธรรมชาติที่จะหดตัว ซึ่งปรากฏในระหว่างกระบวนการซ่อมแซมในปอดที่ได้รับผลกระทบจากวัณโรค การเคลื่อนไหวของปอดในระหว่างการหายใจถูกจำกัด เนื่องจากการหยุดชะงักของความสมบูรณ์ของกระดูกซี่โครงและการทำงานของกล้ามเนื้อทางเดินหายใจ รวมถึงการก่อตัวของกระดูกที่ไม่สามารถเคลื่อนไหวได้จะงอกใหม่จากเชิงกรานซี่โครงที่เหลืออยู่ ในปอดที่ยุบการดูดซึมสารพิษจะลดลงอย่างรวดเร็วซึ่งส่งผลต่อการปรับปรุงสภาพทั่วไปของผู้ป่วย มีการสร้างเงื่อนไขที่ดีสำหรับการพัฒนาพังผืดการแยกและการแทนที่ caseous foci ด้วยเนื้อเยื่อเกี่ยวพัน ดังนั้น นอกเหนือจากผลกระทบทางกลแล้ว การผ่าตัดทรวงอกยังทำให้เกิดการเปลี่ยนแปลงทางชีวภาพบางอย่างซึ่งนำไปสู่กระบวนการแปลและซ่อมแซมวัณโรค
เมื่อเทียบกับพื้นหลังของการรักษาทางคลินิก โพรงหลังการผ่าตัดทรวงอกแทบจะไม่สามารถรักษาได้ผ่านการก่อตัวของแผลเป็นหรือโฟกัสแบบปิดที่หนาแน่น บ่อยครั้งที่มันกลายเป็นช่องว่างแคบ ๆ โดยมีผนังด้านในเป็นเยื่อบุผิว ในหลายกรณี ช่องนั้นจะพังทลายลงเท่านั้น แต่ยังคงเรียงรายจากด้านในด้วยเนื้อเยื่อที่เป็นเม็ดเฉพาะซึ่งมีจุดโฟกัสของเนื้อร้ายที่โค้งงอ โดยธรรมชาติแล้วการคงไว้ของช่องดังกล่าวสามารถนำไปสู่การระบาดของกระบวนการและการแพร่กระจายของการติดเชื้อในเวลาต่างๆ หลังการผ่าตัด
การกำหนดข้อบ่งชี้ในการผ่าตัดทรวงอกในผู้ป่วยวัณโรคปอดเป็นหน้าที่รับผิดชอบ ความล้มเหลวส่วนใหญ่เกิดจากการบ่งชี้ที่ไม่ถูกต้องสำหรับการดำเนินการร้ายแรงนี้ เมื่อประเมินข้อบ่งชี้ในการผ่าตัดทรวงอกจำเป็นต้องวิเคราะห์รูปแบบและระยะของกระบวนการด้านข้างของการผ่าตัดที่เสนอ สภาพของปอดที่สอง อายุและ สถานะการทำงานป่วย.
ตามกฎแล้วทรวงอกจะดำเนินการในกรณีที่การผ่าตัดปอดบางส่วนเป็นไปไม่ได้ในรูปแบบของวัณโรคแบบทำลายล้าง มีความจำเป็นต้องดำเนินการในขั้นตอนของการรักษาเสถียรภาพของกระบวนการอย่างเพียงพอ ผลลัพธ์ที่ดีที่สุดจะเกิดขึ้นกับฟันผุขนาดเล็กและขนาดกลาง หากยังไม่มีการพัฒนาพังผืดขั้นสูงในเนื้อเยื่อปอดและผนังโพรง เลือดออกจากโพรงอาจเป็นข้อบ่งชี้เร่งด่วนในการผ่าตัดแก้ไขทรวงอก การผ่าตัดตกแต่งทรวงอกมักเป็นการผ่าตัดที่ขาดไม่ได้สำหรับโพรงฟันที่เหลืออยู่ในผู้ป่วยที่มีภาวะถุงลมโป่งพองเรื้อรัง และร่วมกับการทำศัลยกรรมพลาสติกอื่นๆ มีการใช้กันอย่างแพร่หลายเพื่อปิดริดสีดวงทวาร ในกรณีที่จำเป็น สามารถทำการผ่าตัดทรวงอกบางส่วนได้ทั้งสองข้าง
หากมีการเปลี่ยนแปลงโฟกัสหรือการแทรกซึมในปอดที่ด้านข้างของการผ่าตัดที่เสนอ จำเป็นต้องมีการเตรียมการแทรกแซงด้วยยาต้านแบคทีเรียและมาตรการอื่น ๆ ขอแนะนำให้รักษาการเปลี่ยนแปลงเฉพาะของหลอดลมในระหว่างการส่องกล้องหลอดลมก่อนการผ่าตัดด้วยการกัดกร่อนและการใช้ยาต้านเชื้อแบคทีเรีย
ข้อห้ามในการผ่าตัดทรวงอกจากปอดวัณโรคแบบแทรกซึมและโพรงสดทั้งหมดในระยะการระบาด, รอยโรคทวิภาคีที่กว้างขวาง, กระบวนการตับแข็งที่แพร่หลายด้วยโรคหลอดลมอักเสบ, หลอดลมตีบ, atelectasis, วัณโรค, ถุงลมโป่งพองรุนแรง, fibrothorax ในด้านตรงข้าม สำหรับฟันผุขนาดใหญ่และบวม การผ่าตัดทรวงอกเป็นการผ่าตัดอิสระในกรณีส่วนใหญ่จะไม่มีผลใดๆ การดำเนินการนี้มีข้อห้ามในกรณีที่มีลักษณะทั่วไปของกระบวนการวัณโรคที่มีความเสียหายต่อลำไส้ไต ฯลฯ เมื่อตัดสินใจเลือกการผ่าตัดทรวงอกควรคำนึงถึงอายุของผู้ป่วยด้วย การดำเนินการนี้ได้รับการยอมรับอย่างดีจากคนหนุ่มสาวและวัยกลางคน หลังจาก 45-50 ปี จำเป็นต้องดำเนินการด้วยความระมัดระวังเป็นอย่างยิ่ง
การเลือกวิธีการศัลยกรรมทรวงอกเป็นสิ่งสำคัญและบางครั้งก็ถือเป็นการตัดสินใจ ด้วยกระบวนการที่จำกัด ไม่จำเป็นต้องทำการผ่าตัดทรวงอกทั้งหมด ในทางกลับกัน ควรมุ่งมั่นในการแทรกแซงแบบเลือกสรรและรักษาการทำงานของส่วนที่มีสุขภาพดีของปอด ศัลยแพทย์โซเวียตจำนวนหนึ่งได้พัฒนารูปแบบการทำศัลยกรรมพลาสติกบางส่วนซึ่งคำนึงถึงขนาดและภูมิประเทศของรอยโรคหลัก - โพรง หากจำเป็นต้องผ่าตัดทรวงอกอย่างกว้างขวาง โดยเฉพาะอย่างยิ่งในผู้ป่วยที่อ่อนแอลงอย่างมาก ควรผ่าตัดในสองหรือสามขั้นตอน ด้วยช่วงเวลาระหว่างระยะ 2-3 สัปดาห์ ประสิทธิผลของการผ่าตัดโดยรวมจะไม่ลดลง และผู้ป่วยสามารถทนต่อการแทรกแซงได้ง่ายขึ้น การทำศัลยกรรมพลาสติกสำหรับ empyema ทั้งหมดสามารถแบ่งออกเป็นหลายขั้นตอน
ในปัจจุบันที่แพร่หลายมากที่สุดคือ thoracoplasties superoposterior แบบขั้นตอนเดียวและสองขั้นตอนที่มีการผ่าตัดส่วนของซี่โครง 5-7 ซี่โครง 1-2 ซี่โครงด้านล่างตำแหน่งของขอบล่างของช่อง สำหรับโพรงกลีบบนขนาดใหญ่ ควรถอดซี่โครง 2-3 ซี่ด้านบนออกจนเกือบหมด ในบางกรณี การผ่าตัดทรวงอกจะใช้ร่วมกับอะพิโคไลซิส ภาวะลำไส้กลืนกันบริเวณโพรงฟัน และเทคนิคอื่นๆ ที่ช่วยให้ปอดยุบได้ดีขึ้น หลังการผ่าตัดจะใช้ผ้าพันแผลดันเป็นเวลา 1.5-2 เดือน
ภาวะแทรกซ้อนหลังการผ่าตัดที่สำคัญที่สุดคือโรคปอดบวมที่เฉพาะเจาะจงและไม่เฉพาะเจาะจง atelectasis การใช้ยาต้านแบคทีเรียสมัยใหม่อย่างแพร่หลายและวิธีการในการป้องกันและรักษาภาวะการหายใจล้มเหลวได้ลดความเสี่ยงของภาวะแทรกซ้อนที่อันตรายมากก่อนหน้านี้ได้ลดลงอย่างมาก ผลลัพธ์ร้ายแรงที่เกี่ยวข้องโดยตรงกับการผ่าตัดทรวงอกเกิดขึ้นน้อย (0.5-1.5%)
ประสิทธิภาพโดยรวมของการผ่าตัดทรวงอกในระหว่างการสังเกตผู้ป่วยในระยะยาวนั้นแตกต่างกันไปตามผู้เขียนที่แตกต่างกัน ภายในช่วง 50-75% A. A. Savon ชี้ให้เห็นถึงผลลัพธ์ที่ดีในระยะยาวหลังจากขยายทรวงอกออกไป 83% ในขณะเดียวกันสถานะการทำงานของผู้ป่วยแม้จะดำเนินการในระดับทวิภาคีก็ยังน่าพอใจ (T. N. Khrushcheva)
หากเมื่อ 20-25 ปีที่แล้ว การผ่าตัดตกแต่งทรวงอกนอกเยื่อหุ้มปอดเป็นวิธีการผ่าตัดรักษาวัณโรคปอดที่ใช้กันทั่วไปและเชื่อถือได้มากที่สุด ปัจจุบันได้ถูกแทนที่ด้วยการผ่าตัดปอดเป็นส่วนใหญ่ อย่างไรก็ตาม มีผู้ป่วยจำนวนมากที่ต้องเข้ารับการรักษา โดยที่การผ่าตัดทรวงอกยังคงเป็นทางเลือกการรักษา
ความสำคัญสำหรับการรักษาผู้ป่วยวัณโรค empyema จะยังคงอยู่อย่างสมบูรณ์หากห้ามใช้การผ่าตัดเยื่อหุ้มปอด เนื่องจากผู้ป่วยที่มี empyema มักจะอ่อนแอลงอย่างมีนัยสำคัญและการแทรกแซงการผ่าตัดเป็นเรื่องที่กระทบกระเทือนจิตใจมากจึงจำเป็นต้องทำการผ่าตัดทรวงอกไม่พร้อมกัน แต่เป็นเศษส่วนโดยแบ่งออกเป็น 3-5 ขั้นตอน ในกรณีของ empyema ทั้งหมดที่ซับซ้อนโดย Fistulas หลอดลมจะดีกว่าที่จะฆ่าเชื้อในช่องเยื่อหุ้มปอดก่อน (thoracotomy กว้าง, ผ้าอนามัยแบบสอดตาม A. V. Vishnevsky) จากนั้นจึงทำการผ่าตัดทรวงอกใน 2-3 ขั้นตอน หากจำเป็น ในระหว่างขั้นตอนสุดท้าย จะทำการตัดออกของเยื่อหุ้มปอดข้างขม่อมและการผ่าตัดขยายกล้ามเนื้อของช่องทวารหลอดลมด้วย การบำบัดด้วยการต้านเชื้อแบคทีเรีย การถ่ายเลือด และกายภาพบำบัด ถูกนำมาใช้กันอย่างแพร่หลายในกระบวนการบำบัด
การผ่าตัดปอด
ในช่วงไม่กี่ปีที่ผ่านมา การผ่าตัดดังกล่าวได้กลายเป็นการผ่าตัดหลักที่พบบ่อยที่สุดสำหรับวัณโรคปอดข้อบ่งชี้ในการผ่าตัดปอดสำหรับวัณโรคสามารถเป็นแบบสัมบูรณ์และแบบสัมพัทธ์ได้ สำหรับการบ่งชี้ที่ชัดเจน วิธีการรักษาอื่นๆ ดูเหมือนจะไม่ได้ผล และมีเพียงการผ่าตัดปอดเท่านั้นที่สามารถนับความสำเร็จได้ ด้วยข้อบ่งชี้ที่สัมพันธ์กัน วิธีการรักษาอื่น ๆ เป็นไปได้ - อนุรักษ์นิยมและการผ่าตัด ในการปฏิบัติทางคลินิก ผู้ป่วยส่วนใหญ่มักต้องผ่าตัดผู้ป่วยวัณโรคปอด วัณโรคโพรงและโพรงเส้นใย
ตามกฎแล้ว Tuberculoma เป็นจุดโฟกัสแบบกลมของเนื้อร้าย caseous ที่ปกคลุมด้วยแคปซูลเส้นใยที่มีเส้นผ่านศูนย์กลางอย่างน้อย 1.5-2 ซม. ในบรรดา caseous มวลใน tuberculoma อาจมีเศษองค์ประกอบของเนื้อเยื่อปอดเช่นยืดหยุ่น เส้นใย ผนังหลอดเลือด หรือหลอดลม บางครั้งมีการพบการรวมตัวของปูนในวัณโรค ผู้ป่วยวัณโรคปอดส่วนใหญ่จะมี สัญญาณต่างๆกิจกรรมของกระบวนการวัณโรคและการลุกลามมักถูกสังเกตโดยเฉพาะอย่างยิ่งมักสังเกตในกรณีที่มีวัณโรคหลายตัวในกลีบปอดเดียว
ตอนนี้ก็ถือได้ว่า วิธีต่างๆการรักษาด้วยเคมีบำบัดและการบำบัดด้วยการยุบตัวสำหรับการรักษาวัณโรคไม่ได้ผล ดังนั้นการผ่าตัดปอดในผู้ป่วยประเภทนี้จึงเป็นทางเลือกหนึ่ง ควรพิจารณาการดำเนินการที่ระบุไว้สำหรับทุกคน อาการทางคลินิกกิจกรรมของกระบวนการวัณโรคโดยเฉพาะอย่างยิ่งต่อหน้า ไข้ต่ำอาการมึนเมาต่าง ๆ โดยมีการปล่อยแบคทีเรีย, การเพิ่มขนาดของวัณโรค, สร้างขึ้นโดยการตรวจเอ็กซ์เรย์แบบไดนามิก, ความเสียหายเฉพาะต่อหลอดลม ข้อบ่งชี้โดยตรงสำหรับการผ่าตัดคือความยากลำบากในการวินิจฉัยแยกโรคระหว่างวัณโรคกับ โรคมะเร็งปอด. ในบางกรณี จำเป็นต้องดำเนินการกับผู้ป่วยวัณโรค หากมีวัณโรคขัดขวางไม่ให้พวกเขาทำงานในสาขาเฉพาะทาง (ครู กุมารแพทย์ ฯลฯ)
ในผู้ป่วยวัณโรคโพรง การผ่าตัดปอดจะแสดงในกรณีที่ไม่ได้ผล วิธีการต่างๆการรักษาแบบอนุรักษ์นิยมร่วมกับการยุบบำบัดเช่นเดียวกับในกรณีที่การรักษาแบบอนุรักษ์นิยมไม่ได้ผลหากมีปัจจัยแทรกซ้อนอย่างน้อยหนึ่งประการต่อไปนี้: โรคหลอดลมอักเสบ, การรวมกันของโพรงและวัณโรค, หลายช่องในกลีบเดียว, การแปลตำแหน่งของช่องใน กลีบกลางหรือล่างของปอด ในวัณโรคปอดแบบเส้นใยโพรงลักษณะทางสัณฐานวิทยาของกระบวนการดังกล่าวทำให้การรักษาตามกฎสามารถทำได้โดยวิธีการผ่าตัดต่างๆเท่านั้น วิธีการหลักในการผ่าตัดรักษาวัณโรค fibrocavernous ได้กลายเป็นการผ่าตัดปอดเนื่องจากเป็นการกำจัดบริเวณที่เปลี่ยนแปลงอย่างถาวรของเนื้อเยื่อปอดและ ต้นไม้หลอดลม.
อย่างไรก็ตาม ควรสังเกตว่าผู้ป่วยวัณโรคเส้นใยโพรงในปัจจุบันมีความรุนแรงมาก ดังนั้นการผ่าตัดปอดจึงสามารถทำได้ไม่เกิน 10-12% ของผู้ป่วยทั้งหมด
ในการตัดสินใจผ่าตัดปอดสำหรับวัณโรค ควรให้ความสำคัญที่สำคัญในการประเมินระยะของกระบวนการวัณโรค ดังนั้นในระหว่างระยะการระบาด การปฏิบัติงานมักจะให้ผลลัพธ์ที่ไม่ดี และตามกฎแล้วไม่ควรดำเนินการ อย่างที่สุด ความสำคัญอย่างยิ่งเป็นที่แพร่หลาย การเปลี่ยนแปลงทางพยาธิวิทยาในปอด เนื่องจากการผ่าตัดแผลที่กว้างขวางมากอาจเป็นไปไม่ได้ มีความจำเป็นต้องแก้ไขปัญหาการผ่าตัดปอดด้วยความระมัดระวังเป็นพิเศษในกรณีของกระบวนการทวิภาคี เนื่องจากการผ่าตัดที่กว้างขวางเป็นไปได้และได้รับอนุญาตเฉพาะภายใต้สถานการณ์ที่เอื้ออำนวยเป็นพิเศษเท่านั้น
ขอบเขตของการผ่าตัดปอดจะพิจารณาจากขอบเขตของรอยโรคและลักษณะของการเปลี่ยนแปลงในปอดและหลอดลมเป็นหลัก การผ่าตัดปอดออก เช่น การนำปอดออกทั้งหมด ในวัณโรคควรดำเนินการค่อนข้างน้อยครั้ง และส่วนใหญ่จะเป็นเฉพาะกับรอยโรคข้างเดียวเท่านั้น Pulmonectomy ระบุไว้สำหรับกระบวนการ polycavernous ในปอดเดียว สำหรับ fibrous-cavernous วัณโรคปอดด้วยการปนเปื้อนของหลอดลมอย่างกว้างขวาง, โพรงขนาดใหญ่, ความเสียหายของปอดอย่างกว้างขวางโดยการปรากฏตัวของ empyema ของโพรงเยื่อหุ้มปอดพร้อมกัน ข้อบ่งชี้ในการผ่าตัด lobectomy คือวัณโรคโพรงหรือโพรงเส้นใยที่มีโพรงหลายช่องในกลีบหนึ่งของปอด การตัด Lobectomy ยังดำเนินการเมื่อมีวัณโรคขนาดใหญ่ที่มีจุดโฟกัสเป็นวงกลมหรือหลายวัณโรคในกลีบเดียว หรือไม่ได้ผลในกรณีที่มีภาวะแทรกซ้อนหลังจากปอดอักเสบเทียม, ปอดบวมนอกเยื่อหุ้มปอด, oleothorax หรือทรวงอกบางส่วน
ปัจจุบันการผ่าตัดปอดแบบประหยัดมักทำกันมากที่สุด การผ่าตัดแบบปล้องหรือที่เรียกกันว่าการแบ่งส่วนมีความเหมาะสมอย่างยิ่ง ในระหว่างการดำเนินการเหล่านี้ ตามกฎแล้วจะมีการลบส่วนของหลอดลมและปอดหนึ่งหรือสองส่วนออก และการแทรกแซงจะดำเนินการภายในขอบเขตระหว่างส่วนทางกายวิภาค ข้อบ่งชี้ในการผ่าตัดแบบปล้องคือวัณโรคและโพรงซึ่งอยู่ภายในหนึ่งหรือสองส่วนของปอดโดยไม่มีการปนเปื้อนอย่างมีนัยสำคัญในเส้นรอบวงและไม่มีความเสียหายต่อหลอดลม lobar
การผ่าตัดปอดที่มีรูปทรงลิ่มและผิดปกติต่างๆ ก็ได้รับความนิยมอย่างมากในช่วงไม่กี่ปีที่ผ่านมา โดยเฉพาะอย่างยิ่งเนื่องจากการใช้อุปกรณ์เย็บเล่มต่างๆ อย่างแพร่หลาย และประการแรกคืออุปกรณ์ UKL-60 อย่างไรก็ตามจำเป็นต้องจำไว้ว่าการผ่าตัดปอดที่มีรูปทรงลิ่มและผิดปกติทั้งหมดนั้นดำเนินการโดยไม่ปฏิบัติตามกฎทางกายวิภาคที่เข้มงวดดังนั้นจากมุมมองของสถานที่ทางทฤษฎีจึงมีข้อบกพร่องที่สำคัญ เราสนับสนุนการผ่าตัดแบบลิ่มเฉพาะสำหรับวัณโรคที่มีการแบ่งเขตอย่างดีและอยู่ในตำแหน่งผิวเผินเท่านั้น ในกรณีที่ไม่มีอาการที่ชัดเจนของความเสียหายต่อหลอดลมที่ระบายออกและการเพาะจุดโฟกัสในเส้นรอบวง ในกรณีอื่น ๆ ทั้งหมด การตั้งค่าจะได้รับการปฏิบัติตามหลักการทางกายวิภาค - การผ่าตัด lobectomy และการผ่าตัดแบบปล้องโดยการกำจัด lobar หรือ bronchus ปล้องที่เกี่ยวข้อง
การผ่าตัดปอดสำหรับวัณโรคเป็นที่ยอมรับของเด็กและวัยรุ่น ค่อนข้างน่าพอใจสำหรับคนวัยกลางคน และแย่กว่านั้นมากในผู้สูงอายุ ดังนั้นควรคำนึงถึงปัจจัยด้านอายุเสมอเมื่อพิจารณาข้อห้ามในการผ่าตัดปอด
ในกระบวนการเตรียมตัวก่อนการผ่าตัดก่อนการผ่าตัดปอดสิ่งสำคัญคือต้องใส่ใจกับเคมีบำบัดโดยมีเป้าหมายเพื่อรักษาเสถียรภาพของกระบวนการวัณโรคให้มากที่สุด นอกเหนือจากเคมีบำบัดแล้ว ในบางกรณีมาตรการเพื่อลดความเป็นพิษเป็นหนองการถ่ายเลือดและมาตรการทั้งหมดที่มุ่งเพื่อทำให้การทำงานของระบบหัวใจและหลอดเลือดตับและไตเป็นปกติก็มีประโยชน์เช่นกัน
การผ่าตัดปอดในผู้ป่วยวัณโรคและการผ่าตัดปอดเกือบทั้งหมดควรทำภายใต้การดมยาสลบโดยใส่ท่อช่วยหายใจแยกกัน ในระหว่างการผ่าตัดจำเป็นต้องทำความสะอาดต้นหลอดลมเนื่องจากการผ่านเสมหะที่ติดเชื้อจากปอดที่ได้รับผลกระทบไปยังปอดที่มีสุขภาพดีอาจทำให้เกิดภาวะแทรกซ้อนหลังการผ่าตัดร้ายแรงได้ จากหลากหลาย การเข้าถึงการดำเนินงานเราชอบด้านข้างที่ช่องว่างระหว่างซี่โครงที่ 4-5 หรือ 6 ตามกฎแล้วจะต้องแยกปอดอย่างระมัดระวัง หลีกเลี่ยงความเสียหายต่อเนื้อเยื่อปอด และตรวจสอบอย่างละเอียดเพื่อกำหนดขอบเขตของการผ่าตัดที่ต้องการด้วยความแม่นยำสูงสุดที่เป็นไปได้
ในระหว่างการผ่าตัด lobectomy และ pneumonectomy หาก lobar หรือหลอดลมหลักมีผนังเกือบปกติ สามารถรักษาได้ด้วยการเย็บเชิงกลโดยใช้อุปกรณ์ UKL-40 หรือ UKL-60 ถ้าผนังหลอดลมมีความหนา เปราะบาง หรือแข็ง จะดีกว่า เย็บมือตอหลอดลม ก่อนที่จะเสร็จสิ้นการผ่าตัดปอด แนะนำให้ทำการสลายปอดและการตกแต่งอย่างเพียงพอ เพื่อให้ส่วนที่เหลือของปอด (หลังจากการผ่าตัดบางส่วน) ขยายตัวได้ดี
หากมีการคลำจุดโฟกัสวัณโรคจำนวนมากในส่วนที่เหลือของปอดหรือปริมาตรของปอดน้อยเกินไปที่จะเติมเต็มช่องเยื่อหุ้มปอด จำเป็นต้องมีมาตรการเพิ่มเติมเพื่อลดปริมาตร: การผ่าตัดทรวงอกหรือการเคลื่อนไหวขึ้นของไดอะแฟรม
คุณลักษณะของระยะเวลาหลังผ่าตัดหลังการผ่าตัดปอดในผู้ป่วยวัณโรคคือความจำเป็นในการบำบัดด้วยเคมีบำบัดโดยเฉพาะ จะต้องดำเนินการเป็นเวลานานถึง 6-8 เดือนขึ้นไป หลังจากออกจากโรงพยาบาลศัลยกรรมแล้ว ควรส่งผู้ป่วยไปที่สถานพยาบาล การผสมผสานระหว่างการผ่าตัด การต้านเชื้อแบคทีเรีย และการรักษาในโรงพยาบาลหลังการผ่าตัดปอด ได้รับการยอมรับว่ามีความจำเป็นอย่างยิ่ง
ผลการผ่าตัดปอดสำหรับวัณโรคเป็นไปด้วยดี หลังจากการผ่าตัดปอดอย่างประหยัด - แบบปล้องและแบบลิ่ม - อัตราการเสียชีวิตหลังผ่าตัดน้อยกว่า 1% หลังจากตัด lobectomy จะเป็น 3-4% และหลัง pneumonectomy จะอยู่ที่ประมาณ 10% ในระยะยาวหลังการผ่าตัด จะตรวจพบอาการกำเริบและการกำเริบของวัณโรคในผู้ป่วยที่ได้รับการผ่าตัดประมาณ 6% ดังนั้นการผ่าตัดปอดสำหรับวัณโรคจึงเป็นหนึ่งในการผ่าตัดที่สำคัญที่สุด การดำเนินงานที่มีประสิทธิภาพต้องขอบคุณที่ปัจจุบันสามารถรักษาผู้ป่วยจำนวนมากที่ไม่สามารถช่วยด้วยวิธีอนุรักษ์นิยมหรือวิธีการผ่าตัดอื่น ๆ ได้
ประสิทธิผลของการผ่าตัดปอดสำหรับวัณโรคเส้นใยโพรงฟันขั้นรุนแรงแสดงได้จากการสังเกตต่อไปนี้

ผู้ป่วยรายที่ 1 อายุ 29 ปี เข้ารักษาตัวโดยมีเรื่องร้องเรียนจาก อุณหภูมิสูงหนาวสั่น หายใจลำบาก ไอมีเสมหะ และน้ำหนักลด ในเดือนมิถุนายน พ.ศ. 2498 เอ็กซเรย์ตรวจพบวัณโรคปอดโฟกัส CD (+) เธอเข้ารับการรักษาในโรงพยาบาลเป็นเวลาสองเดือน และอาการดีขึ้นจนออกจากโรงพยาบาลได้ ในเดือนธันวาคม พ.ศ. 2499 เกิดการระบาดของกระบวนการนี้ในปอดด้านขวา มีการใช้ Pneumoperitoneum ภาวะสุขภาพเป็นที่น่าพอใจจนถึงเดือนเมษายน พ.ศ. 2502 เมื่ออุณหภูมิเพิ่มสูงขึ้นและ รัฐทั่วไป. pneumoperitoneum จะละลาย เคมีบำบัดเริ่มต้นขึ้น
เมื่อเข้ารับการรักษา โภชนาการลดลงอย่างรวดเร็ว ส่วนสูง 150 ซม. น้ำหนัก 45 กก. ผิวหนังและเยื่อเมือกซีด ริมฝีปากค่อนข้างสีฟ้า อุณหภูมิในตอนเย็นสูงถึง 38° เสมหะ 40-50 มล. ต่อวัน หน้าอกด้านขวาจะล้าหลังเมื่อหายใจ เหนือปอดด้านขวาเสียงกระทบจะสั้นลงและการหายใจลดลงโดยมีราลชื้นขนาดต่างๆ จำนวนเล็กน้อย เสียงหัวใจชัดเจน ความดันเลือดแดง 90/60 มม.ปรอท ศิลปะ.
การตรวจเลือด: Hb 8 g% เอ้อ 3,000,000 ลิตร 8000 อี 1% หน้า 14% หน้า 66% น้ำเหลือง 13% เช่น 7%; ROE 57 มม. ต่อชั่วโมง เสมหะเป็นเมือก, CD (+), EV (+) เชื้อมัยโคแบคทีเรียวัณโรคสามารถต้านทานสเตรปโตมัยซินได้ 25 ยูนิตและฟติวาซิด 20 ยูนิต
การตรวจด้วยรังสีเอกซ์เผยให้เห็นภาพของวัณโรค fibrous-cavernous ที่มีฟันผุหลายช่อง จุดโฟกัสแบบ polymorphic และการเปลี่ยนแปลงของตับแข็งในปอดด้านขวา (รูปที่ 94 และ 95) การส่องกล้องตรวจหลอดลมไม่พบการเปลี่ยนแปลงทางพยาธิวิทยาในหลอดลมขนาดใหญ่
การวินิจฉัย: วัณโรคเส้นใยโพรงในระยะการเพาะ CD (+) เริ่มการรักษาที่ครอบคลุมโดยใช้สเตรปโตมัยซิน, ฟุตวาซิด, PAS และคลอแรมเฟนิคอล สภาพโดยรวมดีขึ้นบ้างแล้ว อุณหภูมิลดลงจนมีไข้ต่ำ ในเดือนธันวาคม พ.ศ. 2501 ในระหว่างการรักษา อาการแย่ลงอีกครั้ง อุณหภูมิเพิ่มขึ้น ปริมาณเสมหะเพิ่มขึ้น และกำหนดให้ไซโคลซีรีนเพิ่มเติม อย่างไรก็ตามไม่สามารถยุติการระบาดได้ภายใน 3 เดือน โดยรวมแล้วผู้ป่วยได้รับสเตรปโตมัยซิน 144 กรัม, ftivazide 234 กรัม, PAS 2.7 กิโลกรัม, tubazide 40 กรัม, metazide 75 กรัม, tibon 0.6 กรัม, ไซโคลซีรีน 13.2 กรัม เนื่องจากการรักษาแบบอนุรักษ์นิยมไม่ได้ผลจึงตัดสินใจเอาปอดด้านขวาออก ก่อนการผ่าตัด อุณหภูมิจะต่ำ ROE 36 มม. ต่อชั่วโมง
วันที่ 15 มีนาคม 2503 มีการผ่าตัด - pleuropulmonectomy ทางด้านขวา
หลักสูตรหลังการผ่าตัดเป็นไปอย่างราบรื่น อุณหภูมิและภาพเลือดกลับสู่ปกติอย่างรวดเร็ว เธอได้รับการปล่อยตัวในสภาพที่น่าพอใจเมื่อวันที่ 24 พ.ศ. 2503 ผ่านไป 6 ปี ผู้ป่วยรู้สึกค่อนข้างดี ไม่มีการเปลี่ยนแปลงของวัณโรคในปอดที่เหลืออยู่
ปัจจุบัน การผ่าตัดรักษาวัณโรคในปอดมีการใช้กันอย่างแพร่หลายไม่เพียงแต่ในสถาบันและคลินิกขนาดใหญ่เท่านั้น แต่ยังรวมถึงโรงพยาบาลและสถานจ่ายยาวัณโรคระดับภูมิภาค เมือง และระดับอำเภอหลายแห่งด้วย อาจกล่าวได้ว่าการผ่าตัดปอดวัณโรคมีบทบาทสำคัญในการต่อสู้กับวัณโรคในประเทศของเราแล้ว ในขณะเดียวกันก็มีการพัฒนาระบบการรักษาผู้ป่วยวัณโรคขึ้นบางส่วนซึ่งมีรายละเอียดดังนี้ ที่ การตรวจจับทันเวลาและกระบวนการไม่ก้าวหน้ามากนัก คนไข้ต้องใช้เวลานานและเข้มข้น การรักษาแบบอนุรักษ์นิยม. หากไม่นำไปสู่การรักษาวัณโรคอย่างสมบูรณ์ จากนั้น 5-8 เดือนหลังจากเริ่มมีอาการ จะทำการผ่าตัดปอดอย่างประหยัด หลังการผ่าตัดให้เคมีบำบัดและ การรักษาพยาบาล. ระบบมาตรการการรักษาวัณโรคที่คล้ายกันสามารถรักษาผู้ป่วยได้ประมาณ 90%
การระบายน้ำในถ้ำ
มีการเสนอการระบายน้ำในถ้ำด้วยความทะเยอทะยานอย่างต่อเนื่องในปี พ.ศ. 2481 ศัลยแพทย์ชาวอิตาลีโมนาลดี. วิธีนี้ช่วยปรับปรุงสุขภาพของช่องและปรับปรุงสภาพการรักษา การผ่าตัดคือการใส่สายสวนยางเข้าไปในโพรงโดยเจาะผนังหน้าอก การดูดทำได้โดยใช้เครื่องฉีดน้ำหรือเครื่องช่วยหายใจอื่น ๆ ภายใต้การควบคุมของเกจวัดความดัน รักษาแรงดันลบไว้ที่ระดับน้ำ 20-30 ซม.
ในกรณีที่เอื้ออำนวย เนื้อหาของโพรงจะค่อยๆ กลายเป็นของเหลว โปร่งใส และมีลักษณะเป็นเซรุ่ม เชื้อมัยโคแบคทีเรียวัณโรคในเนื้อหาของโพรงจะหายไป โพรงจะมีขนาดลดลง มีการปรับปรุงทางคลินิกอย่างเห็นได้ชัด ระยะเวลาการรักษาคือ 4-6 เดือน
การระบายน้ำจะถูกระบุมากที่สุดสำหรับผู้ป่วยที่มีโพรงแยกขนาดใหญ่และขนาดยักษ์ โดยไม่มีการแทรกซึมอย่างมีนัยสำคัญในเส้นรอบวง ข้อกำหนดเบื้องต้นสำหรับการผ่าตัดคือการกำจัดช่องเยื่อหุ้มปอด
การศึกษาขั้นตอน Monaldi แสดงให้เห็นว่าโดยปกติแล้วจะไม่ทำให้ฟันผุหายได้ แม้ในกรณีที่ดูเหมือนจะได้ผล อาการกำเริบจะเกิดขึ้นอีกครั้งหลังจากผ่านไประยะหนึ่งและพบฟันผุอีกครั้ง ดังนั้นการระบายน้ำในโพรงจึงหมดความสำคัญในฐานะวิธีการอิสระ ปัจจุบัน การผ่าตัด Monaldi ด้วยการแนะนำสเตรปโตมัยซินเข้าไปในโพรง บางครั้งอาจใช้ก่อนการผ่าตัดทรวงอกสำหรับฟันผุขนาดใหญ่ และก่อนการผ่าตัดปอด
การผ่าตัดโพรงหัวใจ
Cavernotomy - การผ่าตัดเปิดโพรงในปอด - เริ่มใช้เร็วกว่าวิธีการผ่าตัดอื่น ๆ เพื่อรักษาวัณโรคปอด (Barry, 1726) อย่างไรก็ตาม ผลของปฏิบัติการครั้งนี้แย่มากจนไม่แพร่หลายจนกระทั่งทศวรรษที่ผ่านมา
Cavernotomy (การเปิดและภายหลัง) การรักษาแบบเปิดฟันผุ) เหมาะสมในกรณีที่โพรงเป็นสาเหตุหลักของความมึนเมาและการลุกลามของกระบวนการวัณโรค เงื่อนไขที่จำเป็นเป็นภาวะทั่วไปของผู้ป่วยที่ค่อนข้างน่าพอใจ เนื่องจากเป็นการผ่าตัดอิสระ การผ่าตัดโพรงมดลูกจึงมีไว้สำหรับผู้ป่วยที่มีฟันผุขนาดใหญ่ ในกรณีที่มีการเปลี่ยนแปลงของเส้นใยในผนังของช่อง สามารถดำเนินการเบื้องต้นก่อนการผ่าตัดทรวงอกได้ ในที่สุด การผ่าตัดโพรงเยื่อหุ้มปอดสามารถใช้ได้หลังจากการผ่าตัดทรวงอกหรือการผ่าตัดทำลายเยื่อหุ้มปอดนอกเยื่อหุ้มปอดที่ไม่ได้ผล เมื่อมีฟันผุที่หลงเหลือหรือผิดรูป
การผ่าตัดโพรงหัวใจมีบาดแผลน้อยกว่าและให้ความต้องการในการทำงานในร่างกายของผู้ป่วยน้อยกว่าการผ่าตัดปอดอย่างกว้างขวาง ดังนั้นจึงเป็นไปได้ที่จะดำเนินการกับผู้ป่วยที่มีข้อห้ามในการผ่าตัดปอดเนื่องจากสภาพทั่วไปที่ไม่ดีหรือโดยธรรมชาติของกระบวนการวัณโรค ฟันผุสามารถเปิดได้ตามลำดับทั้งสองด้านในช่วงเวลาหนึ่งระหว่างการรักษา การมีอยู่ของภาวะปอดอักเสบเทียมหรือการผ่าตัดทรวงอกบางส่วนที่มีประสิทธิภาพในด้านที่สองไม่ได้เป็นข้อห้ามในการผ่าตัดโพรงหัวใจ
ก่อนการผ่าตัด จำเป็นต้องมีการวินิจฉัยเฉพาะที่ของโพรงฟันอย่างแม่นยำ โดยใช้การตรวจเอ็กซ์เรย์ ในกรณีที่มีรอยโรควัณโรคที่หลอดลมหรือการปนเปื้อนของเนื้อเยื่อปอดรอบ ๆ ช่อง แนะนำให้ใช้การรักษาด้วยยาต้านแบคทีเรียเป็นเวลา 2-3 สัปดาห์
โพรงของกลีบบนจะเปิดออกจากซอกใบโดยการตัดซี่โครงบนทั้ง 4 ซี่ ควรเปิดโพรงกลีบล่างด้วยการเปิดแผลด้านหลัง โดยเอาซี่โครง 3-4 ซี่ออก เมื่อทำการกำจัดช่องเยื่อหุ้มปอด มักจะทำการผ่าตัดโพรงเยื่อหุ้มปอดไปพร้อมๆ กัน ถ้า ช่องเยื่อหุ้มปอดไม่ปิดซึ่งมักพบเฉพาะระหว่างการผ่าตัดเท่านั้น การทำ Cavernotomy ใน 2 ระยะจะปลอดภัยกว่า ช่วงเวลาระหว่างขั้นตอนควรเป็น 8-12 วัน ช่วงนี้ชั้นเยื่อหุ้มปอดจะเกิดการหลอมรวมในบริเวณผ่าตัด พวกเขาพยายามเปิดช่องให้กว้างที่สุดเท่าที่จะเป็นไปได้เสมอ ผนังของมันได้รับการบำบัดด้วยสารละลายกรดไตรคลอโรอะซิติก และผ้าอนามัยแบบสอดที่มีครีม Vishnevsky จะถูกสอดเข้าไปในโพรง
ในช่วงหลังการผ่าตัดพร้อมกับมาตรการการรักษาทั่วไปที่พวกเขาใช้ การรักษาในท้องถิ่นมุ่งเป้าไปที่การปรับปรุงโพรงและกระตุ้นกระบวนการซ่อมแซม ช่องของหลอดลมซึ่งมักจะมองเห็นได้ที่ด้านล่างของช่องลึกที่เกิดขึ้นหลังการผ่าตัดโพรงหัวใจ ต้องได้รับการดูแลเป็นพิเศษ ขอแนะนำให้กัดกร่อนด้วยไพฑูรย์ในระหว่างการใส่ปุ๋ยเป็นเวลา 1-2 เดือนซึ่งอาจนำไปสู่การปิดรูของหลอดลมขนาดเล็ก หลังจากผ่านไป 1.5-2 เดือน ด้วยระยะเวลาหลังผ่าตัดที่ราบรื่น สภาพโดยทั่วไปของผู้ป่วยค่อนข้างน่าพอใจ อุณหภูมิกลับสู่ปกติ เชื้อมัยโคแบคทีเรียที่เป็นวัณโรคหายไปจากเสมหะและของเหลวที่ไหลออกจากบาดแผล ในผู้ป่วยส่วนใหญ่การรักษาช่องที่มีสุขภาพดีในปอดและช่องหลอดลมจะไม่เกิดขึ้นเอง ดังนั้น 2-3-4 เดือนหลังจากการผ่าตัดโพรงฟัน จึงมีคำถามเพิ่มเติม การแทรกแซงการผ่าตัด- การผ่าตัดทรวงอกและศัลยกรรมพลาสติกโดยใช้กล้ามเนื้อและกล้ามเนื้อและผิวหนัง มีเพียงโพรงที่ค่อนข้างเล็กของกลีบส่วนล่างเท่านั้น ผนังซึ่งหลังจากเปิดและแปรรูปแล้ว ดูเหมือนว่าจะสะอาดเพียงพอแล้ว บางครั้งจึงอาจต้องผ่าตัดแบบขั้นตอนเดียว - การผ่าตัดโพรงฟันและการผ่าตัดพลาสติกกล้ามเนื้อของโพรง (การผ่าตัดโพรงฟัน)
ระยะเวลาในการพักรักษาตัวในโรงพยาบาลสำหรับผู้ป่วยที่ได้รับการผ่าตัดโพรงมดลูกมักจะยาวนานมาก (3-6 เดือนขึ้นไป) การปรับปรุงผลลัพธ์ของการผ่าตัดโพรงมดลูกอย่างมีนัยสำคัญในช่วงไม่กี่ปีที่ผ่านมาได้นำไปสู่ความจริงที่ว่าการผ่าตัดนี้ได้เกิดขึ้นแล้ว สถานที่เฉพาะในบรรดาวิธีอื่น ๆ ของการผ่าตัดรักษาวัณโรคปอดและในกรณีที่ระบุ - ส่วนใหญ่มีฟันผุขนาดใหญ่ - สามารถใช้งานได้สำเร็จ
การดำเนินการเกี่ยวกับหลอดลม
การดำเนินการเกี่ยวกับหลอดลม - การผูกมัดของหลอดลมรวมถึงการเย็บและการผ่าหลอดลม lobar ช่วยให้สามารถรับ atelectasis ที่อุดกั้นของกลีบปอดที่ได้รับผลกระทบ อันเป็นผลมาจาก atelectasis เงื่อนไขถูกสร้างขึ้นสำหรับกระบวนการซ่อมแซมในพื้นที่โพรงและการปิดช่องหลอดลมจะช่วยหยุดการปล่อยแบคทีเรีย (Lecius, 1924) ประสิทธิผลของการดำเนินการที่มุ่งสร้างภาวะ atelectasis ของ lobar มักจะลดลงเนื่องจากการตรวจหลอดลมซ้ำ เนื่องจากยังไม่มีเทคนิคทางเทคนิคที่อนุญาตให้ปิดกั้นหลอดลม lobar ได้อย่างน่าเชื่อถือ อย่างไรก็ตามไม่ต้องสงสัยเลยว่าการผูกท่อหลอดลมในผู้ป่วยหลายรายจะมาพร้อมกับผลการรักษาที่เด่นชัด สำหรับฟันผุกลีบบน (หากมีข้อห้ามในการผ่าตัด lobectomy) การผ่าตัดนี้สามารถใช้ร่วมกับการผ่าตัดทรวงอก การระบายน้ำในโพรงฟัน และการผ่าตัดโพรงมดลูก ข้อบ่งชี้สำหรับการแทรกแซงดังกล่าวและแผนงานจะต้องเป็นรายบุคคลอย่างเคร่งครัด
การผ่าตัดและการขยายหลอดลมด้วยการใช้ anastomoses ระหว่างหลอดลมจะแสดงในผู้ป่วยวัณโรคปอดสามกลุ่ม
- กลุ่มแรกประกอบด้วยผู้ป่วยที่มีความซับซ้อนหลักซึ่งมีความเสียหายร้ายแรงต่อผนังของหลอดลมหลักหรือกลางโดยมีสภาพที่ดีของเนื้อเยื่อปอดที่มีการระบายอากาศโดยหลอดลมเหล่านี้
- กลุ่มที่สอง - ผู้ป่วยที่มีผลกระทบต่อกลีบบนของปอดและมีอย่างต่อเนื่องรักษาไม่หาย วิธีอนุรักษ์นิยมวัณโรคในปากของหลอดลมกลีบบน
- กลุ่มที่สามคือผู้ป่วยที่มีอาการตีบตันหลังวัณโรค cicatricial ของหลอดลมหลักและบางครั้งหลอดลมกลาง
ตามข้อมูลของเรา ข้อบ่งชี้สำหรับ การทำศัลยกรรมพลาสติกบนหลอดลมในวัณโรคค่อนข้างหายาก แต่ความเป็นไปได้ในการรักษาปอดหรือหนึ่งหรือสองกลีบที่เปิดขึ้นโดยการผ่าตัดขยายหลอดลม ทำให้เราสามารถพิจารณาการแทรกแซงเหล่านี้ว่าเป็นเครื่องมือผ่าตัดอันทรงคุณค่าที่ช่วยให้เราสามารถหลีกเลี่ยงได้ การกำจัดที่สมบูรณ์ปอดในผู้ป่วยจำนวนหนึ่ง
วรรณกรรม [แสดง]
- การผ่าตัด Bogush L.K. 2503 ฉบับที่ 8 หน้า 140.
- Bogush L.K. , Gromova L.S. การผ่าตัดรักษา empyema วัณโรค ม., 1961.
- Gerasimenko N. I. การผ่าตัดปอดแบบแบ่งส่วนและย่อยในผู้ป่วยวัณโรค ม., 1960.
- Kolesnikov I. S. การผ่าตัดปอด ล., 1960.
- คู่มือการผ่าตัดหลายเล่ม ต. 5 ม. 2503
- Perelman M.I. การผ่าตัดปอดสำหรับวัณโรค โนโวซีบีสค์, 1962.
- Rabukhin A.E. การรักษาผู้ป่วยวัณโรค. ม., 1960.
- Rabukhin A. E. , Strukov A. I. คู่มือวัณโรคหลายเล่ม ม., 1960, เล่ม 1, น. 364.
- Sergeev V. M. กายวิภาคศาสตร์การผ่าตัดของหลอดเลือดของรากปอด ม., 1956.
- Rubinstein G.R. เยื่อหุ้มปอดอักเสบ ม., 1939.
- รูบินสไตน์ จี.อาร์. การวินิจฉัยแยกโรคโรคปอด ต. 1 ม. 2492
- Einis V. L. การรักษาผู้ป่วยวัณโรคปอด ม., 1949.
- Yablokov D. D. เลือดออกในปอด โนโวซีบีสค์ 2487
แหล่งที่มา: Petrovsky B.V. บรรยายเฉพาะเรื่องการผ่าตัดทางคลินิก อ.ม. แพทยศาสตร์ พ.ศ. 2511 (วรรณกรรมการศึกษาสำหรับนักศึกษาสถาบันการแพทย์)
ดูจากการรับประทานอาหารของคุณ คุณไม่สนใจระบบภูมิคุ้มกันหรือร่างกายของคุณเลย คุณมีความเสี่ยงต่อโรคปอดและอวัยวะอื่น ๆ มาก! ถึงเวลาที่จะรักตัวเองและเริ่มพัฒนา เป็นเรื่องเร่งด่วนที่จะต้องปรับเปลี่ยนอาหารของคุณ เพื่อลดอาหารที่มีไขมัน แป้ง หวาน และเครื่องดื่มแอลกอฮอล์ให้เหลือน้อยที่สุด กินผักและผลไม้ผลิตภัณฑ์จากนมมากขึ้น ให้อาหารร่างกายด้วยการทานวิตามิน ดื่มน้ำให้มากขึ้น (แร่ธาตุบริสุทธิ์) เสริมสร้างร่างกายของคุณและลดปริมาณความเครียดในชีวิตของคุณ
คุณมีความเสี่ยงต่อโรคปอดในระดับปานกลาง
จนถึงตอนนี้ก็ดี แต่ถ้าคุณไม่เริ่มดูแลเธออย่างระมัดระวังมากขึ้น โรคปอดและอวัยวะอื่น ๆ จะไม่ทำให้คุณรอ (หากยังไม่มีข้อกำหนดเบื้องต้น) และยังมีไข้หวัด ปัญหาเกี่ยวกับลำไส้ และ "ความสุข" อื่นๆ ของชีวิตตามมาด้วย ภูมิคุ้มกันอ่อนแอ. คุณควรคิดถึงการควบคุมอาหาร ลดไขมัน แป้ง ขนมหวาน และแอลกอฮอล์ให้เหลือน้อยที่สุด กินผักและผลไม้ผลิตภัณฑ์จากนมมากขึ้น ในการบำรุงร่างกายด้วยการทานวิตามิน อย่าลืมว่าต้องดื่มน้ำมากๆ (น้ำแร่บริสุทธิ์แน่นอน) เสริมสร้างร่างกายให้แข็งแรง ลดปริมาณความเครียดในชีวิต คิดเชิงบวกมากขึ้น แล้วระบบภูมิคุ้มกันของคุณจะแข็งแกร่งไปอีกหลายปี
ยินดีด้วย! ติดตามมัน!
คุณใส่ใจเรื่องโภชนาการ สุขภาพ และระบบภูมิคุ้มกันของคุณ ดำเนินต่อไปด้วยจิตวิญญาณเดียวกันและปัญหาเกี่ยวกับปอดและสุขภาพโดยทั่วไปของคุณจะไม่รบกวนคุณไปอีกหลายปี อย่าลืมว่าสาเหตุหลักมาจากการรับประทานอาหารที่ถูกต้องและการมีวิถีชีวิตที่มีสุขภาพดี กินอาหารที่เหมาะสมและดีต่อสุขภาพ (ผลไม้ ผัก ผลิตภัณฑ์จากนม) อย่าลืมดื่มน้ำบริสุทธิ์เยอะๆ เสริมสร้างร่างกายให้แข็งแรง คิดบวก แค่รักตัวเองและร่างกายของคุณ ดูแลมัน แล้วมันก็จะตอบแทนความรู้สึกของคุณอย่างแน่นอน

