Indikasi dan kontraindikasi untuk perawatan bedah tuberkulosis. Operasi pada paru-paru untuk TBC: indikasi dan jenis operasi, rehabilitasi, ulasan. Jalannya operasi dan risiko komplikasi
Setiap tahun metode perawatan bedah pasien tuberkulosis paru ditingkatkan. Pengenalan berbagai jenis reseksi paru ke dalam praktek, keberhasilan terapi antibiotik, bronkologi, anestesiologi dan resusitasi memungkinkan untuk merevisi indikasi untuk sejumlah operasi yang tersebar luas.
Beberapa operasi yang digunakan sebelumnya telah benar-benar kehilangan signifikansinya (operasi Leott), beberapa digunakan sangat jarang (operasi pada saraf frenikus, operasi untuk penghancuran adhesi pleura pada pneumotoraks buatan, dll.).
Tempat terkemuka di antara metode perawatan bedah ditempati oleh reseksi bagian jaringan paru-paru yang terkena. Pengangkatan lobus atau segmen paru yang terkena memiliki sejumlah keuntungan yang tidak diragukan dibandingkan operasi lain karena radikalitas relatif dan intervensi satu tahap. Teknik operasi yang dikembangkan secara menyeluruh, kesempurnaan anestesi modern dengan metode endotrakeal dan resusitasi menciptakan kondisi untuk keamanan praktis menggunakan reseksi paru yang ekonomis dengan persentase komplikasi minimal pada periode pascaoperasi.
Reseksi paru yang ekonomis juga dapat dilakukan pada kedua sisi dengan proses terbatas bilateral - dalam dua tahap atau sekaligus, tergantung pada indikasi. Pengangkatan seluruh paru-paru yang terkena - pulmonektomi - adalah operasi traumatis dan digunakan pada pasien, sebagai aturan, yang sakit untuk waktu yang lama, dengan lesi total pada satu paru-paru. Secara alami, dalam kelompok pasien yang paling parah ini, operasi traumatis - pengangkatan paru-paru - tidak dapat dianggap sebagai intervensi yang aman.
Kemungkinan komplikasi selama pulmonektomi baik selama operasi maupun pada periode pasca operasi, meskipun jarang, dapat menutupi hasil intervensi bedah.
Berbagai manifestasi tuberkulosis paru yang memerlukan perawatan bedah tidak dapat mengandalkan keberhasilan dari penggunaan hanya satu metode - reseksi jaringan paru-paru yang terkena. Meskipun posisi terdepan saat ini ditempati oleh reseksi paru, banyak dari operasi yang digunakan sebelumnya tidak kehilangan signifikansinya dan, dengan indikasi yang tepat, memberikan persentase yang tinggi. tindakan terapeutik. Intervensi bedah tersebut termasuk thoracoplasty dalam berbagai modifikasi, cavernotomy dalam berbagai versi, pneumolisis ekstrapleural, dan operasi lain yang jarang digunakan.
Dalam beberapa tahun terakhir, perhatian besar ahli bedah telah ditarik ke operasi plastik dan rekonstruktif pada bronkus dengan stenosis dan fistula bronkus etiologi tuberkulosis. Ahli bedah menaruh banyak perhatian pada perawatan bedah bronkoadenitis pada fase kaseifikasi kalsifikasi. Operasi yang dikembangkan pada anak-anak dan remaja dengan perubahan meta dan pasca-tuberkulosis di paru-paru dan bronkus harus dianggap sebagai keberhasilan yang serius.
Capaian beberapa tahun terakhir antara lain keberhasilan ahli bedah dalam mengatasi hambatan usia dalam intervensi bedah pada pasien tuberkulosis di usia tua. Usia 55 dan 60 tahun tidak bisa lagi dijadikan alasan untuk menolak perawatan bedah bagi pasien tuberkulosis paru. Reseksi paru-paru yang ekonomis, kavernotomi, dan sejumlah operasi lainnya dapat ditoleransi secara memuaskan oleh pasien lanjut usia dengan persentase komplikasi yang sedikit meningkat pada periode pascaoperasi.
Penggunaan pembedahan yang lebih luas pada pasien lanjut usia dengan tuberkulosis dapat secara signifikan mempengaruhi pemulihan fokus tuberkulosis, karena terapi antibiotik pada orang tua jauh kurang efektif dibandingkan pada orang muda.
Data beberapa tahun terakhir menunjukkan persentase yang cukup signifikan dari kombinasi tuberkulosis paru dengan penyakit tumor. Ditemukan bahwa dalam 5,8% kasus kanker paru-paru berkembang dengan latar belakang perubahan tuberkulosis. Frekuensi perkembangan proses tumor dengan latar belakang perubahan tuberkulosis spesifik meningkat seiring bertambahnya usia pasien. Data ini harus diperhitungkan ketika mendiskusikan rencana perawatan untuk pasien tuberkulosis di usia tua dan mencondongkan pendapat dokter dalam kasus kesulitan diagnostik diferensial ke arah kemungkinan operasi bedah.
Pencapaian beberapa tahun terakhir di bidang bedah paru-paru dan bronkial telah difasilitasi oleh kemajuan baik dalam diagnosis lesi bronkopulmoner, dan dalam anestesiologi dan resusitasi. Peran penting dalam keberhasilan pengembangan reseksi paru dimainkan oleh instrumen (UKB, UKL, AS, dll.) yang dirancang oleh insinyur Soviet dan diproduksi oleh industri medis kami.
Metode diagnostik modern - pemeriksaan sinar-X menggunakan tomografi, pemeriksaan bronkologi dengan mempelajari sekresi yang disedot, penggunaan tusukan nodus trakeobronkial dan, jika perlu, bronkografi, dengan mempertimbangkan data klinis umum - memungkinkan, sebagai suatu peraturan, untuk menetapkan indikasi untuk operasi.
Untuk indikasi intervensi bedah, perlu diketahui sifat dan fase proses tuberkulosis, lokasi topikal (lobus, segmen paru) dari lesi utama dan perubahan pada bronkus.
Persyaratan modern untuk pemeriksaan pra operasi meliputi:
- 1) penilaian kondisi umum pasien dan data laboratorium (darah, urin, dll.);
- 2) kondisi dari sistem kardio-vaskular(elektrokardiogram);
- 3) penentuan fungsi pernafasan;
- 4) interpretasi sinar-X tentang sifat dan tingkat proses;
- 5) kondisi bronkus berdasarkan pemeriksaan bronkologis.
Dengan indikasi yang tepat, studi tambahan dilakukan: hipertensi ditentukan dalam sirkulasi paru dengan memeriksa pembuluh paru dan ruang jantung; melakukan diagnosa radioisotop aliran darah dan ventilasi paru-paru, tusukan transbronkial dan transtoraks dan pemeriksaan punctate (termasuk untuk miselium jamur dan sel tumor atipikal), menentukan resistensi flora terhadap antibiotik.
Berdasarkan data yang diperoleh, indikasi paling objektif untuk intervensi bedah tertentu diletakkan.
Pembedahan TB paru biasanya merupakan intervensi terencana dan terencana, dengan mempertimbangkan kompleksitas terapi antibiotik dan sejumlah tindakan persiapan terapeutik.
Namun, seringkali perkembangan penyakit mengambil karakter seperti itu (perkembangan proses yang cepat, pembentukan rongga abses, dll.) sehingga intervensi bedah menjadi mendesak, dan dengan perdarahan paru, pneumotoraks tegang atau hemotoraks, dengan asfiksia abturasi, ketika penundaan adalah "seperti kematian", darurat diperlukan intervensi bedah. Departemen bedah paru modern harus siap memberikan perawatan darurat dan darurat.
Setiap operasi untuk tuberkulosis paru memiliki indikasi dan fitur kinerjanya sendiri.
Ada dua kelompok utama pasien yang perawatan bedahnya merupakan tahap intervensi yang paling tepat dan perlu dengan latar belakang: pengobatan jangka panjang obat antibakteri tertentu. Kelompok pertama termasuk pasien dengan perubahan morfologis yang relatif terbatas, tetapi X-ray yang menempati satu atau dua segmen dan tidak melampaui lobus (konglomerat fokus, kaseoma, dll.). Pada pasien ini, jika tidak ada efek terapi antibiotik yang ditetapkan, intervensi bedah yang paling diindikasikan adalah reseksi paru-paru yang ekonomis untuk mencegah transisi mereka ke kelompok pasien dengan tuberkulosis berserat-kavernosa - ekskretor basil, kontak dengan yang berbahaya bagi orang lain. Reseksi paru ekonomis memberikan persentase efek klinis yang tinggi (90-95) dan persentase komplikasi yang minimal.
Kelompok kedua mencakup pasien dengan proses yang lebih umum (tuberkulosis fibrosa-kavernosa), dalam banyak kasus jangka panjang. Pasien-pasien ini sering memiliki penyakit penyerta dan perubahan pada organ dan sistem yang terakumulasi di bawah pengaruh keracunan yang berkepanjangan. Sangat sering mereka memiliki reaksi toksik dan alergi terhadap penggunaan obat antibakteri, hingga intoleransi total terhadap obat.
Tidak ada operasi bedah terpadu untuk pasien dalam kelompok ini. Untuk memilih intervensi yang paling tepat untuk pasien tertentu, kita harus memilah-milah seluruh gudang operasi yang ada dan kombinasinya. Pada pasien ini, kavernotomi harus lebih banyak digunakan.
Seringkali pasien seperti itu memerlukan operasi multi-tahap. Pilihan tepat operasi dan implementasinya yang tepat waktu memungkinkan untuk mencapai kesembuhan bagi pasien, membuatnya basi dan berbadan sehat.
Karakteristik proses paru-paru
Meskipun sejumlah besar metode pengobatan bedah tuberkulosis paru, penggunaannya harus dibatasi pada bentuk penyakit tertentu. Titik referensi untuk penggunaan intervensi bedah adalah esensi patoanatomi dari proses tersebut. Indikasi utama untuk metode bedah pengobatan adalah gua, kaseoma besar, tumor dan proses purulen-nekrotik lainnya di paru-paru, serta pleura, yang tidak dapat diobati dengan obat antibakteri dan metode pengobatan non-spesifik lainnya. Tidak adanya Mycobacterium tuberculosis dalam dahak bukan merupakan kontraindikasi untuk pembedahan. Beberapa bentuk tuberkulosis paru harus diklasifikasikan sebagai "bedah", yaitu, tunduk pada perawatan bedah.
Bentuk-bentuk ini termasuk fokus enkapsulasi besar, yang disebut tuberkuloma (caseomas) paru-paru dengan pembusukan (tidak dapat perawatan obat); lesi berkapsul di paru-paru, yang merupakan subjek diagnosis banding antara tuberkulosis dan blastoma; fokus enkapsulasi besar tanpa kerusakan, tetapi dengan ekskresi berkala Mycobacterium tuberculosis dengan dahak, dengan keracunan kronis, tidak dapat menerima paparan obat; rongga terisolasi dengan kapsul yang diucapkan, atelektasis hipoventilasi lobar dengan pembusukan; mengalir lamban dan tidak mengalami kemunduran lobitis dengan pembusukan; lesi total unilateral pada paru-paru; stenosis bronkus utama dan lobar; radang selaput dada lapis baja, memperumit fungsi pernapasan dan sirkulasi; empiema tuberkulosis pada pleura; tuberkulosis kavernosa-sirosis dengan luas terbatas, diperumit oleh perubahan bronkiektasis, terancam sehubungan dengan perkembangan amiloidosis, insufisiensi kardiovaskular dan penyakit lainnya; limfadenitis kaseosa dari sekelompok kelenjar getah bening, menyebabkan keracunan, dan kadang-kadang stenosis bronkus atau perforasi dinding bronkus atau pembuluh darah.
Perawatan bedah dari proses semacam itu dibenarkan oleh fakta bahwa mereka dibatasi secara anatomis dan pada saat yang sama tidak terpengaruh oleh tindakan terapeutik lainnya. Penyakit yang menyertai selama periode kompensasi (cacat jantung yang dikompensasi, diabetes, epilepsi, dll.) tidak berfungsi sebagai dasar untuk menolak intervensi bedah.
Intervensi bedah tidak diindikasikan pada pasien dengan kavernosa bilateral yang luas dan proses diseminata, serta pada pasien dengan lesi bronkial yang luas. Peran khusus dalam perawatan bedah pasien tuberkulosis paru adalah obat antibakteri. Terapi antibakteri sering memungkinkan Anda untuk mengubah sifat proses, mentransfernya dari fase infiltratif ke fase remisi dan pemadatan, menghilangkan gejala keracunan, dan mempromosikan resorpsi fokus penyebaran bronkogenik. Jadi, dalam beberapa kasus, adalah mungkin untuk memindahkan pasien dari keadaan tidak dapat dioperasi ke keadaan yang dapat dioperasi. Berkat penggunaan obat antibakteri, bentuk laring yang parah dan lokalisasi tuberkulosis ekstrapulmoner lainnya, yang merupakan kontraindikasi untuk intervensi bedah untuk tuberkulosis paru, hampir sepenuhnya hilang.
Obat antibakteri dapat mencegah sejumlah komplikasi pasca operasi, dan ketika mereka muncul, berhasil menanganinya. Antibakteri umum dan lokal dan terapi desensitisasi dan anti-inflamasi non-spesifik yang dilakukan secara bersamaan juga berkontribusi pada peningkatan sistem bronkial, yang diperlukan untuk keberhasilan penyelesaian operasi. Oleh karena itu, dalam kasus di mana tidak ada indikasi untuk intervensi bedah mendesak dan ketika tidak ada intoleransi terhadap obat dan resistensi obat yang parah, pasien harus menjalani persiapan antibakteri pra operasi menggunakan berbagai kombinasi obat. Durasi terapi antibiotik sebelum operasi tergantung pada sifat prosesnya. Dimungkinkan untuk menilai efektivitas kemoterapi setelah 4-6 bulan, dan kadang-kadang bahkan lebih awal.
Dengan adanya perubahan positif, pengobatan dengan obat antibakteri harus dilanjutkan. Dengan tidak adanya kecenderungan perbaikan progresif, pasien harus ditawarkan perawatan bedah.
Resistensi yang berkembang dari mycobacterium tuberculosis terhadap obat antibakteri bukan merupakan kontraindikasi untuk operasi jika operasi diperlukan karena sifat prosesnya. Karena streptomisin, selain sifat tuberkulostatik, memiliki spektrum aksi yang luas pada flora sekunder, diinginkan untuk menyimpan obat ini untuk pengobatan pasca operasi.
Pereda nyeri selama operasi paru-paru
Pengalaman jangka panjang dari klinik bedah Central Institute of Tuberculosis dan sejumlah klinik besar lainnya dan lembaga anti-tuberkulosis telah menunjukkan bahwa kombinasi endotrakeal superfisial atau anestesi endobronkial tidak menyebabkan eksaserbasi dan wabah proses tuberkulosis.
Melakukan anestesi selama operasi pada paru-paru memiliki karakteristik tersendiri terkait dengan teknik yang digunakan dalam kasus tersebut. teknik bedah dan adanya pneumotoraks bedah terbuka lebar, serta sifat penyakit itu sendiri dan seringkali keadaan fungsional pasien tuberkulosis yang parah.
Selama operasi pada paru-paru, berbagai metode anestesi digunakan:
- 1) anestesi endotrakeal inhalasi;
- 2) anestesi endotrakeal dengan obturasi buatan atau tamponade bronkus utama atau lobar paru yang terkena;
- 3) anestesi endobronkial dengan ventilasi satu paru dari paru-paru yang sehat dan blokade yang terkena;
- 4) anestesi dengan penggunaan tabung endotrakeal dua saluran untuk intubasi bronkus yang terpisah.
Penggunaan tabung endotrakeal saluran ganda memungkinkan untuk mengisolasi paru-paru yang terkena dari paru-paru yang sehat dan secara terpisah memberikan ventilasi pada setiap paru-paru tanpa mengganggu anestesi. Dalam hal ini, sputum dapat diaspirasi baik dari bronkus utama dan lobus bawah kanan maupun kiri. Dalam hal ini, indikasi penggunaan tabung saluran ganda dalam anestesiologi paru telah berkembang secara signifikan. Yang utama adalah:
- 1) intervensi bedah tentang perdarahan paru, proses supuratif, tuberkulosis kavernosa dalam kombinasi dengan bronkiektasis, empiema dengan fistula bronkial, tuberkulosis berserat-kavernosa kronis dengan pelepasan dahak basil, neoplasma ganas;
- 2) intervensi bedah bilateral simultan, pengangkatan paru-paru atau lobus paru-paru, thoracoplasty dan plasti otot pada pasien dengan fistula bronkial;
- 3) posisi lateral pasien yang mengeluarkan sputum dalam jumlah banyak.
Blokade selektif bronkus utama dan lobar membantu melindungi saluran udara dari masuknya dahak dan darah yang terinfeksi ke area paru-paru yang utuh, serta untuk mencegah kebocoran campuran gas-narkotika dan, sebagai akibatnya, pelanggaran ventilasi paru dengan adanya fistula bronkial pada pasien.
Anestesi superfisial (pada tingkat pertama tahap bedah) selama operasi pada paru-paru dapat diberikan dengan kombinasi berbagai obat. Kombinasi anestesi yang rasional memungkinkan tidak hanya untuk mencapai tingkat anestesi yang paling menguntungkan dengan bantuan dosis yang sangat kecil, tetapi juga untuk mengambil keuntungan dari sifat positifnya yang penting: keamanan ledakan, luasnya tindakan terapeutik, pengendalian tindakan, dll.
Penggunaan obat-obatan untuk algesia neuroleptial dalam kombinasi dengan berbagai anestesi memberikan penghilang rasa sakit yang lengkap dan mengurangi tingkat risiko bedah.
Campuran ferro-oksigen-halotan sebagian besar memenuhi persyaratan dasar anestesiologi paru. Tindakan gabungan nitrous oxide dengan halotan memberikan anestesi terkontrol dan perlindungan tubuh dari reaksi patologis dan efek berbahaya pada fungsi tubuh vital selama operasi. Pemblokiran ganglio dan aksi seperti curare dari halotan dapat digunakan secara rasional dalam operasi toraks yang sangat traumatis pada pasien dengan tuberkulosis paru, terutama pada intervensi bedah berulang, seperti oklusi transperikardial tunggul bronkus utama.
Campuran nitrous-eter-oksigen masih banyak digunakan dalam operasi toraks pada pasien dengan tuberkulosis paru, meskipun ini terkait dengan penyakit yang terkenal. potensi bahaya saat menggunakan elektrokoagulator dan pisau listrik. Bahaya ledakan dapat dicegah jika ahli bedah dapat menolak penggunaan elektrokoagulator dan pisau listrik selama operasi pada paru-paru, dan berkurang secara signifikan ketika paru-paru yang dioperasikan dimatikan dari ventilasi menggunakan metode khusus intubasi dan bronkoblokade.
Ventilasi buatan pada paru-paru dilakukan secara manual atau dengan respirator yang diatur dalam volume atau frekuensi (RO-1, RO-3, RO-5, AND-2). Saat menghitung volume menit ventilasi paru, perlu untuk fokus pada komposisi gas darah arteri dan keseimbangan asam basa.
Kepatuhan terhadap prinsip penggantian darah yang memadai dan bertahap merupakan syarat penting untuk kelancaran anestesi selama operasi toraks pada pasien dengan tuberkulosis paru.
Hemotransfusi dimulai, sebagai suatu peraturan, dari saat kehilangan darah, yaitu dari awal operasi, dan persis sesuai dengan kehilangan darah pada semua tahap intervensi bedah.
Indikasi untuk berbagai jenis perawatan bedah untuk tuberkulosis paru
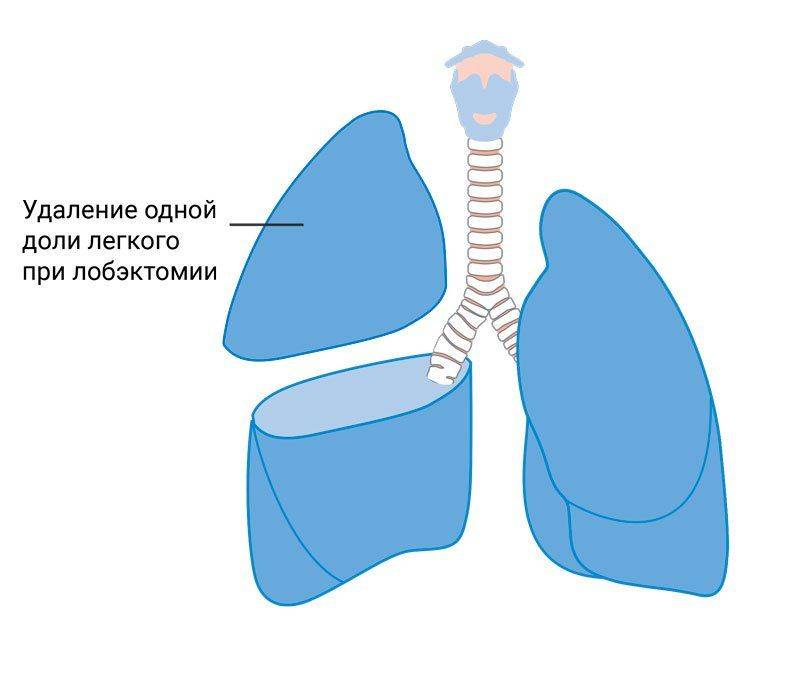
Pada tingkat perkembangan bedah paru saat ini, yang paling menjanjikan untuk proses terbatas adalah reseksi paru yang ekonomis (reseksi baji, segmentektomi, lobektomi).
Volume reseksi ditentukan oleh batas anatomi proses. Jumlah terbesar fokus padat dan perubahan fibrosa di bagian paru yang tersisa bukanlah dasar untuk memperluas volume reseksi. Dengan adanya perubahan pada pleura atau radang selaput dada karena pengobatan dengan pneumotoraks buatan, reseksi parsial harus disertai dengan dekortikasi bagian paru yang tersisa. Dalam kasus perubahan kavernosa-sirosis di paru-paru berkembang di foyer pneumonia tuberkulosis primer, reseksi harus disertai dengan pengangkatan kelenjar getah bening yang terkena.
Indikasi untuk berbagai jenis operasi untuk tuberkulosis paru tercantum di bawah ini.
RESEKSI WEDGE .
- 1. Caseoma yang terletak di perifer tanpa disintegrasi.
- 2. Rongga terisolasi kecil yang terletak di perifer dibersihkan tanpa perubahan inflamasi pada jaringan paru-paru di sekitarnya.
RESEKSI SEGMENTAL (SEGMENTEKTOMI) .
- 1. Rongga terisolasi yang terletak di satu atau dua segmen paru-paru.
- 2. Kaseoma paru dengan diameter lebih dari 3 cm.
- 3. Rongga kecil yang terisolasi di segmen yang berbeda dari satu paru-paru (dalam kasus ini, satu segmen dikeluarkan dari lobus yang berbeda).
- 4. Rongga kecil pada pneumotoraks intra dan ekstrapleural yang tidak efektif.
- 5. Besar tuberkulosis fokal(konglomerasi) dengan atau tanpa pembusukan dengan adanya keracunan dengan ketidakefektifan terapi antibiotik jangka panjang (TB fokal tanpa keracunan menurut indikasi profesional: guru, pendidik lembaga anak, dll.).
PENGHAPUSAN PARU-PARU .
- 1. Rongga besar dalam satu lobus.
- 2. Polycavernosis satu lobus.
- 3. Lobus saat ini (tuberkulosis kavernosa-sirosis, menangkap lobus paru-paru).
- 4. Gua yang tidak runtuh dan berubah bentuk pada pneumotoraks dan oleothorax intra dan ekstrapleural yang tidak efektif atau dengan thoracoplasty yang tidak efektif.
- 5. Jika prosesnya menyebar ke lobus atas dan tengah paru-paru kanan, dapat dilakukan bilobektomi. Dalam kasus ini, torakoplasti korektif tambahan diperlukan.
- 6. Dengan proses serupa di satu lobus paru-paru, lobektomi berurutan dapat dilakukan di kedua sisi.
PENGOBATAN PARU-PARU (Pulmonektomi) .
- 1. Tuberkulosis kavernosa pada satu paru dengan penyebaran bronkogenik yang luas pada sisi yang sama.
- 2. Polikavernosis satu paru.
- 3. Kekalahan seluruh paru-paru di bawah thoracoplasty.
- 4. Paru-paru rusak (tuberkulosis paru sirosis kavernosus).
- 5. Tuberkulosis paru infiltratif dengan keterlibatan total seluruh paru (pneumonia kaseosa).
Catatan. Proses yang terbatas di paru-paru lainnya bukan merupakan kontraindikasi untuk pulmonektomi, terutama untuk indikasi vital.
Reseksi lobus paru atau seluruh paru adalah metode pengobatan yang paling tepat untuk stenosis bronkial bersamaan di bagian paru yang terkena dan untuk kombinasi tuberkulosis dengan proses supuratif atau tumor di paru.
Dalam kasus reseksi paru-paru yang luas (bilobektomi di sebelah kanan, pengangkatan lebih dari tiga segmen di sebelah kiri), serta dengan sejumlah besar fokus di bagian paru-paru yang tersisa selama reseksi parsial, dianjurkan untuk melakukan torakoplasti korektif satu tahap untuk mengurangi volume rongga pasca-reseksi. Untuk memperbaiki volume rongga dada setelah reseksi, dianjurkan juga untuk menerapkan pneumoperitoneum atau perpindahan plastik diafragma. Setelah pengangkatan paru-paru untuk dengan cepat melenyapkan rongga pleura dan mencegah perpindahan tajam mediastinum, diinginkan untuk melakukan thoracoplasty 2-4 minggu setelah pengangkatan paru-paru.
DEKORTIKASI PARU-PARU . Radang selaput dada yang berkembang setelah pengobatan dengan pneumotoraks buatan atau radang selaput dada eksudatif di masa lalu.
Dekortikasi paru-paru dilakukan sebagai operasi independen untuk meningkatkan ekskursi pernapasan dan volume paru-paru atau sebagai tambahan untuk reseksi paru parsial dan lobektomi.
PLEUREKTOMI .
- 1. Radang selaput dada, yang ada untuk waktu yang lama dengan deformitas parah dan mobilitas terbatas pada separuh dada yang sesuai, tanpa perubahan tuberkulosis yang nyata di paru-paru.
- 2. Empiema tuberkulosis unilateral pada pleura tanpa adanya perubahan tuberkulosis yang nyata di paru-paru.
- 3. Dalam kasus luar biasa, dengan pleuritis lapis baja bilateral atau empiema, tanpa kerusakan paru-paru, pleurektomi sekuensial bilateral dapat dilakukan.
PLEURECTOMY DENGAN RESEKSI PARU PARSIAL .
- 1. Pleuritis lapis baja jangka panjang dengan adanya perubahan tuberkulosis di paru yang sama (rongga, kaseoma, fokus kaseosa), terbatas tidak lebih dari satu lobus.
- 2. Empiema tuberkulosis pada pleura dengan adanya perubahan serupa di paru-paru yang sama atau fistula bronkopleural.
- 3. Pleuritis lapis baja unilateral atau empiema pleura dengan perubahan tuberkulosis terbatas pada paru di bawahnya atau tanpa perubahan tersebut, dengan rongga terisolasi atau kaseoma di paru lainnya, dapat menjadi indikasi untuk intervensi bilateral berurutan: pleurektomi dengan atau tanpa reseksi parsial pada satu sisi dan reseksi parsial paru-paru atau operasi lain (pneumolisis ekstrapleural, thoracoplasty, cavernotomy) pada paru-paru lainnya.
PLEUROPULMONEKTOMI . Empiema pleura unilateral atau pleuritis lapis baja dengan proses kavernosa yang menangkap seluruh paru di sisi empiema atau dengan degenerasi fibrosanya.
Jika permukaan luka terkontaminasi dengan nanah dari rongga empiema, torakoplasti tambahan direkomendasikan lebih sering.
CAVERNOTOMI (DAN DRAINASE GUA) .
- 1. Gua-gua besar atau raksasa yang terisolasi.
- 2. Gua cacat setelah thoracoplasty tidak efektif, jika reseksi tidak diindikasikan.
- 3. Kekambuhan tuberkulosis kavernosa setelah reseksi parsial paru, jika pengangkatan jaringan paru yang tersisa tidak diindikasikan.
Pengembangan lebih lanjut dari operasi kavernotomi memberikan alasan untuk merekomendasikan modifikasi modernnya:
- 1) cavernotomy dengan plasti otot simultan dari rongga yang dibersihkan;
- 2) kavernotomi dalam kombinasi dengan torakoplasti posterior-atas, dilakukan secara simultan dari akses aksila untuk menutup rongga lobus atas;
- 3) kombinasi kavernotomi dengan ligasi bronkus lobus secara simultan;
- 4) kombinasi kavernotomi dengan ligasi simultan bronkus lobaris dan bedah plastik otot rongga rongga yang terbuka.
PLASTY OTOT DAN KULIT-OTOT .
- 1. Rongga yang tersisa dan fistula bronkial yang tersisa setelah kavernotomi.
- 2. Rongga sisa empiema dan fistula bronkial setelah torakoplasti yang diperpanjang untuk empiema atau komplikasi setelah reseksi paru. Sebagai aturan, otot bertangkai dan flap muskuloskeletal dengan nutrisi arteri yang cukup digunakan.
PNEUMOLISIS EKSTRAPLEURAL .
- 1. Prosesus kavernosa segar tidak diindikasikan untuk reseksi paru.
- 2. Gua-gua di lobus atas paru-paru tanpa perubahan fibrotik yang nyata pada jaringan paru-paru di sekitarnya dengan rongga pleura yang ditumbuhi, di bawah kondisi yang disebutkan dalam paragraf 1.
- 3. Dengan adanya proses kavernosa bilateral yang serupa, pneumolisis ekstrapleural dapat dilakukan secara berurutan di kedua sisi.
Catatan. Pneumolisis ekstrapleura dengan tamponade rongga ekstrapleura dapat digunakan untuk menghentikan perdarahan paru dengan penurunan fungsi pernapasan. Menurut indikasi individu, operasi berikut dapat diterapkan:
- a) reseksi bronkus utama dan lobaris dengan stenosis sikatriks dan adenoma bronkus;
- b) oklusi bronkial atau ligasi pembuluh darah paru jika tidak mungkin dilakukan intervensi lain untuk menghentikan perdarahan paru;
- c) torakotomi dan drainase rongga pleura untuk tujuan pengeluaran nanah dan pencucian yang konstan; torakotomi dengan reseksi tulang rusuk atau tulang rusuk sebagai operasi paliatif untuk mengurangi keracunan;
- d) pleuroskopi dan penghancuran adhesi pleura dalam kasus pneumotoraks terapeutik yang tidak efektif;
- e) operasi pada saraf frenikus untuk membuat kelumpuhan kubah diafragma;
- f) tusukan rongga untuk memasukkan zat obat.
Perawatan bedah anak-anak dengan tuberkulosis
Saat ini, intervensi bedah untuk tuberkulosis paru pada anak sepenuhnya dibenarkan dengan indikasi yang tepat. Anak-anak mentolerir operasi bedah pada paru-paru dengan baik, namun, karakteristik masa kanak-kanak harus diperhitungkan sehubungan dengan indikasi dan ketentuan pengobatan pada periode pra operasi. Pengobatan dengan obat kemoterapi sebelum operasi harus dilakukan dengan bentuk sekunder tuberkulosis setidaknya selama 4-6 bulan, dan untuk bentuk primer - 8-12 bulan dan setelah operasi selama 6-12 bulan dengan obat-obatan yang bakterinya tetap sensitif.
Kontingen utama untuk intervensi bedah adalah anak-anak yang sakit dengan bentuk sekunder, yaitu dengan proses berserat-kavernosa.
Indikasi harus didasarkan pada data klinis dan radiologis; harus diingat bahwa pada anak-anak yang diobati dengan obat antibakteri, abacilasi terkadang cepat terjadi, tetapi penyembuhan morfologis tidak terjadi.
Untuk bentuk primer, reseksi segmental atau lobar paling sering diindikasikan dalam kasus berikut.
- 1. Prosesus fibrosa residual yang luas dengan bronkiektasis setelah kompleks primer yang rumit.
- 2. Rongga primer yang tidak sembuh.
- 3. Fokus membatu besar seperti murbei atau kaseoma.
- 4. Pembesaran dan kalsifikasi sebagian kelenjar getah bening paratrakeal dan trakeobronkial, menyebabkan stenosis bronkial dan menyebabkan keracunan kronis.
Metode utama untuk menangani komplikasi setelah reseksi paru-paru
Di antara komplikasi yang terkadang terjadi setelah berbagai jenis reseksi paru, ada yang mengharuskan wajib aktif, terkadang tindakan mendesak. Komplikasi tersebut antara lain sebagai berikut.
- 1. Atelektasis pada bagian paru yang tersisa akibat tersumbatnya bronkus dengan secret atau bekuan darah pada hari-hari pertama setelah pembedahan. Bronkoskopi mendesak diindikasikan untuk aspirasi sekret bronkial, yang dapat diulang sampai atelektasis benar-benar teratasi. Dengan atelektasis jangka panjang yang tidak sembuh, trakeostomi diindikasikan untuk tujuan penyedotan sekret secara teratur dari bronkus dan pemberian antibiotik dan kimotripsin.
- 2. Pneumonia pascaoperasi (unilateral atau bilateral), disertai gejala gagal napas berat. Pengenaan trakeostomi ditunjukkan untuk mengurangi ruang berbahaya, pengisapan dahak secara teratur dan pengenalan zat obat melalui stoma ke dalam pohon trakeobronkial. Dalam kasus gagal napas akut, ventilasi buatan jangka panjang melalui trakeostomi di bawah kendali gas darah dan keseimbangan asam-basa diindikasikan. skor tertinggi nafas buatan berikan perangkat RO-2, RO-3, RO-5, DAN-2.
- 3. Ekspansi paru yang tidak sempurna dan pembentukan rongga sisa pasca reseksi setelah reseksi parsial. Penggunaan thoracoplasty di tanggal awal(2-4 minggu).
- 4. Pembentukan fistula bronkial setelah reseksi parsial merupakan indikasi penggunaan thoracoplasty. Jika terjadinya fistula disertai dengan tension pneumotoraks, drainase yang mendesak ke dalam rongga hemotoraks untuk aspirasi udara konstan dan thoracoplasty berikutnya diindikasikan.
- 5. Fistula bronkial, disertai dengan perkembangan empiema dari rongga sisa pasca reseksi. Ditampilkan thoracoplasty setelah torakotomi pendahuluan dan perawatan terbuka rongga purulen. Tindakan yang sama diindikasikan untuk empiema rongga residual tanpa fistula bronkial.
- 6. Metode yang sangat efektif untuk menghilangkan fistula bronkial setelah pulmonektomi adalah oklusi transsternal, trans-hierikardial dari bronkus utama.
- 7. Untuk pencegahan penyakit tromboemboli, dianjurkan penggunaan antikoagulan langsung (heparin) dan tidak langsung (dicumarin, neodicoumarin, pelentan) pada pasien operasi, mulai hari ke-4 setelah operasi dan dalam waktu 2 minggu setelah operasi, terkendali penelitian laboratorium penentuan protrombin dan koagulogram, agar tidak menyebabkan perdarahan.
- 8. Jika terjadi perdarahan di rongga pleura, torakotomi segera diperlukan untuk mendeteksi pembuluh darah yang berdarah.
Berkat kemajuan yang signifikan dalam pengobatan bedah tuberkulosis paru, sekarang mungkin untuk mencapai penyembuhan bagi pasien bahkan di antara mereka. yang sebelumnya dianggap tidak diindikasikan untuk perawatan bedah dan bahkan tidak dapat disembuhkan.
Setelah intervensi bedah, untuk mengkonsolidasikan efeknya, pasien memerlukan perawatan sanatorium dan terapi antibiotik.
Dengan tuberkulosis? Jawaban atas pertanyaan ini akan tergantung pada stadium penyakit dan karakteristik perjalanannya. Saat ini, banyak bentuk TB dapat disembuhkan dengan pengobatan. Namun, ada kasus ketika terapi konservatif tidak efektif, dan tidak mungkin dilakukan tanpa operasi. Bagaimana operasi ini dilakukan? Dan seberapa cepat tubuh pulih? Pertanyaan-pertanyaan ini menyangkut pasien. Kami akan mencoba menjawabnya di artikel.
Indikasi
Pengobatan modern menawarkan banyak metode terapi konservatif tuberkulosis. Namun, ada tahapan penyakit saat operasi diperlukan. Pembedahan diindikasikan dalam kasus-kasus berikut:
- Jika untuk waktu yang lama tidak ada efek dari terapi obat. Ini mungkin disebabkan oleh fakta bahwa agen penyebab penyakit telah mengembangkan resistensi terhadap obat-obatan. Pada saat yang sama, bahkan obat spektrum luas tidak membantu.
- Jika ada perubahan ireversibel pada jaringan paru-paru dan bronkus, serta dalam kelenjar getah bening.
- Jika komplikasi parah dan mengancam jiwa terjadi: nanah di bronkus, perdarahan hebat, pertumbuhan jaringan fibrosa di parenkim.
- Jika pasien didiagnosis dengan bentuk tuberkulosis yang parah dengan pembentukan fokus konfluen, area pembusukan jaringan, eksaserbasi yang sering dan pelepasan bakteri.
Operasi paru-paru untuk tuberkulosis dalam banyak kasus dilakukan secara terencana. Operasi darurat jarang diperlukan. Hal ini diperlukan hanya dengan perdarahan hebat atau perkembangan penyakit yang cepat, ketika nyawa pasien terancam.
Kontraindikasi
Namun, ada patologi di mana operasi tidak mungkin dilakukan. Penyakit-penyakit berikut merupakan kontraindikasi untuk intervensi bedah:
- patologi kardiovaskular yang parah;
- penyakit pada organ ekskresi yang disertai dengan gagal ginjal;
- penyakit hati dengan disfungsi organ yang parah;
- kerusakan luas pada jaringan paru-paru.
Dengan patologi seperti itu, risiko kematian sangat tinggi. Namun, terkadang penyakit jantung dipicu oleh tuberkulosis itu sendiri. Dalam kasus ini, operasi biasanya mengarah pada peningkatan kesejahteraan pasien. Hanya dokter yang dapat membuat keputusan tentang kebutuhan dan keamanan intervensi bedah, setelah menilai kondisi pasien sebelumnya.
Operasi tidak dilakukan bahkan jika ada kemungkinan penyembuhan dengan bantuan terapi konservatif. Intervensi bedah hanya dilakukan dalam kasus-kasus ekstrem, ketika tidak ada jalan keluar lain.
Jenis operasi
Pada paru-paru dengan tuberkulosis? Ada beberapa jenis intervensi bedah, dan masing-masing dilakukan secara berbeda. Pilihan metode perawatan bedah tergantung pada stadium penyakit dan tingkat kerusakan paru.
Semua operasi pada paru-paru untuk tuberkulosis dapat dibagi menjadi dua kelompok:
- radikal;
- bedah kolaps.
Operasi radikal termasuk pneumektomi, di mana pasien benar-benar diangkat dari paru-paru yang terkena. Ini hanya diperlukan dalam kasus yang paling parah. Kelompok intervensi bedah yang sama termasuk lobektomi - pengangkatan sebagian paru-paru.
Operasi kolaps lebih lembut dan tidak terlalu traumatis. Tujuan mereka adalah untuk membuka rongga gua. Ada beberapa jenis operasi tersebut:
- torakoplasti;
- kavernotomi;
- pleurektomi.
Mempersiapkan operasi
Sebelum operasi paru-paru untuk tuberkulosis, pemeriksaan diagnostik menyeluruh dilakukan. Ini diperlukan untuk menyingkirkan patologi lain: kanker, sarkoidosis, invasi cacing pada sistem pernapasan.
Kemudian mulailah mempersiapkan pasien untuk operasi. Itu dilakukan dalam beberapa tahap:
- Pasien sedang menjalani kemoterapi dengan obat anti tuberkulosis khusus.
- Jika perlu, agen antihistamin, imunomodulator dan detoksifikasi termasuk dalam rejimen pengobatan.
- Pasien terhubung ke perangkat khusus untuk mempertahankan pernapasan.

Kemudian lanjutkan langsung ke operasi. Itu berlangsung rata-rata 1 hingga 3 jam. Periode pasca operasi memakan waktu 2 hingga 5 hari. Pada saat ini, pasien secara bertahap pulih, seiring waktu, dokter mengizinkannya untuk bangun dan berjalan.
Pneumektomi
Pneumektomi adalah operasi untuk mengangkat paru-paru untuk tuberkulosis. Ini dilakukan hanya dalam kasus yang paling parah. Indikasi untuk pneumonektomi adalah:
- beberapa rongga dalam satu paru-paru;
- pneumonia kaseosa;
- proses purulen di fokus;
- tuberkulosis sirosis;
- empisema.
Operasi ini tidak dapat dilakukan dengan tuberkulosis bilateral. Paru-paru kedua harus benar-benar sehat, karena setelah pneumoektomi akan memiliki beban ganda.
Ahli bedah membuat sayatan di ruang interkostal kelima. Kemudian dokter mengangkat paru-paru yang terkena, memotong ligamen dan pleura. Pembuluh darah paru-paru dipotong dan diikat. Ini diikuti dengan pengangkatan bronkus utama. Sebuah tabung drainase ditempatkan di sayatan bedah dan jahitan diterapkan. Setelah beberapa hari, drainase dihilangkan.
Ini adalah operasi tersulit yang membutuhkan rehabilitasi panjang. Kapasitas kerja penuh dipulihkan hanya setelah 1 tahun.

Lobektomi
Pengangkatan sebagian paru digunakan jika perubahan patologis terkonsentrasi di area terbatas. Teknik operasinya mirip dengan pneumektomi, tetapi tidak seluruh paru-paru diangkat sepenuhnya, tetapi hanya area yang terkena. Ada dua jenis lobektomi:
- Kecil. Dalam hal ini, area yang terkena dipotong dengan pisau bedah. Operasi semacam itu dilakukan jika perubahan patologis telah mempengaruhi seluruh lobus paru-paru.
- presisi. Ini digunakan untuk lesi yang dangkal. Area dengan perubahan patologis dihilangkan menggunakan elektrokoagulator atau laser.
Jika operasi berjalan tanpa komplikasi, maka setelah 14 hari pasien dipulangkan dari rumah sakit. Durasi periode pemulihan tergantung pada usia dan kesehatan umum pasien. Pada pasien muda, kinerja dipulihkan setelah 2-3 bulan. Pada lansia, proses rehabilitasi bisa tertunda hingga enam bulan.

Torakoplasti
Torakoplasti digunakan ketika paru-paru yang sakit menempati volume besar di dada dan mengalami kompresi. Selama operasi ini, tulang rusuk bagian atas pasien diangkat seluruhnya atau sebagian. Ini mengarah pada fakta bahwa ketegangan di paru-paru yang terkena menghilang. Akibatnya, fokus gua mereda dan tumbuh terlalu besar. Operasi dilakukan jika pasien dikontraindikasikan dalam lobektomi. Thoracoplasty tidak dilakukan dengan kerusakan pada bronkus, kondisi pasien yang serius dan dengan kerusakan pada bagian bawah paru-paru.
Kavernotomi
Selama operasi ini, ahli bedah membuka rongga. Rongga dibersihkan dari nanah dan dicuci. Selanjutnya dilakukan terapi terbuka: khusus obat-obatan. Setelah dinding rongga mereda, thoracoplasty dilakukan. Dalam beberapa kasus, operasi tambahan tidak diperlukan, dan luka dijahit segera setelah debridement dan perawatan.
Operasi ini sering dilakukan pada pasien usia lanjut. Ini adalah metode perawatan yang paling lembut. Tapi itu hanya berlaku dalam bentuk tuberkulosis yang luas. Cavernotomi dikontraindikasikan dalam kasus lesi bronkial, gua yang dalam, serta gangguan pernapasan.
Pleurektomi
Operasi ini digunakan untuk peradangan dan nanah dari lembaran pleura. Ahli bedah mengangkat bagian parietal dari pleura. Dokter kemudian mengangkat lapisan jaringan fibrosa dari lapisan luar paru-paru. Pleurektomi biasanya memberikan hasil positif. Setelah operasi, paru-paru yang terkena mengembang dan pernapasan normal dipulihkan.

Komplikasi
Jika operasi dilakukan sesuai dengan semua aturan, maka pasien biasanya tidak mengalami konsekuensi negatif apa pun bagi tubuh. Namun, dalam beberapa kasus masih ada komplikasi. Mereka terkait dengan karakteristik individu kesalahan tubuh atau dokter. Oleh karena itu, operasi semacam itu hanya dapat dipercaya oleh ahli bedah yang berpengalaman dan berkualitas.
Paling sering, konsekuensi negatif berikut dari operasi paru-paru untuk tuberkulosis dicatat:
- berdarah;
- penetrasi infeksi;
- pembentukan fistula antara bronkus dan pleura;
- pneumotoraks;
- kolaps lobus paru yang sehat.
Gagal napas berkembang pada beberapa pasien yang telah menjalani pneumektomi. Satu-satunya paru-paru yang tersisa tidak selalu mengatasi fungsinya. Selain itu, ada rongga di tulang dada, yang menghilang seiring waktu, tetapi tidak pada semua pasien.
Pada hari-hari pertama setelah operasi untuk tuberkulosis paru, pasien mungkin mengalami nyeri dada, sesak napas, dan jantung berdebar. Fenomena ini wajar dan tidak perlu dikhawatirkan.
Dalam kasus hipoksia, terapi oksigen dilakukan menggunakan bantalan oksigen. Fungsi pernapasan pulih sepenuhnya setelah sekitar 6 bulan.

Rehabilitasi
Pasien membutuhkan waktu yang cukup lama untuk di atas paru-parunya dengan penyakit TBC. Rehabilitasi dapat berlangsung dari 1 hingga 3 tahun. Ini terdiri dari prosedur berikut:
- drainase paru-paru;
- fisioterapi;
- latihan pernapasan.

Pasien menjalani diet tinggi kalori. Hal ini diperlukan untuk berhenti merokok dan alkohol. Dianjurkan untuk mengonsumsi vitamin dan mineral kompleks untuk memperkuat sistem kekebalan tubuh.
Kelompok disabilitas
Apakah disabilitas diberikan untuk tuberkulosis paru setelah operasi? Pertanyaan ini menarik minat banyak pasien.
Setelah operasi, pasien diberikan cuti sakit. Jangka waktu cacat sementara mungkin berbeda. Itu tergantung pada kompleksitas dan tingkat intervensi bedah. Setelah penutupan rumah sakit, pasien diberikan kelompok disabilitas tertentu. Dalam hal ini, keadaan berikut diperhitungkan:
- fitur perjalanan dan prognosis patologi;
- sifat dan tingkat perubahan di paru-paru;
- frekuensi kambuh;
- kebutuhan akan perawatan asing bagi pasien;
- kesempatan untuk bekerja di pekerjaan sebelumnya;
- kebutuhan untuk mengubah kondisi kerja.
Install grup berikut disabilitas:
- kelompok ke-3. Ini diresepkan jika pasien mampu bekerja, tetapi dalam kondisi yang difasilitasi.
- kelompok ke-2. Ini dikeluarkan untuk komplikasi pasca operasi yang tidak memungkinkan pasien untuk bekerja di pekerjaan sebelumnya. Juga, kelompok ini dibuat untuk pasien yang telah menjalani pneumektomi atau lobektomi, dengan gagal napas ringan.
- kelompok pertama. Ini diresepkan setelah pneumektomi dan lobektomi dengan gangguan pernapasan yang serius.
Setelah pendaftaran kecacatan, pasien diberikan waktu untuk rehabilitasi. Ini mungkin memakan waktu 1 hingga 3 tahun. Kemudian pasien diperiksa ulang. Jika tubuh pasien telah pulih sepenuhnya, maka kecacatannya dihilangkan. Jika kondisi pasien hanya sedikit membaik dan terdapat disabilitas, maka pembentukan kelompok disabilitas tertentu akan tergantung pada kesejahteraan pasien.
Pembentukan tuberkuloma berarti tuberkulosis telah mengambil bentuk yang berbahaya, dan proses pengembangan fokus nekrosis dengan kandungan mikobakteri yang tinggi telah dimulai di paru-paru. Ini terjadi pada sekitar 5% pasien yang didiagnosis dengan tuberkulosis paru. Terkadang pembentukan fokus seperti itu terjadi sebagai akibat dari perawatan yang salah atau tidak efektif, yang tidak berakhir dengan penghancuran semua patogen. Dalam beberapa kasus, berbagai patologi berkembang dengan latar belakang penyakit yang mendasarinya, misalnya, gangguan metabolisme, masalah endokrin, dan diabetes mellitus.
Diagnosis tuberkulosis paru sangat sulit, penyakit ini paling sering terjadi tanpa gejala, terdeteksi secara kebetulan. Perkembangan intensif dapat memberikan gejala parah yang menjadi ciri tuberkulosis:
- sakit dada;
- batuk kering;
- suhu subfertil;
- dahak berlumuran darah.
Tuberkuloma dapat dilihat pada x-ray: pada gambar sangat mirip dengan tumor kanker, yang juga sering menyebabkan kesulitan dalam membuat diagnosis. Dalam bentuk terbuka, penyakitnya menular, mikobakteri tidak selalu ditaburkan dalam sampel bahkan dalam fase pembusukan, tes Mantoux memberikan hasil positif.
Jika tidak diobati, tuberkulosis paru masuk, setelah itu lubang benar-benar tetap ada di jaringan organ yang terkena, dan produk pembusukan dan puing-puing sel menjadi racun bagi tubuh. Pada fase ini, kerja paru-paru secara signifikan terhambat, dan kemungkinan hasil yang mematikan meningkat berkali-kali lipat.
Perawatan medis
Saat memilih taktik terapeutik, sejumlah besar faktor diperhitungkan:
- jumlah pendidikan;
- tahap pengembangan;
- durasi.
Perawatan obat digunakan untuk ukuran kecil tuberkuloma. Kursus kemoterapi yang panjang ditentukan, berlangsung hingga enam bulan.
Kursus ini terdiri dari setidaknya empat obat anti-tuberkulosis, rejimen pengobatan dan dosis ditentukan secara individual.
Namun, karena kesulitan diagnosis, kemungkinan kesalahan medis tinggi. Ketika tuberkuloma besar yang mengandung sejumlah besar MBT dengan virulensi tinggi diobati secara konservatif, prosesnya hanya tertunda, dan patogen menjadi resisten terhadap obat.
Pengobatan obat tuberkulosis paru biasanya tidak efektif. Obat dapat bekerja pada patogen, tetapi tidak dapat menembus tuberkulosis karena kurangnya pembuluh darah. Paling sering, operasi tetap menjadi satu-satunya cara untuk mencegah komplikasi serius dan kematian pasien.
Tuberkuloma kecil mungkin tidak terdeteksi pada x-ray, tetapi jika ada gejala parah keracunan tubuh, perlu untuk mengoperasi pasien.
Pembedahan
Indikasi mutlak untuk operasi pengangkatan tuberkuloma adalah:
- kurangnya efek dari pengobatan konservatif;
- ketidakpekaan mikroba terhadap obat antituberkulosis;
- proses morfologi ireversibel di paru-paru, jaringan pleura, kelenjar getah bening.
Operasi pengangkatan tuberkuloma juga diindikasikan dalam kasus berikut:
- ukuran besar, diameter lebih dari 2 cm;
- perkembangan komplikasi serius dengan ukuran kecil dari tuberkuloma itu sendiri;
- bentuk aktif tuberkulosis, ketika kerja saluran pernapasan bagian atas terganggu;
- manifestasi keracunan yang sering;
- pembentukan beberapa tuberkel di satu segmen paru-paru.

Semua operasi untuk reseksi tuberkuloma dilakukan secara terencana. Intervensi segera mungkin diperlukan hanya jika ada ancaman langsung terhadap kehidupan pasien: dengan pembentukan ketegangan yang cepat atau pembukaan perdarahan paru masif.
Jenis operasi utama adalah pengangkatan jaringan paru-paru. Reseksi dapat dilakukan dalam volume yang berbeda, tetapi dalam kebanyakan kasus, sebagian kecil dari organ tersebut sekarang diangkat. Saat ini, dimungkinkan untuk melakukan operasi dengan kerusakan minimal pada parenkim paru. Ahli bedah memiliki instrumen berteknologi tinggi. Pembedahan organ yang dioperasikan dilakukan dengan bantuan listrik atau laser, dan penjahitan dilakukan oleh alat yang memasang kurung tantalum khusus di lokasi pembedahan. Metode ini hampir tidak meninggalkan bekas luka setelah jahitan dilepas.
Dengan ukuran besar tuberkuloma, itu dilakukan. Jika bagian paru yang tersisa setelah pengangkatan tuberkuloma tidak dapat sepenuhnya mengisi rongga pleura, metode aeroperitoneum digunakan untuk mengangkat bagian atas diafragma.
Operasi untuk menghilangkan tuberkuloma, kecuali untuk kasus yang mendesak, dilakukan pada akhir periode akut, selama remisi, setelah berbagai studi diagnostik. Intervensi bedah tidak dilakukan jika prosesnya luas dan mempengaruhi volume besar organ dan jaringan, serta sesuai dengan indikator umum kesehatan pasien, jika ia memiliki insufisiensi jantung, ginjal, paru akut.
Juga, jika ada kontraindikasi, operasi dapat dilakukan di mana tulang rusuk diangkat di satu sisi sehingga dinding dada tenggelam. Operasi ini paling sering dilakukan pada orang di bawah usia 40 tahun.
Periode pasca operasi
Setelah operasi pengangkatan tuberkuloma, durasinya masa rehabilitasi adalah sekitar satu bulan. Pada tahap awal rehabilitasi, pasien berada di bawah pengawasan medis yang konstan, selain itu, anti-tuberkulosis dapat diresepkan. terapi obat. Setelah itu, pasien pulih sepenuhnya dan dapat kembali ke kehidupan normal. Pada saat ini, rejimen ketat harus ditunjukkan, nutrisi teratur lengkap, pengobatan simtomatik yang mengurangi rasa sakit, pendidikan jasmani terapeutik dan preventif, latihan pernapasan di bawah bimbingan seorang spesialis. Kursus perawatan spa juga dianjurkan.
Konsekuensi dari operasi dapat berupa:
- gagal jantung dan pernapasan akut;
- pembukaan pendarahan internal;
- empiema pleura;
- peradangan pada jaringan paru-paru dan pleura;
- kekambuhan penyakit.
Ramalan
Efek yang menguntungkan setelah operasi tuberkuloma diamati pada sekitar 90-95% kasus, yang merupakan pertanda baik untuk penggunaannya sebagai metode pengobatan utama. Hasil fatal selama pengangkatan jaringan paru-paru hanya 1%. Operasi yang berhasil dapat membawa pasien kembali ke kehidupan normal. Tentu saja, tidak mungkin untuk sepenuhnya mengecualikan kekambuhan, tetapi Anda perlu memantau dengan cermat keadaan sistem pernapasan Anda. Jangan pernah merokok, berolahraga, latihan pernapasan. Secara umum, dengan pendekatan yang tepat, pekerjaan bagian paru-paru yang tersisa akan mampu menyediakan jaringan dengan jumlah oksigen yang diperlukan.
Pengobatan bedah tuberkulosis paru
Dalam kompleks metode pengobatan modern pasien dengan tuberkulosis paru, intervensi bedah tepat waktu adalah penting, dan terkadang menentukan. Selama dua dekade terakhir, karena keberhasilan terapi antibakteri, anestesiologi dan operasi toraks, kemungkinan penggunaan dan berbagai intervensi bedah untuk tuberkulosis paru telah berkembang secara signifikan, dan efektivitas terapi operasi telah meningkat.
Banyak intervensi bedah yang digunakan pada tuberkulosis paru dapat diklasifikasikan sebagai berikut.
- Operasi mengoreksi pneumotoraks buatan: a) thoracoscopy dan thoracocaustic, b) persimpangan terbuka adhesi.
- Operasi kolaps-terapi: a) pneumolisis ekstrapleural dengan pneumotoraks, pengisian dan oleothorax, b) thoracoplasty.
- Reseksi paru-paru. A. Operasi pada kavitas: a) drainase kavitas, b) cavernotomi.
- Operasi pada bronkus: a) ligasi bronkus, jahitan dan diseksi bronkus, b) reseksi dan plasti bronkus.
- Operasi pada pembuluh paru: a) ligasi vena pulmonalis, b) ligasi arteri pulmonalis.
- Operasi pada sistem saraf: a) operasi pada saraf frenikus, b) operasi pada saraf interkostal.
- Dekortikasi paru dan pleurektomi.
- Pengangkatan kelenjar getah bening kaseosa.
Dari operasi yang terdaftar, beberapa sering dilakukan (reseksi paru-paru, thoracoplasty), yang lain sangat jarang (operasi pada saraf dan pembuluh darah). Untuk semua intervensi bedah untuk tuberkulosis paru pada periode pra operasi dan pasca operasi, perawatan kompleks dalam bentuk rejimen diet higienis dan penggunaan obat antibakteri. Dengan indikasi yang tepat, terapi stimulasi, desensitisasi dan hormonal juga dilakukan. Pertimbangkan intervensi bedah yang paling penting untuk tuberkulosis paru.
Thoracoscopy dan thoracocaustic
Salah satu metode penting terapi kolaps tuberkulosis paru adalah pneumotoraks buatan, yang seringkali tidak efektif karena adanya berbagai adhesi intrapleural yang mencegah kolaps konsentris paru. Dengan tidak adanya efek klinis positif, pengobatan dengan pneumotoraks buatan tidak praktis: adhesi berkontribusi pada penyebaran dan eksaserbasi proses tuberkulosis, membuatnya berbahaya untuk membuka pneumotoraks yang cacat secara anatomis.
Pada tahun 1910-1913. Jacobeus phthisiatrician Swedia merancang dan menggunakan instrumen khusus dengan sistem optik dan bola lampu kecil di ujungnya, thoracoscope, untuk memeriksa rongga pleura. Segera sebuah galvanocautery ditambahkan ke thoracoscope. Dengan bantuan instrumen ini, dengan adanya gelembung gas intrapleural yang cukup, dimungkinkan untuk memeriksa rongga pleura secara rinci dan membakar pita pleura di bawah kendali thoracoscopic. Operasi pembakaran tertutup adhesi pleura ini disebut thoracocaustics.
Di Uni Soviet, MP Umansky (1929) berhasil memproduksi thoracocaustics; K. D. Esipov dan terutama pendiri phthisiosurgery Soviet N. G. Stoyko melakukan banyak hal untuk meningkatkan dan mempromosikan pembakaran adhesi. Dalam waktu singkat, thoracocaustics telah dikuasai oleh ratusan ahli bedah dan phthisiatrician di negara kita, menjadi metode "yang tanpanya pneumotoraks buatan kehilangan setengah dari nilainya" (N. G. Stoiko).
Pada awalnya, thoracocaustic disertai dengan sejumlah besar komplikasi, yang utamanya adalah pendarahan dan kerusakan jaringan paru-paru. Seiring waktu, adhesi pleura dipelajari secara rinci, indikasi untuk operasi diklarifikasi, instrumen ditingkatkan, dan teknik intervensi bedah ditingkatkan.
Perbandingan data klinis, radiologis, dan torakoskopi menunjukkan bahwa hanya torakoskopi yang dapat memberikan gambaran yang andal tentang keberadaan, kuantitas, sifat, dan pengoperasian perlengketan. Jumlah perlengketan yang terdeteksi selama thoracoscopy selalu lebih besar dari yang ditentukan oleh pemeriksaan x-ray. Oleh karena itu, torakoskopi harus dipertimbangkan secara mendasar yang ditunjukkan pada setiap kasus pneumotoraks, dengan mempertimbangkan peran negatif adhesi (N. G. Stoiko, A. N. Rozanov, A. A. Glasson, dll.)
Kadang-kadang indikasi untuk torakoskopi bisa mendesak. Ini berlaku untuk kasus peregangan rongga berdinding tipis, terletak di subpleural dengan tali pusat, dengan perdarahan paru yang meningkat setelah menggembung, pneumotoraks spontan, jika ada alasan untuk percaya bahwa penyebab pecahnya jaringan paru-paru adalah penyatuan yang memperbaikinya.
Aplikasi luas obat antibakteri secara signifikan mengurangi risiko wabah infeksi setelah thoracoscopy dan thoracocaustics. Namun, torakoskopi tidak boleh dilakukan pada perjalanan akut proses paru dan pneumopleuritis akut. Adanya eksudat purulen atau lesi tuberkulosis pada pleura merupakan kontraindikasi untuk pembakaran adhesi. Waktu yang paling menguntungkan untuk operasi adalah 3-5 minggu setelah pengenaan pneumotoraks buatan.
Sebelum melakukan thoracoscopy dan thoracocaustic, gelembung gas di rongga pleura harus cukup volume untuk pengoperasian instrumen yang bebas: itu harus menempati setidaknya sepertiga dari lapangan paru-paru. Poin untuk pengenalan instrumen direncanakan sebelum operasi, melakukan fluoroskopi di berbagai posisi pasien. Tekanan di rongga pleura harus dibawa ke tekanan atmosfer atau mendekatinya.

Thoracoscopy dan thoracocaustics mudah dilakukan di ruang operasi yang gelap. Dalam hal ini, mereka biasanya menggunakan anestesi lokal. Setelah penyisipan melalui ruang interkostal thoracoscope, keadaan pleura dan paru-paru dipelajari, dan perlengketan yang ada diperiksa.
Kemampuan untuk menavigasi gambar thoracoscopic, memahami struktur anatomi adhesi dan menetapkan kemungkinan mereka terbakar adalah bagian paling sulit dari operasi. Jika, setelah memeriksa rongga pleura, keputusan dibuat untuk membakar perlengketan, instrumen kedua diperkenalkan - galvanocautery. Lingkaran kauter disembunyikan di dalam kotak logam khusus yang diletakkan di atasnya. Setelah membawa cauter ke fusi, loop ditarik keluar, arus dihidupkan, dan adhesi dibakar dengan loop yang dipanaskan. Efek intervensi dapat dicatat tidak hanya dengan torakoskopi, tetapi juga radiografi (Gbr. 90 dan 91).
Saat membakar adhesi, perhatian khusus diberikan sehubungan dengan kapal besar rongga dada (arteri subklavia, aorta, dll.) dan jaringan paru-paru ditarik ke dalam fusi. Aturannya adalah untuk membakar fusi setelah orientasi topografi dan anatomi yang akurat, dan sedekat mungkin dengan dinding dada. Saat ini, thoracocaustic digunakan jauh lebih jarang daripada di tahun 1930-an dan 1940-an, karena indikasi untuk pneumotoraks buatan lebih sempit.
Pneumolisis ekstrapleural dengan pneumotoraks, pengisian dan oleothorax
Di bawah pneumolisis ekstrapleural, pahami pelepasan pleura parietal dan paru-paru dari fasia yang melapisi bagian dalam rongga dada.
Pada tahun 1910, Tufier dan Martin mengusulkan peniupan udara atau nitrogen ke dalam rongga yang terbentuk setelahnya detasemen paru-paru dengan tuberkulosis dan abses. Suntikan tidak berhasil, setelah itu Tufier mulai mengisi rongga dengan isian lemak, dan Ver dengan parafin. Kemudian, bahan pengisi lainnya juga dicoba (potongan iga, tulang rawan yang diawetkan, bola seluloid, bola metil metakrilat, dll.). N. G. Stoyko menaruh banyak perhatian pada metode pneumolisis ekstrapleural yang diikuti dengan pengisian parafin.
Karena komplikasi yang sering terjadi, operasi pneumolisis ekstrapleural dengan pengisian sekarang jarang digunakan. Segel biasanya disuntikkan ekstramuskulo-periosteal, yaitu, antara tulang rusuk di satu sisi, dikelupas ke paru-paru, dan periosteum kosta dan otot interkostal di sisi lain. Pneumolisis ekstrapleural yang lebih luas diikuti dengan mempertahankan gelembung udara antara dinding dada dan pleura parietal - pneumotoraks ekstrapleural.
Untuk membuat pneumotoraks ekstrapleural, diperlukan pneumolisis yang lebih luas daripada tambalan. Operasi biasanya dilakukan dari akses posterior atau aksila setelah reseksi sebagian kecil tulang rusuk. Paru-paru terkelupas di depan tulang rusuk III, di belakang - ke tulang rusuk VI-VII, lateral - ke tulang rusuk IV dan medial - ke akar. Setelah menghentikan pendarahan kecil, rongga dada dijahit rapat. Sebagai aturan, pasien mentolerir operasi traumatis yang relatif rendah ini dengan baik.

Penatalaksanaan pascaoperasi pneumotoraks ekstrapleural cukup sulit, terutama pada awalnya, dan memerlukan beberapa pengalaman. Setelah intervensi, paru-paru cenderung lurus, dan cairan berdarah menumpuk di rongga yang dibentuk secara artifisial. Untuk menghindari hal ini, dengan kontrol sinar-x sistematis, tusukan dibuat untuk mengekstrak cairan dan, jika diindikasikan, udara juga disuntikkan ke dalam rongga ekstrapleural. Saat gelembung gas terbentuk, bagian bawah rongga ekstrapleural secara bertahap memperoleh bentuk cekung (Gbr. 92). Ketika ekstravasasi tidak lagi terakumulasi dan ada gelembung udara yang cukup, pengelolaan pneumotoraks ekstrapleural menjadi cukup sederhana. Pada saat ini, pasien dapat dipindahkan untuk perawatan lebih lanjut ke dokter spesialis mata dan berada di bawah pengawasan rawat jalan.
Jika rongga ekstrapleural cenderung berkerut atau tidak mungkin mempertahankan gelembung gas karena alasan lain, udara dapat diganti dengan minyak, misalnya ke oleothorax (Gbr. 93). Yang paling cocok dalam kasus ini adalah minyak vaselin (300-400 ml), yang, setelah sterilisasi, dimasukkan dalam beberapa tahap, menghilangkan jumlah udara atau cairan yang sesuai dari rongga. Petroleum jelly menyerap sangat lambat, jadi Anda biasanya tidak perlu menambahkannya selama beberapa bulan. Translasi ke oleothorax dan penambahan minyak dilakukan dalam kondisi stasioner: pengenalan minyak di bawah tekanan tinggi berbahaya, karena dapat menyebabkan perforasi paru-paru dan emboli lemak.
Durasi pengobatan dengan pneumotoraks ekstrapleural dan oleothorax tergantung pada sifat proses operasi yang dilakukan dan kondisi rongga. Dengan kelancaran pneumotoraks ekstrapleural yang dikenakan pada proses baru, gelembung gas harus dipertahankan selama 1,5-2 tahun. Oleothorax dalam kasus seperti itu tidak boleh bertahan lebih dari 3 tahun (T. N. Khrushcheva). Setelah periode ini, perlu untuk mengekstrak minyak secara berkala dalam porsi yang terpisah.
Selama pengobatan dengan pneumotoraks ekstrapleural, komplikasi dapat terjadi dalam bentuk eksudat di rongga, nanah spesifik dan nonspesifik, dan pembentukan fistula bronkial internal. Komplikasi yang agak jarang tetapi berbahaya adalah emboli udara. Di oleothorax, minyak bisa meresap ke dalam jaringan lunak dinding dada atau menembus bronkus. Yang terakhir dimanifestasikan oleh batuk dan ekskresi minyak vaseline dengan dahak. Untuk menghindari aspirasi minyak dan perkembangan pneumonia dalam kasus seperti itu, perlu untuk menusuk rongga dan menyedot minyak. Perawatan lebih lanjut terdiri dari reseksi dan dekortikasi paru-paru atau pembukaan rongga, sanitasinya dan torakoplasti selanjutnya.
Dengan keadaan imunobiologis tubuh yang stabil dan obliterasi rongga pleura, indikasi untuk pneumotoraks ekstrapleural adalah kavernosa lobus atas unilateral dan sebagian proses kavernosa fibrosa. Pneumolisis tidak diindikasikan untuk proses yang meluas, fibrosis parah, rongga subpleural, dan rongga multipel. Kontraindikasi pneumolisis ekstrapleural atas ke bawah juga proses sirosis, bronkiektasis, stenosis bronkial, atelektasis, rongga raksasa dan bengkak, tuberkuloma, proses umum. Lesi spesifik yang serius pada bronkus, yang ditegakkan secara bronkoskopi, harus diobati sebelum pembedahan.
Gangguan fungsional setelah pneumolisis ekstrapleural kecil. Hasil pneumolisis ekstrapleural diikuti oleh pneumotoraks dan oleothoracooma, menurut pengamatan T. N. Khrushcheva, baik pada 66% pasien 6-15 tahun setelah operasi. Perlu dicatat bahwa sebagian besar pasien tidak menerima terapi antibiotik. Efektivitas pneumolisis ekstrapleural berkurang secara signifikan jika operasi ini dilakukan sesuai dengan "indikasi yang diperluas", yaitu ketika reseksi paru atau torakoplasti lebih diindikasikan.
Torakoplasti
Pengamatan klinis pada penggunaan pneumotoraks buatan menunjukkan pentingnya penurunan bagian paru-paru yang terkena dan perubahan sirkulasi darah dan getah beningnya dalam pengobatan proses tuberkulosis.
Pada tahun 1911-1912. Sauerbruch mengusulkan teknik baru untuk thoracoplasty, yang memiliki ciri khas sebagai berikut:
- hanya segmen paravertebral dari tulang rusuk yang diangkat, karena, pertama-tama, tingkat keruntuhan dada yang dihasilkan tergantung pada mereka;
- reseksi tulang rusuk dilakukan secara subperiosteal, yang memastikan regenerasinya dan stabilitas selanjutnya dari bagian dada yang sesuai;
- tulang rusuk pertama harus diangkat, menyebabkan paru-paru jatuh ke arah vertikal.
Sauerbruch menganggap perlu untuk mereseksi 11 tulang rusuk bahkan dengan lesi yang terbatas, karena ia percaya bahwa hanya dekostasi ekstensif yang menciptakan kedamaian bagi paru-paru dan mencegah kemungkinan aspirasi sputum ke bagian bawahnya.
Mortalitas pascaoperasi adalah 10-15%, namun, kelemahan utama dari operasi ini adalah dikeluarkannya sebagian besar paru-paru dari pernapasan bahkan dengan penyebaran proses yang kecil. Studi lebih lanjut dari thoracoplasty menunjukkan bahwa dengan prosedur terbatas, tidak perlu untuk menghapus segmen dari 11 tulang rusuk dan efek penuh dapat diperoleh dengan operasi yang lebih ekonomis.
Mekanisme tindakan menguntungkan dari thoracoplasty adalah bahwa setelah reseksi tulang rusuk, volume separuh dada yang sesuai berkurang dan, akibatnya, tingkat ketegangan elastis jaringan paru-paru pada umumnya dan bagian paru-paru yang terkena pada khususnya menurun. . Ini menciptakan kondisi untuk keruntuhan rongga dan mengurangi kecenderungan alami untuk berkerut, yang memanifestasikan dirinya selama proses reparatif di paru-paru yang terkena tuberkulosis. Pergerakan paru-paru selama bernafas menjadi terbatas karena pelanggaran integritas tulang rusuk dan fungsi otot-otot pernapasan, serta pembentukan regenerasi tulang yang tidak bergerak dari periosteum kosta kiri. Pada paru-paru yang kolaps, penyerapan produk toksik menurun tajam, yang mempengaruhi perbaikan kondisi umum pasien. Kondisi yang menguntungkan diciptakan untuk pengembangan fibrosis, isolasi dan penggantian fokus kaseosa dengan jaringan ikat. Dengan demikian, bersama dengan efek mekanis, thoracoplasty juga menyebabkan perubahan biologis tertentu yang berkontribusi pada proses lokalisasi dan perbaikan pada tuberkulosis.
Dengan latar belakang penyembuhan klinis, rongga setelah thoracoplasty jarang sembuh melalui pembentukan bekas luka atau fokus kaseosa yang tertutup rapat. Jauh lebih sering, itu berubah menjadi celah sempit dengan dinding bagian dalam yang dilapisi epitel. Dalam banyak kasus, rongga hanya runtuh, tetapi tetap dilapisi dari dalam dengan jaringan granulasi spesifik dengan fokus nekrosis murahan. Secara alami, pelestarian rongga seperti itu dapat menyebabkan pecahnya proses dan metastasis infeksi pada berbagai waktu setelah operasi.
Definisi Indikasi Torakoplasti pada pasien dengan tuberkulosis paru adalah tugas yang bertanggung jawab. Sebagian besar kegagalan disebabkan oleh indikasi yang salah untuk operasi besar ini. Saat mengevaluasi indikasi untuk thoracoplasty, perlu untuk menganalisis bentuk dan fase proses di sisi operasi yang diusulkan, kondisi paru-paru kedua, usia dan keadaan fungsional sakit.
Sebagai aturan, thoracoplasty dilakukan dalam kasus ketidakmungkinan reseksi parsial paru-paru dalam bentuk tuberkulosis yang merusak. Hal ini diperlukan untuk beroperasi dalam fase stabilisasi proses yang cukup. Hasil yang paling menguntungkan diperoleh dengan rongga berukuran kecil dan sedang, jika fibrosis lanjut belum berkembang di jaringan paru-paru dan dinding rongga. Pendarahan dari rongga mungkin merupakan indikasi mendesak untuk thoracoplasty. Thoracoplasty sering merupakan operasi yang sangat diperlukan untuk sisa rongga pada pasien dengan empiema kronis dan, bersama dengan operasi plastik lainnya, secara luas digunakan untuk menutup fistula bronkial. Jika perlu, torakoplasti parsial dapat dilakukan di kedua sisi.
Jika ada perubahan fokal atau infiltratif baru di paru-paru di sisi operasi yang diusulkan, persiapan untuk intervensi dengan obat antibakteri dan tindakan lain diperlukan. Perubahan spesifik pada pohon bronkial, terdeteksi selama bronkoskopi, disarankan untuk mengobati sebelum operasi dengan kauterisasi dan penggunaan obat antibakteri.
Kontraindikasi untuk thoracoplasty di paru-paru semua bentuk tuberkulosis infiltratif dan kavernosa segar pada fase wabah, lesi bilateral yang luas, proses sirosis luas dengan bronkiektasis, stenosis bronkial, atelektasis, tuberkuloma, emfisema berat, fibrothorax di sisi yang berlawanan. Dengan gua-gua raksasa dan bengkak, thoracoplasty sebagai operasi independen dalam banyak kasus tidak memberikan efek apa pun. Operasi ini dikontraindikasikan jika terjadi generalisasi proses tuberkulosis dengan kerusakan usus, ginjal, dll. Saat memutuskan torakoplasti, usia pasien harus diperhitungkan. Operasi ditoleransi dengan baik oleh orang-orang muda dan paruh baya, setelah 45-50 tahun perlu untuk beroperasi dengan sangat hati-hati.
Pilihan metode thoracoplasty itu penting, terkadang menentukan. Dengan proses yang terbatas, tidak perlu melakukan torakoplasti total, sebaliknya, perlu diupayakan intervensi selektif dan menjaga fungsi bagian paru yang sehat. Sejumlah ahli bedah Soviet telah mengembangkan opsi untuk plastik parsial, yang memperhitungkan ukuran dan topografi lesi utama - rongga. Dalam kasus kebutuhan untuk thoracoplasty ekstensif, terutama pada pasien yang sangat lemah, lebih disukai untuk beroperasi dalam dua atau bahkan tiga tahap. Dengan interval antara tahap 2-3 minggu, efektivitas operasi secara keseluruhan tidak berkurang, sementara pasien lebih mudah mentolerir intervensi. Operasi plastik untuk empiema total dapat dibagi menjadi beberapa tahap.
Torakoplasti posterior atas satu tahap dan dua tahap dengan reseksi segmen 5-7 tulang rusuk, dan 1-2 tulang rusuk di bawah lokasi tepi bawah rongga, saat ini adalah yang paling umum. Dengan gua-gua lobus atas yang besar, 2-3 tulang rusuk atas harus diangkat hampir seluruhnya. Dalam beberapa kasus, torakoplasti dikombinasikan dengan apikolisis, invaginasi rongga, dan teknik lain yang berkontribusi pada kolaps paru yang lebih baik. Setelah operasi, perban tekanan diterapkan selama 1,5-2 bulan.
Dari komplikasi pasca operasi, yang paling penting adalah pneumonia spesifik dan nonspesifik, atelektasis. Meluasnya penggunaan obat antibakteri modern dan metode untuk pencegahan dan pengobatan gagal napas telah secara dramatis mengurangi risiko komplikasi yang sebelumnya sangat berat. Hasil fatal yang berhubungan langsung dengan thoracoplasty jarang terjadi (0,5-1,5%).
Efektivitas penuh dari thoracoplasty selama follow-up jangka panjang pasien bervariasi, menurut penulis yang berbeda, dalam 50-75%. A. A. Savon menunjukkan hasil jangka panjang yang baik setelah thoracoplasty diperpanjang pada 83%. Pada saat yang sama, keadaan fungsional pasien, bahkan dengan operasi bilateral, memuaskan (T. N. Khrushcheva).
Jika 20-25 tahun yang lalu thoracoplasty ekstrapleural adalah metode yang paling umum dan dapat diandalkan pengobatan bedah tuberkulosis paru, sekarang sebagian besar telah digantikan oleh reseksi paru-paru. Namun, ada kontingen pasien yang signifikan yang perawatannya thoracoplasty terus menjadi metode pilihan.
Nilainya untuk pengobatan pasien dengan empiema tuberkulosis sepenuhnya dipertahankan jika pleurektomi dikontraindikasikan. Karena pasien dengan empiema seringkali melemah secara signifikan, dan pembedahan sangat traumatis, maka perlu untuk melakukan thoracoplasty tidak sekaligus, tetapi secara fraksional, membaginya menjadi 3-5 tahap. Dengan empiema total yang diperumit oleh fistula bronkopleural, lebih baik untuk membersihkan rongga pleura terlebih dahulu (torakotomi lebar, tamponade salep menurut A.V. Vishnevsky), dan kemudian melakukan torakoplasti dalam 2-3 tahap. Jika perlu, selama tahap terakhir, eksisi pleura parietal dan plasti otot fistula bronkial juga dilakukan. Dalam proses pengobatan, terapi antibiotik, transfusi darah dan latihan fisioterapi banyak digunakan.
Reseksi paru-paru
dalam beberapa tahun terakhir telah menjadi operasi utama yang paling umum untuk tuberkulosis paru.Indikasi untuk reseksi paru pada tuberkulosis bisa mutlak atau relatif. Dengan indikasi absolut, metode pengobatan lain tampaknya tidak efektif, dan hanya reseksi paru-paru yang bisa diandalkan. Dengan indikasi relatif, metode pengobatan lain dimungkinkan - konservatif dan bedah. Dalam praktik klinis, paling sering diperlukan untuk mengoperasi pasien dengan tuberkulosis paru, tuberkulosis kavernosa dan kavernosa fibrosa.
Tuberkuloma, sebagai suatu peraturan, adalah fokus bulat dari nekrosis kaseosa yang ditutupi dengan kapsul fibrosa dengan diameter setidaknya 1,5-2 cm. Di antara massa kaseosa pada tuberkuloma mungkin ada sisa-sisa elemen parenkim paru, misalnya, elastis serat, dinding pembuluh darah atau bronkus. Kadang-kadang inklusi berkapur diamati pada tuberkulosis. Sebagian besar pasien dengan tuberkulosis paru memiliki berbagai tanda aktivitas proses tuberkulosis dan perkembangannya sering dicatat, terutama sering diamati pada kasus di mana ada beberapa tuberkulosis di satu lobus paru-paru.
Saat ini, dapat dianggap mapan bahwa berbagai metode pengobatan kemoterapi dan terapi kolaps untuk pengobatan tuberkulosis tidak efektif. Oleh karena itu, reseksi paru dalam kategori pasien ini adalah metode pilihan. Operasi harus dianggap diindikasikan untuk semua tanda-tanda klinis aktivitas proses tuberkulosis, khususnya dengan adanya suhu subfebrile, berbagai gejala keracunan, dengan ekskresi basil, peningkatan ukuran tuberkuloma, didirikan oleh pemeriksaan rontgen dinamis, kerusakan spesifik pada bronkus. Indikasi langsung untuk pembedahan juga merupakan kesulitan diagnosis banding antara tuberkulosis dan kanker paru-paru. Dalam beberapa kasus, perlu untuk mengoperasi pasien dengan tuberkulosis jika keberadaan tuberkulosis mencegah mereka untuk bekerja dalam spesialisasi mereka (guru, dokter anak, dll.).
Pada pasien dengan tuberkulosis kavernosa, reseksi paru-paru diindikasikan dalam kasus kegagalan berbagai metode pengobatan konservatif dalam kombinasi dengan terapi kolaps, serta dalam kasus kegagalan pengobatan konservatif, jika satu atau lebih faktor komplikasi berikut hadir: bronkokonstriksi , kombinasi rongga dan tuberkuloma, beberapa rongga dalam satu lobus, rongga lokalisasi di lobus tengah atau bawah paru-paru. Dengan tuberkulosis paru berserat-kavernosa, ciri morfologis dari prosesnya sedemikian rupa sehingga, sebagai suatu peraturan, penyembuhan hanya dapat dicapai dengan berbagai metode bedah. Reseksi paru telah menjadi metode utama pengobatan bedah tuberkulosis fibrosa-kavernosa, karena memberikan pengangkatan yang cukup radikal dari area parenkim paru yang berubah secara ireversibel dan pohon bronkial.
Namun, perlu dicatat bahwa kontingen modern pasien dengan tuberkulosis fibro-kavernosa sangat parah, dan oleh karena itu reseksi paru dapat dilakukan tidak lebih dari 10-12% dari semua pasien.
Ketika memutuskan reseksi paru untuk tuberkulosis, penting untuk menilai fase proses tuberkulosis. Jadi, pada fase wabah, operasi seringkali memberikan hasil yang buruk dan, sebagai suatu peraturan, tidak boleh dilakukan. Prevalensi perubahan patologis di paru-paru sangat penting, karena dengan lesi yang sangat luas, reseksi mungkin tidak dapat dilakukan. Perhatian khusus harus diberikan ketika menyelesaikan masalah reseksi paru dalam proses bilateral, karena reseksi ekstensif dimungkinkan dan hanya diperbolehkan dalam keadaan yang sangat menguntungkan.
Volume reseksi paru ditentukan terutama oleh prevalensi lesi dan karakteristik perubahan pada paru dan bronkus. Pulmonektomi, yaitu pengangkatan total paru-paru, pada tuberkulosis harus dilakukan relatif jarang dan terutama hanya dengan lesi unilateral. Pulmonektomi diindikasikan untuk proses polikavernosa dalam satu paru, untuk tuberkulosis paru fibrosa-kavernosa dengan pembenihan bronkogenik yang luas, gua raksasa, kerusakan paru yang luas dengan empiema simultan dari rongga pleura. Indikasi untuk lobektomi adalah tuberkulosis kavernosa atau fibrosa-kavernosa dengan beberapa kavum di satu lobus paru. Lobektomi juga dilakukan dengan adanya tuberkuloma besar dengan fokus di lingkar atau beberapa tuberkuloma dalam satu lobus, karena inefisiensi dalam komplikasi setelah pneumotoraks buatan, pneumotoraks ekstrapleural, oleothorax, atau thoracoplasty parsial.
Saat ini, reseksi paru ekonomis paling sering dilakukan; dari ini, reseksi segmental, atau, sebagaimana mereka disebut, segmentektomi, sangat tepat. Selama operasi ini, sebagai suatu peraturan, satu atau dua segmen bronkopulmonalis diangkat, dan intervensi itu sendiri dilakukan dalam batas-batas intersegmental anatomis. Indikasi untuk reseksi segmental adalah tuberkuloma dan kavitas, yang terletak di dalam satu atau dua segmen paru-paru tanpa penyemaian yang signifikan di lingkar dan tanpa kerusakan pada bronkus lobus.
Reseksi paru-paru berbentuk baji dan berbagai atipikal juga telah menyebar luas dalam beberapa tahun terakhir, terutama karena meluasnya penggunaan berbagai perangkat stapel, dan terutama perangkat UKL-60. Namun, harus diingat bahwa semua reseksi paru-paru berbentuk baji dan atipikal dilakukan tanpa mematuhi aturan anatomi yang ketat dan, oleh karena itu, dari sudut pandang premis teoretis, mereka memiliki kelemahan yang signifikan. Kami mendukung reseksi berbentuk baji hanya untuk tuberkuloma yang berbatas tegas dan terletak di permukaan dalam kasus di mana tidak ada gejala kerusakan yang jelas pada bronkus yang mengering dan penyemaian fokus di lingkar. Dalam semua kasus lain, preferensi diberikan pada operasi sesuai dengan prinsip anatomi - lobektomi dan reseksi segmental dengan pengangkatan lobar atau bronkus segmental yang sesuai.
Reseksi paru-paru untuk tuberkulosis ditoleransi dengan baik oleh anak-anak dan remaja, cukup memuaskan oleh orang paruh baya dan jauh lebih buruk oleh orang tua. Oleh karena itu, faktor usia dalam menentukan kontraindikasi reseksi paru harus selalu diperhatikan.
Dalam proses persiapan pra operasi sebelum reseksi paru, penting untuk memperhatikan kemoterapi yang tujuannya adalah untuk menstabilkan proses tuberkulosis semaksimal mungkin. Bersamaan dengan kemoterapi, tindakan untuk mengurangi keracunan purulen, transfusi darah, semua tindakan yang ditujukan untuk menormalkan fungsi sistem kardiovaskular, hati dan ginjal berguna dalam kasus yang ditunjukkan.
Reseksi paru-paru pada pasien dengan tuberkulosis dan hampir semua operasi pada paru-paru harus dilakukan dengan anestesi umum dengan intubasi bronkial yang terpisah. Selama operasi, perlu dilakukan toilet pohon bronkial, karena masuknya dahak yang terinfeksi dari paru-paru yang terkena ke paru-paru yang sehat dapat menyebabkan komplikasi pasca operasi yang serius. Dari berbagai akses operasional kami lebih memilih lateral pada ruang interkostal ke-4 atau ke-6. Paru-paru biasanya perlu dibedah dengan hati-hati, menghindari kerusakan pada parenkim paru, dan diperiksa secara rinci untuk menentukan, seakurat mungkin, jumlah reseksi yang diperlukan.
Selama lobektomi dan pulmonektomi, jika lobus atau bronkus utama memiliki dinding yang hampir normal, dapat diproses dengan jahitan mekanis dengan menggunakan perangkat UKL-40 atau UKL-60. Jika dinding bronkus menebal, rapuh atau kaku, lebih disukai jahitan tangan tunggul bronkus. Sebelum akhir operasi pada paru-paru, diinginkan untuk melakukan pneumolisis dan dekortikasi yang cukup sehingga bagian paru yang tersisa (setelah reseksi parsial) diluruskan dengan baik.
Jika banyak fokus tuberkulosis teraba di bagian paru yang tersisa atau volume paru terlalu kecil untuk mengisi rongga pleura, tindakan tambahan diperlukan untuk mengurangi volumenya: torakoplasti atau menggerakkan diafragma ke atas.
Ciri periode pascaoperasi setelah reseksi paru pada pasien tuberkulosis adalah kebutuhan akan kemoterapi spesifik; perlu dilakukan dalam waktu lama, hingga 6-8 bulan atau lebih. Setelah keluar dari rumah sakit bedah, pasien harus dikirim ke sanatorium. Kombinasi perawatan bedah, antibakteri dan sanatorium setelah reseksi paru-paru sekarang diakui sebagai hal yang mutlak diperlukan.
Hasil reseksi paru pada tuberkulosis sangat baik. Setelah reseksi paru-paru yang ekonomis - segmental dan berbentuk baji - kematian pasca operasi kurang dari 1%; setelah lobektomi adalah 3-4%, dan setelah pulmonektomi - sekitar 10%. Dalam jangka panjang setelah operasi, eksaserbasi dan kekambuhan tuberkulosis terdeteksi pada sekitar 6% pasien yang dioperasi. Dengan demikian, reseksi paru untuk tuberkulosis adalah salah satu operasi yang efisien, berkat itu saat ini dimungkinkan untuk menyembuhkan sejumlah besar pasien yang tidak dapat ditolong dengan metode bedah konservatif atau lainnya.
Ilustrasi keefektifan reseksi paru pada tuberkulosis fibro-kavernosa berat adalah pengamatan berikut.

Pasien I., usia 29, dirawat dengan keluhan suhu tinggi, menggigil, sesak napas, batuk berdahak dan penurunan berat badan. Pada bulan Juni 1955, TB paru fokal, CD (+) terdeteksi secara radiografi. Dia dirawat di rumah sakit selama dua bulan dan dipulangkan dengan perbaikan. Pada bulan Desember 1956, terjadi proses pecahnya paru-paru kanan. Pneumoperitoneum diterapkan. Merasa puas sampai April 1959, ketika suhu naik dan turun secara signifikan keadaan umum. Pneumoperitoneum longgar. Kemoterapi dimulai.
Setelah masuk, nutrisi berkurang tajam. Tinggi 150 cm, berat 45 kg. Kulit dan selaput lendir pucat, bibir agak sianotik. Suhu di malam hari hingga 38 °, dahak 40-50 ml per hari. Setengah bagian kanan dada tertinggal saat bernafas. Di atas paru-paru kanan ada pemendekan suara perkusi dan melemahnya pernapasan dengan sejumlah kecil rales basah. Suara jantung jelas; tekanan arteri 90/60 mmHg Seni.
Tes darah: Hb 8 g%, eh. 3.000.000, l. 8000 e. 1%, hal 14%, hal. 66%, getah bening. 13%, e. 7%; ROE 57 mm per jam. Sputum mukopurulen, BC (+), EV (+). Mikobakteri tuberkulosis resisten terhadap 25 IU streptomisin dan 20 IU ftivazid.
Pemeriksaan rontgen menunjukkan gambaran tuberkulosis fibrosa-kavernosa dengan kavitas multipel, fokus polimorfik dan perubahan sirosis pada paru kanan (Gbr. 94 dan 95). Bronkoskopi tidak menunjukkan perubahan patologis pada bronkus besar.
Diagnosis: tuberkulosis fibrosa-kavernosa pada fase penyemaian, CD (+). Pengobatan komprehensif dengan streptomisin, ftivazid, PAS dan kloramfenikol dimulai. Kondisi umum agak membaik. Suhu turun menjadi subfebrile. Pada bulan Desember 1958, selama perawatan, kondisinya memburuk lagi, suhu naik, jumlah dahak meningkat, dan cycloserine juga diresepkan. Namun, tidak mungkin untuk menghilangkan wabah dalam waktu 3 bulan. Secara total, pasien menerima 144 g streptomisin, 234 g ftivazid, 2,7 kg PAS, 40 g tubazid, 75 g metazid, 0,6 g tibon, 13,2 g cycloserine. Karena ketidakefektifan pengobatan konservatif, diputuskan untuk mengangkat paru-paru kanan. Sebelum operasi, suhunya subfebrile; ROE 36 mm per jam.
Pada 15/III 1960, operasi dilakukan - pleuropulmonectomy di sebelah kanan.
Kursus pasca operasi lancar. Suhu dan gambaran darah dengan cepat kembali normal. Dipulangkan dalam kondisi memuaskan 24/IV 1960 Setelah 6 tahun, pasien merasa cukup baik. Tidak ada perubahan TB aktif di paru-paru yang tersisa.
Saat ini, reseksi paru untuk tuberkulosis banyak digunakan tidak hanya di institusi dan klinik besar, tetapi juga di sejumlah rumah sakit dan apotik tuberkulosis regional, kota dan kabupaten. Dapat dikatakan bahwa reseksi paru-paru untuk tuberkulosis telah memainkan peran penting dalam memerangi tuberkulosis di negara kita. Pada saat yang sama, sistem pengobatan pasien tuberkulosis tertentu telah berkembang, yang bermuara pada berikut ini. Pada deteksi tepat waktu dan tidak jauh di belakang prosesnya, pasien mengalami proses yang panjang dan intens pengobatan konservatif. Jika tidak mengarah pada penyembuhan total dari proses tuberkulosis, maka 5-8 bulan setelah onsetnya, reseksi paru-paru yang ekonomis dilakukan. Setelah operasi, kemoterapi dan perawatan sanatorium dilanjutkan. Sistem tindakan terapeutik yang serupa untuk tuberkulosis memungkinkan untuk menyembuhkan sekitar 90% pasien.
Drainase rongga
Drainase rongga dengan aspirasi isi yang konstan diusulkan pada tahun 1938 oleh ahli bedah Italia Monaldi. Metode ini berkontribusi pada peningkatan rongga dan meningkatkan kondisi penyembuhannya. Operasi terdiri dari memasukkan kateter karet ke dalam rongga melalui tusukan dinding dada. Penyedotan dilakukan dengan menggunakan jet air atau aspirator lain di bawah kendali manometer. Tekanan negatif dipertahankan pada ketinggian 20-30 cm kolom air.
Dalam kasus yang menguntungkan, isi rongga secara bertahap menjadi lebih cair, transparan dan memperoleh karakter serosa. Mikobakteri tuberkulosis di isi rongga menghilang. Ukuran rongga berkurang. Ada perbaikan klinis yang nyata. Durasi pengobatan adalah 4-6 bulan.
Drainase paling diindikasikan untuk pasien dengan kavitas terisolasi yang besar dan raksasa tanpa infiltrasi melingkar yang signifikan. Prasyarat untuk produksi operasi adalah pemusnahan rongga pleura.
Sebuah studi tentang operasi Monaldi menunjukkan bahwa itu biasanya tidak mengarah pada penyembuhan gigi berlubang. Bahkan dalam kasus yang tampaknya efektif, kekambuhan terjadi setelah beberapa saat dan gigi berlubang ditemukan lagi. Oleh karena itu, drainase rongga telah kehilangan nilai metode independen. Saat ini, operasi Monaldi dengan memasukkan streptomisin ke dalam rongga kadang-kadang digunakan sebelum torakoplasti untuk rongga besar dan sebelum reseksi paru.
Kavernotomi
Cavernotomy - bedah pembukaan gua paru-paru - mulai digunakan lebih awal daripada metode bedah lainnya untuk pengobatan tuberkulosis paru (Barry, 1726). Namun, hasil operasi ini sangat buruk sehingga hingga dekade terakhir tidak mendapatkan popularitas.
Cavernotomy (pembukaan dan perawatan terbuka selanjutnya pada rongga) masuk akal dalam kasus di mana rongga merupakan sumber utama keracunan dan perkembangan proses tuberkulosis. Kondisi yang diperlukan adalah kondisi umum pasien yang relatif memuaskan. Sebagai operasi independen, kavernotomi terutama diindikasikan untuk pasien dengan rongga terisolasi yang besar. Dengan perubahan fibrosa di dinding rongga, operasi mungkin dilakukan sebelum torakoplasti. Akhirnya, kavernotomi dapat digunakan setelah thoracoplasty atau neumolisis ekstrapleural yang tidak efektif dengan adanya kavitas residual dan deformitas.
Cavernotomy kurang traumatis dan memaksakan tuntutan fungsional yang lebih sedikit pada tubuh pasien daripada reseksi paru ekstensif. Oleh karena itu, menjadi mungkin untuk mengoperasi pasien yang reseksi parunya dikontraindikasikan karena kondisi umum yang buruk atau sifat proses tuberkulosis. Pembukaan gua dapat dilakukan secara berurutan pada kedua sisi dengan interval waktu tertentu antar intervensi. Adanya pneumotoraks buatan yang efektif atau torakoplasti parsial pada sisi kedua bukan merupakan kontraindikasi kavernotomi.
Sebelum operasi, diperlukan diagnosis rongga mulut yang akurat, dilakukan dengan bantuan pemeriksaan sinar-X. Dalam kasus lesi tuberkulosis pada pohon bronkial atau penyemaian fokus jaringan paru-paru di sekitar rongga, terapi antibiotik dianjurkan selama 2-3 minggu.
Gua-gua lobus atas dibuka dari akses aksila dengan reseksi 4 tulang rusuk atas. Rongga lobus bawah sebaiknya dibuka dengan sayatan posterolateral, menghilangkan 3-4 tulang rusuk. Saat melenyapkan rongga pleura, kavernotomi biasanya dilakukan secara bersamaan. Jika rongga pleura tidak ditumbuhi, yang sering terdeteksi hanya selama operasi, lebih aman untuk melakukan kavernotomi dalam dua tahap. Interval antara tahap harus 8-12 hari. Selama waktu ini, peleburan lembaran pleura di area operasi memiliki waktu untuk terjadi. Mereka selalu berusaha membuka rongga selebar mungkin, dindingnya dirawat dengan larutan asam trikloroasetat, tampon dengan salep Vishnevsky dimasukkan ke dalam rongga.
Pada periode pasca operasi, bersama dengan tindakan terapeutik umum, pengobatan lokal bertujuan untuk menyembuhkan rongga dan merangsang proses reparatif. Perhatian khusus diperlukan pada mulut bronkus, yang biasanya terlihat di dasar rongga dalam yang terbentuk setelah kavernotomi. Dianjurkan untuk membakar mereka dengan lapis selama pembalut selama 1-2 bulan, yang dapat menyebabkan penutupan lumen bronkus kecil. Setelah 1,5-2 bulan, dengan kelancaran periode pasca operasi, kondisi umum pasien cukup memuaskan, suhu kembali normal, mikobakteri tuberkulosis menghilang dari dahak dan keluarnya luka. Pada kebanyakan pasien, penyembuhan diri dari rongga sehat di paru-paru dan fistula bronkial tidak terjadi. Oleh karena itu, 2-3-4 bulan setelah kavernotomi, biasanya perlu diajukan pertanyaan tentang intervensi bedah tambahan - torakoplasti dan bedah plastik menggunakan flap otot dan muskuloskeletal. Hanya dengan gua-gua yang relatif kecil dari lobus bawah, yang dindingnya, setelah dibuka dan diproses, tampaknya cukup dibersihkan, kadang-kadang dimungkinkan untuk menggunakan operasi satu tahap - kavernotomi dan plastisitas otot rongga (plastik gua).
Lama rawat inap di rumah sakit untuk pasien yang menjalani kavernotomi seringkali sangat lama (3-6 bulan atau lebih). Peningkatan yang signifikan dalam hasil kavernotomi dalam beberapa tahun terakhir telah menyebabkan fakta bahwa operasi ini memakan waktu tempat tertentu di antara metode perawatan bedah tuberkulosis paru lainnya dan dalam kasus yang ditunjukkan - terutama dengan gua besar yang terisolasi - dapat berhasil digunakan.
Operasi pada bronkus
Operasi pada bronkus - ligasi bronkus, serta jahitan dan diseksi bronkus lobaris, memungkinkan untuk mendapatkan atelektasis obstruktif dari lobus paru yang terkena. Sebagai hasil dari atelektasis seperti itu, kondisi diciptakan untuk proses reparatif di daerah rongga, dan penutupan lumen bronkus berkontribusi pada penghentian ekskresi basil (Letsius, 1924). Efektivitas operasi yang ditujukan untuk menciptakan atelektasis lobaris relatif sering berkurang karena rekanalisasi bronkus, karena masih belum ada teknik yang dapat sepenuhnya memblokir bronkus lobaris. Namun, tidak ada keraguan bahwa ligasi bronkial pada sejumlah pasien disertai dengan efek terapeutik yang nyata. Dalam kasus gua lobus atas (jika lobektomi dikontraindikasikan), operasi ini dapat dikombinasikan dengan thoracoplasty, drainase rongga, cavernotomy. Indikasi untuk intervensi tersebut dan rencana mereka harus benar-benar individual.
Reseksi dan plasti bronkus dengan pengenaan anastomosis interbronkial diindikasikan pada tiga kelompok pasien dengan tuberkulosis paru.
- Kelompok pertama - pasien dengan kompleks primer yang rumit, yang memiliki lesi lokal yang serius pada dinding bronkus utama atau menengah dengan kondisi parenkim paru yang baik yang diventilasi oleh bronkus ini.
- Kelompok kedua - pasien yang terkena lobus atas paru-paru dan memiliki tuberkulosis mulut bronkus lobus atas yang persisten dan tidak dapat disembuhkan dengan metode konservatif.
- Kelompok ketiga - pasien dengan stenosis pasca-tuberkulosis sikatrik pada bronkus utama, dan kadang-kadang bronkus perantara.
Menurut data kami, indikasi operasi plastik pada bronkus pada tuberkulosis relatif jarang. Tetapi kemungkinan mempertahankan paru-paru atau satu atau dua lobus, yang dibuka dengan operasi plastik bronkial, memungkinkan kita untuk mempertimbangkan intervensi ini sebagai alat bantu bedah yang berharga yang memungkinkan kita untuk menghindari penghapusan lengkap paru pada beberapa pasien.
literatur [menunjukkan]
- Bogush L. K. Bedah, 1960, No. 8, hlm. 140.
- Bogush L.K., Gromova L.S. Perawatan bedah empiema tuberkulosis. M., 1961.
- Gerasimenko NI Reseksi paru segmental dan subsegmental pada pasien tuberkulosis. M, 1960.
- Kolesnikov I.S. Reseksi paru-paru. L, 1960.
- Panduan multivolume untuk operasi. T.5.M., 1960.
- Perelman M. I. Reseksi paru pada tuberkulosis. Novosibirsk, 1962.
- Rabukhin A.E. Pengobatan pasien tuberkulosis. M, 1960.
- Rabukhin A.E., Strukov A.I. Panduan multi-volume untuk tuberkulosis. M., 1960, v. 1, hal. 364.
- Sergeev V. M. Anatomi bedah pembuluh akar paru-paru. M., 1956.
- Rubinshtein G.R. Pleuritis. M., 1939.
- Rubinshtein G.R. Perbedaan diagnosa penyakit paru paru. T.1, M., 1949.
- Einis VL Pengobatan pasien dengan tuberkulosis paru. M., 1949.
- Yablokov D. D. Pendarahan paru. Novosibirsk, 1944.
Sumber: Petrovsky B.V. Kuliah pilihan tentang bedah klinis. M., Kedokteran, 1968 (Studi literatur untuk mahasiswa institut kedokteran)
Dilihat dari nutrisi, Anda sama sekali tidak peduli dengan kekebalan dan tubuh Anda. Anda sangat rentan terhadap penyakit paru-paru dan organ lainnya! Saatnya untuk mencintai diri sendiri dan mulai menjadi lebih baik. Sangat penting untuk menyesuaikan diet Anda, untuk meminimalkan lemak, tepung, manis dan alkohol. Makan lebih banyak sayuran dan buah-buahan, produk susu. Beri makan tubuh dengan asupan vitamin, minum lebih banyak air (tepatnya dimurnikan, mineral). Mengencangkan tubuh dan mengurangi jumlah stres dalam hidup.
Anda rentan terhadap penyakit paru-paru pada tingkat rata-rata.
Sejauh ini sih bagus, tapi kalau kamu tidak mulai merawatnya dengan lebih hati-hati, maka penyakit paru-paru dan organ tubuh lainnya tidak akan membuatmu menunggu (kalau belum ada prasyaratnya). Dan sering pilek, masalah usus, dan "pesona" kehidupan lainnya menyertai kekebalan lemah. Anda harus memikirkan diet Anda, meminimalkan lemak, makanan bertepung, permen dan alkohol. Makan lebih banyak sayuran dan buah-buahan, produk susu. Untuk menyehatkan tubuh dengan mengonsumsi vitamin, jangan lupa bahwa Anda perlu minum banyak air (yaitu, dimurnikan, mineral). Keraskan tubuh Anda, kurangi jumlah stres dalam hidup, berpikir lebih positif dan sistem kekebalan Anda akan kuat selama bertahun-tahun yang akan datang.
Selamat! Teruskan!
Anda peduli dengan nutrisi, kesehatan, dan sistem kekebalan Anda. Pertahankan kerja yang baik dan masalah dengan paru-paru dan kesehatan secara umum tidak akan mengganggu Anda selama bertahun-tahun yang akan datang. Jangan lupa bahwa ini terutama disebabkan oleh fakta bahwa Anda makan dengan benar dan menjalani gaya hidup sehat. Makan makanan yang benar dan sehat (buah-buahan, sayuran, produk susu), jangan lupa banyak minum air putih, mengeraskan tubuh, berpikir positif. Cintai saja dirimu dan tubuhmu, rawat dan pasti akan membalasnya.

